Oto-Barotrauma- Otopatie Disbariche (Immersioni e Voli Aerei)
Parole chiave : Pressione, Decompressione, Barotrauma, Aeroembolismo, Immersioni, Aviazione
DA Brandon G. Bentz, MD, e C. Anthony Hughes, MD Modificata ed Ampliata
Che cosa è l’ Oto- Barotrauma?
Quali sono le cause dell’ Oto- Barotrauma?
Orecchio esterno, medio, interno
Quali sono i sintomi dell’ Oto-Barotrauma?
Come viene diagnosticata un Oto-Barotrauma?
Evoluzione e trattamento barotraumi orecchio medio
Trattamento dei barotraumi dell’orecchio interno
Evoluzione dei barotraumi dell’orecchio interno
Riferimenti
Che cosa è l’ Oto-Barotrauma?
L’ Oto-Barotrauma si riferisce a lesioni dell’orecchio causate da un aumento della pressione dell’aria o dell’acqua, come ad esempio durante i voli aerei o le immersioni subacquee. Gli oto-barotraumi sono secondari alle variazioni dei volumi dei gas nelle cavità aeree dell’orecchio, che derivano dalle variazioni della pressione nell’ambiente per mancata equalizzazione della pressione di uno spazio contenente aria(orecchio medio) con quella dell’ambiente circostante.. Essi si producono nelle immersioni subacquee, nei cassoni o durante le variazioni di altitudine. Sebbene il grado di variazioni di pressione sono molto più drammatiche durante le immersioni subacquee, sono possibile lesioni barotraumatiche anche durante i viaggi aerei.. Riguardano principalmente l’orecchio medio e sono, il più delle volte, benigni. I barotraumi dell’orecchio interno sono dieci volte meno frequenti rispetto a quelli dell’orecchio medio, ma possono provocare delle sequele cocleovestibolari; rappresentano un’urgenza funzionale. Gli incidenti di desaturazione sono legati alla dissoluzione dei gas dispersi nell’organismo durante il soggiorno in pressione. Corrispondono alla formazione di bolle a livello della vascolarizzazione dell’orecchio interno e dei suoi liquidi. Essi sopraggiungono, in genere, nel corso di un’immersione e sono favoriti dalla persistenza di shunt intracardiaci pervi. Il loro trattamento, in urgenza, si basa sulla ricompressione e sull’ossigenoterapia in camera iperbarica.
Il Barotrauma può colpire diverse aree del corpo, tra cui l’orecchio, viso e polmoni.
Qui verrà trattato l’oto-barotrauma
|
|
|
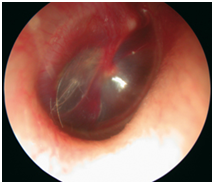
Barotrauma dell’orecchio medio in discesa grado 1 scala di Teed(fig. 1), |
Quali sono le cause dell’Oto Barotrauma?
Il Barotrauma è causato da una differenza di pressione tra l’ambiente esterno e le parti interne dell’orecchio. Dal momento che i liquidi non comprimono sotto pressioni vissute durante le immersioni o volare, gli spazi fluidi contenenti dell’orecchio non alterano il loro volume in queste variazioni di pressione. Tuttavia, gli spazi di aria contenente dell’orecchio si comprimono, causando danni all’orecchio se le alterazioni della pressione ambiente non possono essere uguali. Raramente, barotrauma può essere il risultato della terapia con ossigeno iperbarico. Compressione lenta ossigenoterapia iperbarica è associato a un minor rischio di barotrauma otic rispetto ai tradizionali ossigeno terapia iperbarica (Vahidova et al 2006).
Il Barotrauma può interessare l’orecchio esterno, medio o interno.
Orecchio esterno
Fisiopatologia
Un tappo di cerume(fig.2a-b-c), delle esostosi del condotto o la cuffia del sommozzatore trasformano la cavità aperta del condotto in cavità chiusa. L’aumento ambientale di pressione provocherà una riduzione di questo volume aereo circoscritto. Possono, allora, comparire delle lesioni tissutali cutanee e timpaniche ex vacuo.
|
|
|
|
|
fig. 2a: tappo di cerume |
fig. 2-b: esostosi del condotto |
fig.2-c: cuffia sub |
Manifestazioni cliniche
Questo tipo di accidente è raro e compare, in genere, in immersione. I segni funzionali sono la comparsa di un’otalgia e di un’ipoacusia che sorprendono il sommozzatore perché l’orecchio medio si equilibra bene. È possibile un’otorragia. L’otoscopia, che può richiedere la rimozione di un tappo di cerume, evidenzia delle lesioni cutanee e timpaniche che vanno da piccole emorragie nel timpano, o vesciche (piccole bolle) da semplici petecchie a flittene emorragiche. Il timpano può non essere visibile a seconda dell’importanza delle flittene (fig.17).
Orecchio medio
Il problema più comune che si verifica in immersione e volo è l’incapacità di equalizzare la pressione tra l’orecchio medio e l’ambiente circostante (vedi fig. 3). L’Equalizzazione della pressione avviene attraverso la tromba di Eustachio, che è il tubo tessuto molle che si estende dalla parte posteriore del naso allo spazio dell’orecchio medio, con la deglutizione o manovre di compensazione. La compensazione forzata dell’orecchio medio è una tecnica per bilanciare la pressione dell’orecchio medio a quella ambientale,si ottiene esercitando, con varie metodiche, una pressione nel retrofaringe che convoglierà aria e pressione nella tuba e quindi nella cassa del timpano. in particolare viene utilizzata nell’ambito delle immersioni subacquee. Le manovre più comuni di compensazione sono quelle di :Marcante-Odaglia; Valsalva; Toynbee.

fig.3: equalizzazione della pressione
Se la manovra non riesce regolarmente ,quando il sub scende a soli 2,6 metri ha difficoltà ad equalizzare la pressione del suo spazio dell’orecchio medio, la membrana timpanica e gli ossicini vengono retratti, ed il subacqueo ha esperienze di pressione e dolore (vedi fig. 4). A pressioni più elevate la tuba di Eustachio può essere “bloccata” chiuso dalla pressione negativa nell’orecchio medio. Ciò può verificarsi a circa 3,9 metri di acqua. Ulteriori aumenti della pressione, a una profondità di soli 4,3-17,4 metri d’acqua, possono causare rottura della membrana timpanica.

fig. 4: Effetto della tuba di Eustachio bloccata
Barotrauma orecchio medio in discesa (barotraumi da contrazione del volume)
E’ il più comune evento patologico riscontrato nei subacquei ed è una diretta conseguenza del fallito tentativo di compensare la pressione dell’orecchio medio con quella ambientale attraverso le tube di Eustachio.
La tensione all’orecchio comincia a comparire ai -2 metri quando la riduzione del volume di gas endotimpanico è del 20%. Man mano che la profondità aumenta, in caso di mancata compensazione, si avrà retrazione della membrana timpanica con dolore, iperemia ed edema della mucosa dell’orecchio medio con possibile stravaso ematico, fino alla rottura della membrana timpanica, esiste una scala di gravità anatomo clinica che individua 5 diversi gradi barotraumatici della membrana timpanica (scala di Teed, Figura 3).
Le cause principali sono due:
la patologia delle alte vie respiratorie che ostruisce la tromba di Eustachio e le scorrette o ritardate tecniche di compensazione.
Tra le prime menzioniamo riniti infettive e rinopatie allergiche e non allergiche, ingestione di alcool che provoca congestione nasale, poliposi rinosinusale massiva, grandi deviazioni settali, fumo di sigaretta, utilizzo di farmaci beta bloccanti e parasimpatico mimetici.
I sintomi inizialmente consistono in una sensazione di pressione auricolare che ben presto diventa un dolore fortissimo se la discesa continua. Il dolore in genere è severo e distoglie dall’andare più a fondo.
In caso di rottura della membrana timpanica si ha immediata risoluzione del dolore ed equalizzazione della pressione.
L’orecchio medio viene così allagato dall’acqua che avrà una temperatura inferiore a quella corporea.
Questa evenienza provocherà infine una stimolazione calorica dei canali semicircolari con comparsa di vertigine improvvisa con la percezione che tutto ruoti vorticosamente (vertigine oggettiva), nausea e vomito.
Tutti sintomi molto pericolosi in acqua, per la possibilità di inalazione ed annegamento. Una volta emersi comparirà una ipoacusia trasmissiva per i toni medi e gravi con acufeni causati dalla rottura del timpano.

In discesa la pressione idrostatica crea una introflessione della membrana timpanica che deve essere contrastata dalle manovre di compensazione.
La terapia deve essere instaurata tempestivamente dallo specialista otorinolaringoiatra.
La prevenzione di questo spiacevole trauma consiste nel compensare frequentemente fin dalle primissime fasi dell’immersione in modo da prevenire la chiusura della tuba che avviene per collasso delle pareti alla profondità di 3-4 metri. In caso di difficoltà bisogna non perdere la testa e risalire di qualche metro per poi riprovare ad equilibrare la pressione. Anche in questo caso bisogna fare l’immersione in pieno benessere e rinunciare qualora ci sia un raffreddore o una delle cause predisponenti viste sopra. Anche l’utilizzo dei decongestionanti nasali è da proscrivere poiché ad un primitivo effetto decongestionante, subentra un rebound con congestione nasale.
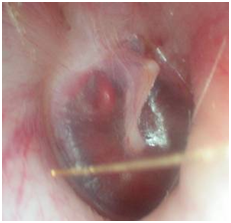
Figura 3 Barotrauma dell’orecchio medio in discesa grado 1 scala di Teed.
Barotrauma orecchio medio in risalita ( barotraumi da contrazione del volume )( blocco inverso )
Questa patologia conosciuta dai sommozzatori italiani come blocco inverso (inverted squeeze), è causata dalla espansione del gas contenuto nell’orecchio medio per la diminuzione della pressione ambientale che si manifesta appunto durante la risalita. Normalmente nella fase di risalita i subacquei sanno bene che non devono effettuare compensazioni perché il volume in eccesso di gas dall’orecchio medio viene smaltito passivamente con apertura spontanea delle trombe e compensazione secondo gradiente della pressione ambientale.
Una tromba di Eustachio patologicamente chiusa rappresenta il momento patogenetico fondamentale di questa patologia che è in genere più grave rispetto al corrispondente barotrauma in discesa. Infatti l’aumento pressorio dell’orecchio medio comporta l’immediata estroflessione della membrana del timpano con rottura della stessa e una sintomatologia identica a quella descritta per la rottura del timpano in discesa.
La sovrapressione nell’orecchio medio può interessare la zona delle due finestre (descritte sotto) che rappresentano due punti di minore resistenza, e come tali trasmettere l’incremento pressorio all’orecchio interno provocando la cosiddetta vertigine alternobarica.
La vertigine alternobarica è una transitoria disfunzione vestibolare da asimmetrica stimolazione dell’orecchio interno. Sarebbe appunto causata da un aumento monolaterale della pressione dell’orecchio medio in risalita (è descritta anche da compensazioni forzate con manovra di Valsalva) con stimolazione labirintica e comparsa di vertigine oggettiva che regredisce prontamente scendendo di qualche metro.
In caso di rottura delle finestre si ha la fuoriuscita dei liquidi labirintici nell’orecchio medio con una vera e propria fistola labirintica. Il risultato finale di quest’ultima evenienza è quello della comparsa di ipoacusia ad insorgenza improvvisa e grave vertigine, che generalmente avvengono in risalita o all’arrivo in superficie (diagnosi differenziale difficile con le manifestazioni otologiche dell’EGA che compaiono negli ultimi metri o all’arrivo in superficie).
Sindrome da assorbimento dell’ossigeno nell’orecchio medio (middle ear oxygen absorption sindrome)
E’ un quadro clinico barotraumatico poco conosciuto che può complicare le immersioni prolungate con autorespiratori a circuito chiuso ad ossigeno (ARO), o le ricompressioni terapeutiche con tabelle ad ossigeno di lunga durata.
La caratteristica di questo barotrauma è di comparire a distanza dall’emersione (Barotrauma differito). I sommozzatori dopo una immersione in saturazione di ossigeno, hanno nell’orecchio medio una concentrazione di O2 vicina al 100%. Questo essendo un gas metabolico può essere riassorbito dall’epitelio respiratorio dell’orecchio medio, con la conseguenza di creare una pressione negativa dell’orecchio medio capace di creare una pressione negativa intratimpanica con versamento sieroso.
I sintomi, dolore acuto, senso di orecchio chiuso.
La terapia consiste nel somministrare preparati a base di decongestionanti nasali, analgesici, antibiotici, antistaminici, a seconda dello stadio e del parere dello specialista.
La prevenzione consiste nell’istruire il sommozzatore ad eseguire, dopo l’mmersione in saturazione di ossigeno, alcune manovre di compensazione in aria per lavare l’ossigeno accumulato nell’orecchio medio. E’ controindicato addormentarsi dopo queste immersioni in quanto nel sonno l’apertura della tromba di Eustachio è rallentata rispetto al periodo di veglia con possibilità di riassorbimento dell’O2 contenuto nell’orecchio medio e comparsa di barotrauma.
Orecchio interno
Lesioni dell’orecchio interno durante la discesa è direttamente correlata alla ridotta capacità di equilibrare la pressione nell’orecchio medio sul lato interessato. Improvvise, grandi variazioni di pressione dell’orecchio medio possono essere trasmesse all’orecchio interno, causando danni ai delicati meccanismi dell’orecchio interno.
I barotraumi dell’orecchio interno si manifestano principalmente alla compressione (discesa), ma possono anche essere osservati alla decompressione (salita), in particolare quando le manovre di compensazione sono troppo tardive, troppo violente o inadatte (Valsalva alla risalita).
Fisiopatologia
Sono stati descritti diversi meccanismi e varie ipotesi fisiopatologiche, e questi meccanismi spiegano le diverse lesioni possibili e la modalità di comparsa di una fistola perilinfatica.
Colpo di pistone stapedovestibolare (fig. 5 )
|
|
|
Fig 5. Colpo di pistone. P: pressione; LCR: liquor cefalorachidiano. |
Il colpo di pistone descritto da Riu e Flottes [22] avviene alla compressione ed è favorito dall’alterata pervietà tubarica. La depressione importante e rapida nella cassa provoca un movimento di medializzazione del timpano trasmesso, amplificato dagli ossicini (rapporto di 1/20 tra finestra vestibolare e timpano), e provoca un colpo di ariete della staffa nella rampa vestibolare. L’onda perilinfatica prodotta nella rampa vestibolare può provocare delle lesioni nella membrana di Reissner e nella membrana basilare. Delle lesioni emorragiche, delle alterazioni delle rampe timpaniche e vestibolari e delle rotture delle membrane sono state evidenziate nella cavia [23]. Nei casi estremi, può manifestarsi una lussazione stapedovestibolare.
Ciò può causare vertigini gravi ed anche sordità. Due meccanismi sono teorizzato per spiegare il barotrauma dell’orecchio interno: il ” meccanismi “esplosiva” ed “implosivo”
Via esplosiva di Goodhill (Kobayashi et al.1999) (fig. 6 a)
|
|
|
fig. 6 a : Via esplosiva di Goodhill. P: pressione; LCR: liquor cefalorachidiano..(EM/CONSULTE )
|
Barotraumi da espansione del volume di gas che determinano un danno con meccanismo esplosivo. Questo accidente si verifica durante la compressione, al momento di un tentativo di compensazione inappropriato in una tuba con pervietà alterata o bloccata. Un Valsalva violento trasmette un’iperpressione del liquor cefalorachidiano (LCR) dalla fossa cerebrale posteriore alla rampa timpanica della coclea attraverso il canale cocleare. Questa iperpressione, aggravata dalla depressione della cassa, può provocare la rottura della finestra cocleare dall’orecchio interno verso la cassa.
Via implosiva di Goodhill (Kobayashi et al.1999) (fig. 6 b)
|
|
|
fig. 6 b: Via implosiva di Goodhill. P: pressione; LCR: liquor cefalorachidiano.(EM/CONSULTE )
|
Barotraumi da contrazione del volume di gas che determinano un danno con meccanismo implosivo. Anche in tal caso, questo incidente si verifica durante un tentativo di compensazione inappropriato in una tuba con alterazione della pervietà o bloccata, alla compressione o alla decompressione. Il suo meccanismo è l’iperpressione a livello dell’orecchio medio che provoca una prominenza della finestra cocleare verso il labirinto fino alla rottura, e questa iperpressione sposta anche lateralmente il sistema timpano-ossiculare e traziona sulla staffa con l’aspirazione della membrana della finestra cocleare. Compare un’onda perilinfatica di direzione opposta a quella del colpo di pistone con le stesse lesioni potenziali. Il Valsalva, durante la decompressione, deve essere proscritto perché può esserne la causa.
Le lesioni dell’orecchio interno possono essere aggravate da bolle d’aria intralabirintiche che si dilatano durante la decompressione.
CLASSIFICAZIONE PATOGENETICA DEI BAROTRAUMI AURICOLARI
A) DA CONTRAZIONE DEL VOLUME DI GAS
- IN DISCESA (Orecchio esterno, medio, interno) (Barotraumi Immediati)
- IN EMERSIONE (Orecchio medio) (Barotraumi Differiti) (sindrome da assorbimento di O2dall’orecchio medio)
B) DA ESPANSIONE DEL VOLUME DI GAS
1. IN RISALITA (Orecchio esterno, medio, interno) (Barotraumi Ritardati)
Malattia da decompressione dell’orecchio interno
Malattia da decompressione otovestibolare (IEDCS: Inner Ear De-Compression Sickness) è un infortunio che ricorda da vicino il barotrauma dell’orecchio interno, tuttavia, il trattamento è diverso. Questa lesione è più comune tra i subacquei militari e commerciali che respirano una miscela compressa di elio e ossigeno. I sintomi includono perdita dell’udito, ronzio alle orecchie, e / o vertigini durante la salita o poco dopo.
IEDCS si verifica più spesso durante la decompressione (salita), o poco dopo l’affioramento da un’immersione. Al contrario, il barotrauma si verifica più spesso durante la compressione (discesa) o dopo una breve, poco profonda immersione. I pazienti con IEDCS devono essere rapidamente trasportati in una camera iperbarica per la ricompressione. Esiste una correlazione significativa tra ricompressione precoce e il recupero.
Episodi di desaturazione dell’orecchio interno e shunt destro-sinistro
Il passaggio di bolle dalla circolazione destra verso la circolazione sinistra può avvenire attraverso shunt intrapolmonari ma, soprattutto, attraverso uno shunt intracardiaco: il forame ovale pervio (FOP).
L’incidenza globale del forame ovale è del 27,3% in un vasto studio autoptico (Hagen et al 2004)e diminuisce con l’età, mentre le dimensioni del FOP aumentano con l’età. La pervietà è variabile nel tempo e favorita da un aumento delle pressioni destre (sforzi, Valsalva).
Esiste una forte correlazione tra la comparsa di un accidente di desaturazione di tipo II (neurologico, tra cui orecchio interno) e la presenza di un FOP riscontrato dopo l’accidente (Torti et al 2004).
Quali sono i sintomi dell’ Oto-Barotrauma?
I Sintomi più comuni di barotrauma dell’orecchio sono:
- “ovattamento” dell’orecchio (fig. 7),
- dolore alle orecchie(otodinia) (fig. 8),
I segni più gravi comprendono:
- Estremo dolore all’orecchio (fig. 9),
- Capogiri (vertigini) (fig. 10),
- Sanguinamento (otorragia)o fluido proveniente dall’orecchio (fig. 11,
- lesione del timpano (fig. 12),
- ronzii delle orecchie (acufeni) (fig.13),
- La perdita dell’udito(ipoacusia) (fig. 14-15).
|
|
|
|
|
Orecchie tappate (fig. 7),
|
Dolore all’ orecchio(otodinia) (fig. 8), |
Estremo dolore all’orecchio (fig. 9),
|
|
|
. |
|
|
Capogiri (vertigini) (fig. 10),
|
Sanguinamento (otorragia) (fig. 11), |
lesione del timpano (fig. 12),
|
|
|
|
|
|
Ronzii delle orecchie (acufeni) (fig. 13),
|
Perdita uditiva (ipoacusia), (fig.14), |
Tipo di perdita (fig.15). |
Trattamento
Il trattamento è locale: le flittene sono perforate e il condotto è calibrato con delle spugne imbevute di soluzioni di antibiotici e di corticosteroidi. Sul piano generale, ci si accontenta degli analgesici.
Prevenzione
La prevenzione passa attraverso la rimozione dei tappi di cerume, la chirurgia delle esostosi ostruttive e la perforazione delle cuffie di immersione troppo strette.

fig. 16
Come viene diagnosticato il Barotrauma?
La diagnosi si basa inizialmente su un anamnesi (raccolta della sintomatologia)accurata . Se la storia indica dolore alle orecchie(otodinia) o vertigini che si sono verificate dopo l’immersione od un volo aereo, si dovrebbe sospettare un barotrauma.
Manifestazioni cliniche. (da EM/CONSULTE )
Barotraumi dell’orecchio esterno
Questo tipo di accidente è raro e compare, in genere, in immersione. I segni funzionali sono la comparsa di un’otalgia e di un’ipoacusia che sorprendono il sommozzatore perché l’orecchio medio si equilibra bene. È possibile un’otorragia. L’otoscopia, che può richiedere la rimozione di un tappo di cerume, evidenzia delle lesioni cutanee e timpaniche che vanno da semplici petecchie a flittene emorragiche. Il timpano può non essere visibile a seconda dell’importanza delle flittene (fig.17 ).
|
|
|
fig. 17 : Barotrauma dell’orecchio esterno.(da EM/CONSULTE )
|
Trattamento
Il trattamento è locale: le flittene sono perforate e il condotto è calibrato con delle spugne imbevute di soluzioni di antibiotici e di corticosteroidi. Sul piano generale, ci si accontenta degli analgesici.
Barotraumi dell’orecchio mediosi manifesta principalmente con un’otalgia. È frequente l’associazione con un’ipoacusia e una sensazione di orecchio tappato, degli acufeni tipo ronzio e un’autofonia. L’anamnesi deve precisare la nozione di difficoltà di compensazione e di un’alterazione della pervietà tubarica preesistente. Peraltro, si devono sempre ricercare acufeni acuti e segni vestibolari che fanno sospettare una lesione associata dell’orecchio interno.
La diagnosi può essere confermata tramite un esame otoscopico,audiometrico , impedenzometrico , nonché un esame vestibolare.
L’otoscopia
Permette la diagnosi e valuta la gravità. Sono state proposte diverse classificazioni (Tabella 1) dell’aspetto otoscopico. Le classificazioni di Teed (1944) (fig.18/23), ed Edmonds (1998) sono utilizzate nelle pubblicazioni anglosassoni. In Francia, è abituale usare la classificazione di Haines e Harris ripresa da Riu e Flottes (1959)(fig.24/28).(da EM/CONSULTE )
|
||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||
Classificazione dei barotraumi dell’orecchio medio secondo Teed
|
|
|
|
|
Timpano Normale: Teed 0 (fig.18)
|
Barotrauma lieve : Teed 1 Lieve retrazione e iperemia del manico del martello e dell’incudine (fig.19)
|
Barotrauma leggero: Teed 2 Retrazione e iperemia del manico del martello e dell’incudine leggera (fig.20)
|
|
|
|
|
|
Barotrauma Medio: Teed 3 Retrazione e iperemia del manico del martello e dell’incudine leggera media (fig.21) |
Barotrauma grave : Teed 4 Liquido o sangue nell’orecchio medio (fig.22) |
Timpano perforato: Teed 5 (fig.23) |
Classificazione di Haines e Harris ripresa da Riu e Flottes.(da EM/CONSULTE )
|
|
|
|
|
Barotrauma dell’orecchio medio stadio 1 di Haines e Harris.(fig.24) |
Barotrauma dell’orecchio medio stadio 2 di Haines e Harris. (fig.25) |
Barotrauma dell’orecchio medio stadio 3 di Haines e Harris. (fig.26) |
|
|
|
|
|
Barotrauma dell’orecchio medio stadio 4 di Haines e Harris. (fig.27) |
Barotrauma dell’orecchio medio stadio 5 di Haines e Harris in 8a giornata. (fig.28) |
|
Esami diagnostici
L’audiometriaquantifica il deficit trasmissivo che non supera i 20-30 dB sui gravi e sui medi e, soprattutto, permette di scartare una lesione dell’orecchio interno, poiché «un barotrauma può nasconderne un altro [Renon P., e Coll.1989]».
La timpanometriapuò essere eseguita perché le variazioni di pressione da – 200 a + 200 daPa non peggiorano le lesioni. Per gli stadi 1 e 2 la curva può essere spostata verso le pressioni negative (curva di tipo C), il che è un segno di alterazione della pervietà tubarica. Negli stadi 3 e 4, una curva piatta (tipo B) indica il versamento. L’assenza di una curva depone a favore di una perforazione.
Vertigini (o vertigini) si possono verificarsi anche durante l’immersione per un fenomeno noto come vertigini alternobariche .
Evoluzione e trattamento barotraumi orecchio medio
L’evoluzione avviene, in genere, spontaneamente verso la guarigione, in pochi giorni per gli stadi 1 e 2, in 10-21 giorni per gli stadi 3 e 4 e da alcuni giorni ad alcune settimane in caso di perforazione, a seconda della sua importanza.
Il paziente deve essere sottratto alle variazioni pressorie per il tempo necessario alla guarigione.
Il trattamento risponde a cinque obiettivi: alleviare il dolore, ristabilire la pervietà tubarica, riassorbire o evacuare il versamento, prevenire la sovrainfezione e chiudere la perforazione.
Il rischio infettivo esiste per i versamenti e i timpani perforati. L’intrusione di acqua attraverso una perforazione in immersione ne aumenta il rischio.
A tutti gli stadi, è prescritto, per alcuni giorni, un trattamento antalgico di livello 1 per via orale.
Agli stadi 1 e 2, il trattamento mira a ristabilire la funzione tubarica con delle misure locali: degli spray nasali di vasocostrittori e di corticosteroidi ed eventualmente degli aerosol sonici o manosonici di corticosteroidi. La durata del trattamento è di 1 settimana.
Agli stadi 3 e 4, si associa alla terapia locale un trattamento orale con antibiotici e corticosteroidi per circa otto giorni. Se il versamento persiste oltre 1 mese, si prendono in considerazione una paracentesi o il posizionamento di un aeratore transtimpanico.
Allo stadio 5, trattamento locale dell’alterazione della pervietà tubarica, aspirazione, se necessario, e terapia antibiotica locale con ofloxacina e/od orale ad ampio spettro (betalattamina) per circa otto giorni, soprattutto in caso di intrusione di acqua. Le gocce auricolari ototossiche sono vietate, così come ogni penetrazione di acqua durante le abluzioni. Le manovre di Valsalva ripetute sono sconsigliate per non ostacolare la cicatrizzazione timpanica. Una miringoplastica è proposta in caso di persistenza della perforazione oltre i 6 mesi.
Quale che sia lo stadio, occorre verificare la guarigione con un esame clinico e un’Impedenzometria, prima di autorizzare la ripresa delle immersioni o dei voli.
Casi particolari
«Ossi-otite»
Sono stati segnalati dei casi di barotrauma dell’orecchio medio alcune ore dopo un’immersione con ossigeno puro nei sommozzatori militari, in assenza di difficoltà di compensazione [Shupak A., e Coll. 1995 ]. Il loro meccanismo sarebbe il consumo locale di ossigeno da parte dell’orecchio medio e l’inibizione dei meccanismi locali di apertura tubarica, all’origine di una depressione insidiosa dell’orecchio medio.
Paralisi facciali disbariche
La paralisi facciale disbarica, o baroparesi facciale, è un incidente raro: 23 casi in immersione e cinque in aereo, descritti in letteratura [D’Andréa C.,e Coll. 2008 .]. Il meccanismo di comparsa è un’iperpressione nella cassa del timpano su un nervo faciale deiscente. Questa iperpressione provoca una compressione dei vasa vasorum che induce una neuroprassia ischemica del nervo. La paralisi facciale di tipo periferico si verifica alla decompressione su un’alterazione della pervietà tubarica. Essa è tipicamente transitoria (da alcuni minuti a varie decine di minuti) e pone soprattutto il problema della diagnosi differenziale con una lesione centrale in rapporto con un incidente di desaturazione che deve essere sospettato in linea di principio.
Barotraumi cerebrali per breccia del tegmen tympani
Sono stati pubblicati dei casi di pneumocefalo barotraumatico per breccia del tegmen tympani [Cortes M.D., e Coll. 2005. ;Goldmann R.W.,1986 ]. Questi casi sono eccezionali rispetto alla frequenza delle deiscenze del tegmen.
Barotraumi dell’orecchio interno
I barotraumi dell’orecchio interno sono dieci volte meno frequenti di quelli dell’orecchio medio [Renon P., e Coll. 1989. ]. Essi sopraggiungono nel 50% dei casi in apnea, a causa della necessità di compensazioni ripetute. In circa il 50% dei casi, sono associati a un barotrauma dell’orecchio medio [Kossowski M.,e Coll. 1997]. La loro incidenza è stata stimata pari allo 0,5% delle immersioni, ovvero 76 per 15 000 immersioni [Molvaer OI,e Coll. 1988].
I barotraumi dell’orecchio interno si manifestano principalmente alla compressione (discesa), ma possono anche essere osservati alla decompressione (salita), in particolare quando le manovre di compensazione sono troppo tardive, troppo violente o inadatte (Valsalva alla risalita).
Manifestazioni cliniche
Di fronte a una lesione dell’orecchio interno in immersione, è essenziale un interrogatorio di tipo poliziesco. Esso preciserà le circostanze dell’immersione e della comparsa di segni, per sostenere una diagnosi differenziale con un accidente di desaturazione che richiederà una gestione specifica e urgente (Tabella 2 ).
|
Tabella 2 – Elementi di diagnosi per gli accidenti dell’orecchio interno in immersione |
|
Barotrauma |
Episodi di desaturazione |
|
Immersione a saturazione modesta
|
Immersione in saturazione (profonda, lunga) |
Le circostanze evocatrici di un barotrauma sono: un’immersione subacquea con poca saturazione, dei segni che compaiono nel corso della discesa o dei primi metri della risalita, delle difficoltà di compensazione, un Valsalva forzato e un’otalgia.
I segni avvertiti sono un’ipoacusia, degli acufeni e delle vertigini.
L’ipoacusia può arrivare fino alla cofosi e un aggravamento progressivo e secondario deve far sospettare una fistola perilinfatica.
Gli acufeni sono caratteristicamente acuti, degli acufeni gravi sono, piuttosto, il riflesso di un interessamento associato dell’orecchio medio.
Le vertigini sono meno frequenti nelle patologie barotraumatiche e meno importanti che negli incidenti di desaturazione. Klingmann [2007] ha rilevato il 35% di segni vestibolari per gli incidenti barotraumatici dell’orecchio interno e nessun caso di grande vertigine. L’anamnesi riesce spesso a ritrovare la nozione di una sensazione vertiginosa fugace. L’esame clinico vestibolare, anche precoce, è raramente patologico [Kossowski M.,e Coll.,1997]. Viceversa, delle vertigini indotte dallo sforzo o dal Valsalva e un nistagmo rivelato alla pressione del trago o all’impedenzometria devono far sospettare una fistola.
La presenza di alterazioni otoscopiche indica un meccanismo barotraumatico. Tuttavia, non esiste alcuna correlazione tra lo stadio del barotrauma dell’orecchio medio e la presenza di un barotrauma dell’orecchio interno.
Esami diagnostici
La valutazione diagnostica funzionale quantifica la gravità del deficit cocleovestibolare e può avere un valore medicolegale per:
• un audiogramma che mostra, il più delle volte, uno scotoma percettivo sui suoni acuti, ma si può riscontrare ogni tipo di curva di sordità di percezione;
• una videonistagmografia che può evidenziare delle lesioni subcliniche [Kossowski M.,e Coll.,1997]. Essa registrerà delle lesioni aspecifiche del tipo di prevalenza direzionale e di ipovalenza o di areflessia. Presenta anche il vantaggio di poter registrare un nistagmo provocato con le manovre cliniche di ricerca delle fistole.
La TAC permette di ricercare delle anomalie dell’orecchio interno che favoriscono le recidive (allargamento del condotto uditivo interno e ingrossamento dell’acquedotto cocleare) [Shupak A., 2006]. La TAC permette anche l’analisi delle strutture ossiculari, ricercando degli spostamenti o delle discontinuità. La presenza di un pneumolabirinto è patognomonica di una fistola. In assenza di un versamento di altre regioni dell’orecchio medio, il riempimento liquido di più di un terzo della nicchia della finestra cocleare è un segno di fistola [Veillon F., e Coll 2001 ]. La risonanza magnetica (RM) in sequenze T2 ad alta risoluzione permette di confermare la natura liquida di una zona di iperintensità alla TAC della regione della finestra cocleare. In caso di versamento nella cassa, anche se l’intensità di un liquido infiammatorio in T2 è meno elevata rispetto a quella del liquido perilinfatico, la diagnosi differenziale alla RM è difficile [Veillon F., e Coll 2001]. I progressi della radiologia medica, con le nuove tecniche di definizione della soglia alla TAC ed eventualmente di endoscopia virtuale, così come il miglioramento della RM, permetteranno di migliorare la diagnosi radiologica della fistola.
D. Portmann ha proposto una scala diagnostica per le fistole perilinfatiche [Portmann D., e Coll 2005] (Tabella 3 ).
|
|||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||
Didascalia : vng: videonistagmografia
Un punteggio superiore a sette è fortemente suggestivo di fistola; la sensibilità di questa scala è del 100%, mentre la sua specificità è del 70%. Sono stati proposti altri test:
• l’audiometria posturale (test di Fraser): l’audiometria in posizione seduta è paragonata all’audiometria in decubito laterale sul lato dell’orecchio sano dopo 30 minuti in questa posizione. Un miglioramento di 10 dB su tre frequenze è suggestivo di fistola [Hazell J.W.,e Coll. 1992 ]. Questo test può anche realizzarsi in decubito sull’orecchio affetto; in questo caso, la perdita di 10 dB su tre frequenze indica la fistola;
• la realizzazione dei potenziali evocati otolitici VEMP’s: in caso di fistola, si constata un abbassamento delle soglie sull’orecchio affetto rispetto a quello sano [Modugno G.C., e Coll.2006].
Diagnosi differenziali
Al di fuori dell’accidente di desaturazione, si devono escludere anche le altre vertigini che possono insorgere.
Vertigine alternobarica
Descritta da Lundgren [Lundgren C.E. ,1965] nel sommozzatore, si tratta più di un incidente che di un accidente. Per il resto, è stata descritta in aeronautica nei piloti di caccia e nei piloti acrobatici a causa delle variazioni rapide di quota. Essa si manifesta quando esiste una differenza di pressione tra le due orecchie, conseguenti alla differenza interaurale di compensazione. I due vestiboli sono stimolati in modo asimmetrico, il che determina la sensazione di vertigine. Si è potuto registrare un nistagmo in alcune condizioni sperimentali sotto l’effetto di un’iperpressione monolaterale nell’orecchio medio [Ingelstedt S., e Coll. 1965]. La vertigine alternobarica rappresenta l’84% delle vertigini in immersione [Molvaer O.I., Albrektsen G. ,1988]. È stata osservata nel 27% dei sommozzatori esperti [Klingmann C., e Coll.2006] e nel 29% dei piloti di caccia [Subtil J.,e Coll.,2007 ].
Clinicamente, si presenta come una vertigine rotatoria parossistica che scompare spontaneamente o dopo una manovra di compensazione corretta. Insorge, il più delle volte, all’inizio della decompressione e tanto più quando esistevano delle difficoltà di compensazione alla compressione o un’alterata pervietà tubarica iniziale. Queste manifestazioni sono abitualmente benigne e non lasciano sequele.
Vertigine per stimolazione calorica asimmetrica monolaterale
L’intrusione di acqua fredda nel condotto uditivo esterno comporta un’inibizione calorica dell’orecchio interno. Una differenza di stimolazione tra le due orecchie può dare una sensazione di vertigine breve. Essa è causata da un’ostruzione monolaterale del condotto uditivo esterno (tappo di cerume, cuffia da immersione stretta su un lato) o dalla presenza di una perforazione timpanica monolaterale (per esempio, barotraumatica), che permette la penetrazione dell’acqua fredda nell’orecchio medio.
Trattamento dei barotraumi dell’orecchio interno
Il barotrauma dell’orecchio interno rappresenta un’urgenza funzionale; è preferibile il ricovero.
La terapia ha, come principio, quello di prevenire un aggravamento delle lesioni, di trattare le lesioni cocleari reversibili e di trattare i sintomi vestibolari.
Il paziente deve essere messo a riposo, di preferenza con la testa sollevata per non peggiorare i segni legati a una possibile fistola.
La corticoterapia generale endovenosa con 1-1,5 mg/kg/die di metilprednisolone per 5-7 giorni è il fattore principale della terapia.
Dei trattamenti coadiuvanti hanno lo scopo di migliorare l’ossigenazione cocleare (emodiluizione, carbogeno, sostanze vasoattive, camera iperbarica). In questa indicazione, l’ossigenoterapia iperbarica è sempre discutibile perché potrebbe aggravare il barotrauma e le conseguenze di una fistola perilinfatica e, a maggior ragione, se esiste un’alterazione della pervietà tubarica. Tuttavia, nella cavia con una fistola perilinfatica sperimentale e una dispermeabilità tubarica indotta, quattro compressioni a 3 atmosfere non hanno generato un peggioramento significativo della funzione vestibolare e cocleare [Lindberg P.E., e Coll.,2003 38] e, per questo autore, una fistola non controindica la camera iperbarica.
Al contrario, la comparsa di segni cocleari e di vertigini nel corso di sedute di camera iperbarica per un incidente di desaturazione dell’orecchio interno presunto deve far rimettere in discussione la diagnosi e deve far considerare la possibilità di una fistola.
L’interesse e il ruolo del trattamento chirurgico delle fistole perilinfatiche sono controversi.
Alcune fistole guariscono spontaneamente [Kossowski M., e Coll.,1997], tanto che alcuni autori affermano unicamente l’interesse del trattamento medico [Parell G.J.,e Coll. 1995].
La difficoltà della decisione chirurgica deriva da:
• incertezza diagnostica, con rischio di falsi positivi e falsi negativi clinici;
• difficoltà chirurgiche previste: evidenziazione delicata della fistola e orecchio infiammato, se è associato un barotrauma della cassa.
È stata proposta l’esplorazione chirurgica delle finestre [Pullen F.W. ,1992] per i pazienti con un deficit uditivo importante che persiste a 72 ore, un aggravamento secondario del deficit, dei segni cocleovestibolari senza immersione subacquea con saturazione, dei segni vestibolari persistenti a distanza e un’ipoacusia fluttuante a distanza. Questa esplorazione è stata proposta anche in caso di assenza di risultati della ricompressione per un accidente di desaturazione cocleo-vestibolare, al fine di riformulare la diagnosi.
L’intervento è eseguito secondo Pullen non appena ipotizzata la diagnosi e prima delle 2 settimane [Pullen F.W. ,1992].
La tecnica consiste nell’esplorare le due finestre utilizzando eventualmente degli endoscopi e delle manovre posizionali per aumentare la pressione del LCR (testa verso il basso, compressione addominale) e per identificare la fuoriuscita di perilinfa. L’utilizzo della fluoresceina come tracciante non ha mostrato alcun interesse [Gehrking E.,e Coll. 2002]. La riparazione fa ricorso all’uso di grasso, di aponeurosi temporale e di pericondrio, completata, eventualmente, con colla biologica. In assenza di una fistola manifesta, è praticato un riempimento sistematico delle due finestre.
Evoluzione dei barotraumi dell’orecchio interno
I tassi di postumi cocleovestibolari dopo un barotrauma dell’orecchio interno sono discordanti in letteratura: due piccole serie di 9 casi rilevano il 33% di postumi [Parell G.J., Becker G.D. 1993, Shupak A.,e Coll. 2003], mentre la più grande serie di 23 pazienti pubblicata segnala il 78% di postumi [Klingmann C., e Coll. 2007]. Queste casistiche sono molto eterogenee, con effettivi modesti e dei ritardi nella visita dopo il trauma che possono superare 1 mese; infine, i trattamenti sono variabili, il che rende ogni paragone soltanto speculativo.
È prescritta una sospensione delle immersioni e dei voli di 4-6 mesi. Questa durata è di almeno 6 mesi in caso di intervento chirurgico e secondo la procedura realizzata. Una ripresa delle attività a rischio si può ipotizzare solo dopo una valutazione cocleo-vestibolare; essa è discussa caso per caso tenendo conto dell’attività professionale o ricreativa.
CONSIGLI: per le immersioni
Tutti gli sportivi che, nell’esercizio dell’attività subacquea, hanno avuto problemi di questo genere o anche un semplice episodio di male all’orecchio devono:
sottoporsi al controllo dell’otorinolaringoiatra o del medico specialista in medicina subacquea.
Eseguire cicli di terapia aerosolica preventiva con cortisonici e mucolitici per via nasale per 7-8 giorni prima di ogni immersione.
Eseguire lavaggi nasali nel giorno precedente l’immersione con spray reperibili in commercio
Nota bene:
1) Evitare di immergersi con naso chiuso per esiti di processi infettivi o allergici.
2) Al primo dolore alle orecchie se in discesa, risalire di qualche metro e riprovare con calma, magari cambiando la postura di discesa. In caso di ulteriori difficoltà interrompere l’immersione ed uscire dall’acqua. In caso di otalgia in risalita, non compensare, ridiscendere di un metro e riprovare compiendo qualche atto deglutitorio o estendendo lievemente la testa, per permettere l’apertura passiva della tuba di Eustachio. Mantenere la calma.
3) Immergesi sempre con un compagno di immersione attento e affiatato.
4) Non usare decongestionanti o farmaci senza il controllo medico prima dell’immersione, l’effetto “termale” dell’acqua di mare con risciacqui delle cavità nasali prima dell’immersione è il miglior decongestionante e mucolitico per il subacqueo.
5) Non bere alcolici la sera prima dell’immersione perché hanno un effetto congestionante le mucose nasali.
6) Imparare ed utilizzare per compensare le orecchie preferibilmente la Marcante-Odaglia al posto della manovra di Valsalva.
7) Le immersioni banali in pochi metri d’acqua, magari per disincagliare l’ancora o per recuperare oggetti caduti fuori bordo sono le più pericolose in quanto eseguite automaticamente senza la concentrazione necessaria.
8) Scegliere e controllare adeguatamente la propria attrezzatura evitando cappucci e cinghioli della maschera troppo stretti.
9) Eseguire tutti gli anni la visita di idoneità all’immersione.
CONSIGLI: per i voli aerei
Tutti coloro che in occasione di voli aerei hanno avuto problemi di questo genere o anche un semplice episodio di male all’orecchio devono:
Sottoporsi al controllo dell’otorinolaringoiatra.
Eseguire cicli di terapia aerosolica preventiva con cortisonici e mucolitici per via nasale per 7-8 giorni prima di ogni volo.
Instillare 1/2 ora prima del decollo e dell’atterraggio 2-3 gocce nasali a base di vasocostrittori.
Masticare spesso caramelle o altro durante il volo.
Se si intende riposare, non reclinare mai il sedile
Eseguire lavaggi nasali nel giorno precedente il volo con spray reperibili in commercio
References
Bennett MH, Lehm JP, Mitchell SJ, Wasiak J. 2012. Recompression and adjunctive therapy for decompression illness. Cochrane Database Syst Rev 5: CD005277
Bolognini A. “I BAROTRAUMI AURICOLARI”. Pubblicato nella rivista della FIAS Continente Blu N° 2 2004
Bolognini A.,. Marcolin P “LA VALUTAZIONE ORL NELL’IDONEITA’ AGONISTICA DEI SOMMOZZATORI SPORTIVI” Medicina Subacquea ed Iperbarica, Vol. n°2 Giugno 2005, pag. 25-29. Anno XXVII
4) Bolognini A., Casu C., Cosso L,. Delehaye E, Cau M.”Difficoltà di compensazione in subacquei con disfunzione dell articolazione temporo-mandibolare: ,proposta di un metodo riabilitativo” Medicina Subacquea ed Iperbarica, Vol. n°2 Giugno 2006, pag.7 – 9. Anno XXVIII
5) Bolognini A. “Orecchio in immersione” tratto dagli atti del Corso LA MEDICINA SUBACQUEA E LA TERAPIA IPERBARICA San Teodoro 30/04/2006
6) Bolognini A. “difficoltà di compensazione in subacquei con disfunzione dell’ATM” tratto dagli atti della tavola rotonda dal titolo “problematiche ORL e sport acquatici” 93° Congresso Società Italiana di Otorinolaringoiatria. Bologna 31 maggio-3 giugno 2006.
Boro, Fred MD, PhD. “Ear Barotrauma.” Skin Diver.com. (June 24, 2012)
Bove A. 2004. Bove and Davis’ Diving Medicine. pp. 441.
Bove, Alfred A., MD, PhD. “Barotrauma.” Merck Manuals, Apr 2009. (June 24, 2012)
Campbell, Ernest, MD, PhD. “Middle Ear Barotrauma.” Scuba Doc, 2009. (June 24, 2012)
Cortes M.D., Longridge N.S., Lepawsky M., Nugent R.A. Barotrauma presenting as temporal lobe injury secondary to temporal bone rupture AJNR Am. J. Neuroradiol. 2005 ; 26 : 1218-1219
D’Andréa C., Méliet J.L., Staikowski F. Paralysies faciales périphériques d’origine dysbarique Presse Med. 2008 ; 37 (4Pt2) : 643-647
Delphia, Bruce. “Common Ear Injuries While Diving.” Alert Diver, Jan/Feb 1999. (June 24, 2012)
Edmonds C., Lowry C., Pennefather J. Diving and subaquatic medicine Oxford: Butterworth-Heinemann (1998). (p. 115-39).
Flottes L., Guillerm R., Badre R., Devilla R., Riu R. Les barotraumatismes de l’oreille et des sinus dans la plongée sous marine J Fr ORL 1959 ; 8 : 601-603
Gehrking E., Wisst F., Remmert S., Sommer K. Intraoperative assessment of perilymphatic fistulas with intrathecal administration of fluorescein Laryngoscope 2002 ; 112 : 1614-1618 [cross-ref]
Goldmann R.W. Pneumocephalus as a consequence of barotrauma JAMA 1986 ; 255 : 3154-3156
Gortoza, Jack. “Know how to Prevent the Dangers of Scuba Diving.” Daily Scuba Diving.com, 24 Nov 2009. (June 24, 2012)
Hagen P.T., Scholz D.G., Edwards W.D. Incidence and size of patent foramen ovale during the first 10 decades of life: an autopsy study of 965 normal hearts Mayo Clin. Proc. 1984 ; 59 : 17-20
Hazell J.W., Fraser J.G., Robinson P.J. Positional audiometry in the diagnosis of perilymphatic fistula Am. J. Otol. 1992 ; 13 : 263-269
Hutch, Peter. “Information on Ruptured Eardrum.” StreetDirectory.com, 2011. (June 24, 2012)
Ingelstedt S., Ivarsson A., Tjernström O. Vertigo due to relative overpressure in the middle ear. An experimental study in man Acta Otolaryngol. 1974 ; 78 : 1-14 [cross-ref]
Jumah MD, Schlachta M, Hoelzl M, Werner A, Sedlmaier B. 2010. Pressure regulating ear plug testing in a pressure chamber. Aviation, space, and environmental medicine 81: 560-5
Kay, Edmond, MD. “Prevention of Middle Ear Barotrauma.” Washington.edu, 2000. (June 24, 2012)
Klingmann C., Knauth M., Praetorius M., Plinkert P.K. Alternobaric vertigo—really a hazard? Otol. Neurotol. 2006 ; 27 : 1120-1125 [cross-ref]
Klingmann C., Praetorius M., Baumann I., Plinkert P.K. Barotrauma and decompression illness of the inner ear: 46 cases during treatment and follow-up Otol. Neurotol. 2007 ; 28 : 447-454 [cross-ref]
Klokker M, Vesterhauge S, Jansen EC. 2005. Pressure-equalizing earplugs do not prevent barotrauma on descent from 8000 ft cabin altitude. Aviation, space, and environmental medicine 76: 1079-82
Kobayashi T., Gyo K., Yanagihara N. Combined rupture of Reissner’s membrane and round window: an experimental study in guinea pigs: experimental double-membrane rupture Am. J. Otol. 1999 ; 20 : 179-182
|
Kossowski M., Coulet O., Florentin J.L., Bonete D., Raybaud O., Cohat J.P. Accidents d’oreille interne en plongée sous marine : à propos de 16 cas Rev. Laryngol. Otol. Rhinol. (Bord.) 1997 ; 118 : 295-299 |
Kossowski M., Coulet O., Florentin J.L., Bonete D., Gauvin Y., Bonne L., e al. Incidence des vertiges en plongée sous marine Rev. Laryngol. Otol. Rhinol. (Bord.) 1997 ; 118 : 301-305
Lindberg P.E., Parell G.J., Gajewski B.J., Prevatt A.R., Antonelli P.J. Hyperbaric compression in the guinea pig with perilymph fistula Otolaryngol. Head Neck Surg. 2003 ; 129 : 259-264 [cross-ref]
Lundgren C.E. Alternobaric vertigo- A diving hazard BMJ 1965 ; 2 : 511-513 [cross-ref]
Mirza S, Richardson H. 2005. Otic barotrauma from air travel. The Journal of laryngology and otology 119: 366-70
Modugno G.C., Magnani G., Brandolini C., Savastio G., Pirodda A. Could vestibular evoked myogenic potentials (VEMPs) also be useful in the diagnosis of perilymphatic fistula? Eur. Arch. Otorhinolaryngol. 2006 ; 263 : 552-555 [cross-ref]
Molvaer O.I., Albrektsen G. Alternobaric vertigo in professional divers Undersea Biomed. Res. 1988 ; 15 : 271-282
Parell G.J., Becker G.D. Conservative management of inner ear barotrauma resulting from scuba divingOtolaryngol. Head Neck Surg. 1985 ; 93 : 393-397
Parell G.J., Becker G.D. Inner ear barotrauma in scuba divers. A long-term follow-up after continued diving Arch. Otolaryngol. Head Neck Surg. 1993 ; 119 : 455-457
Park GY, Byun H, Moon IJ, Hong SH, Cho YS, Chung WH. 2012. Effects of early surgical exploration in suspected barotraumatic perilymph fistulas. Clinical and experimental otorhinolaryngology 5: 74-80
Portmann D., Souza Leao F., Bussières R., Noyon P. Validation de l’échelle clinique pour le diagnostic des fistules périlymphatiques Rev. Laryngol. Otol. Rhinol. (Bord.) 2005 ; 126 : 243-248
Pullen F.W. Perilymphatic fistula induced by barotrauma Am. J. Otol. 1992 ; 13 : 270-272
Renon P., Lory C., Casanova M., Belliato R., Peny C. Cochlée et plongée sous-marine Rev Laryngol Otol Rhinpl 1989 ; 110 : 241-247
Shupak A., Gil A., Nachum Z., Miller S., Gordon C.R., Tal D. Inner ear decompression sickness and inner ear barotrauma in recreational divers: a long-term follow-up Laryngoscope 2003 ; 113 : 2141-2147 [cross-ref]
Shupak A. Recurrent diving-related inner ear barotrauma Otol. Neurotol. 2006 ; 27 : 1193-1196 [cross-ref]
Scuba Guide, The. “Scuba Diving Risks.” The Scuba Guide. (June 24, 2012)
Shupak A., Attias J., Aviv J. Oxygen diving-induced middle ear under-aeration Acta Otolaryngol. 1995 ; 115 : 422-426 [cross-ref]
Subtil J., Varandas J., Galrão F., Dos Santos A. Alternobaric vertigo: prevalence in Portuguese Air Force pilotsActa Otolaryngol. 2007 ; 127 : 843-846 [cross-ref]
Soo Hoo, Guy W. “Barotrauma and Mechanical Ventilation.” MedScape, Apr 2011. (June 24, 2012)
Symptom Checker. “Barotrauma.” (June 24, 2012)
Teed R.W. Factors producing obstruction of auditory tube in submarine personel US Naval Med Bull 1944 ; 42 : 293-306
Torti S.R., Billinger M., Schwerzmann M., Vogel R., Zbinden R., Windecker S., e al. Risk of decompression illness among 230 divers in relation to the presence and size of patent foramen ovale Eur. Heart J. 2004 ; 25 : 1014-1020 [cross-ref]
Vahidova D, Sen P, Papesch M, Zein-Sanchez MP, Mueller PH. 2006. Does the slow compression technique of hyperbaric oxygen therapy decrease the incidence of middle-ear barotrauma? The Journal of laryngology and otology 120: 446-9
Veillon F., Riehm S., Emachescu B., Haba D., Roedlich M.N., Greget M., e al. Imaging of the windows of the temporal bone Semin. Ultrasound CT MR 2001 ; 22 : 271-280 [cross-ref]
Vernick, D.M. “Ear Barotrauma.” UpToDate.com, October 2007. (June 24, 2012)