Fratture della rocca petrosa Parole chiave : Frattura della rocca petrosa, Perdita di liquor cerebrospinale, Paralisi facciale, TC delle rocche petrose, Trauma cranico
Le fratture della rocca petrosa sono frequenti, in quanto le loro cause principali sono gli incidenti stradali. La loro diagnosi e la loro gestione iniziale devono essere realizzate rapidamente in un quadro di urgenza vitale che può farle misconoscere. La stretta collaborazione tra rianimatori, radiologi e otorinolaringoiatri (ORL) è fondamentale. Le fuoriuscite di liquor cerebrospinale e la paralisi facciale sono le due complicanze la cui gestione iniziale è fondamentale. Tuttavia, le complicanze ritardate richiedono un follow-up clinico e radiologico a lungo termine.
|
|
|
|
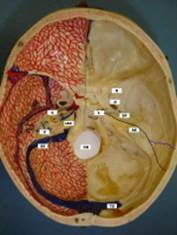
Fig. 1a Decorso delle fratture delle rocche: 1 Frattura trasversale della piramide (attraverso il condotto uditivo interno e/o il canale di Falloppio); 2 Frattura longitudinale della piramide (attraverso l’orecchio medio, mastoide, tegmen tympani, membrana timpanica, condotto uditivo esterno tuba e/o tratto timpanico o mastoideo del canale di Falloppio). |
Fig. 1b |
►Definizione: fratture longitudinali e trasversali dell’osso temporale, con eventuale apertura delle cavità dell’orecchio medio.
►Cause: trauma cranico, caduta, percosse. Nel 90% dei casi, contemporanea contusione labirintica e/o lesione cerebrale associata (commozione cerebrale).
►Frequenza: fratture longitudinali 85%, trasversali 15%, fratture con decorso atipico 4% (Fig. 2).
|
Fig. 2:Frattura longitudinale della rocca: frattura diretta da flessione, causata da una forza applicata al cranio dilatato |
|
●Sintomatologia ed obiettività: Fig.3a/l
|
|
|
|
|
|
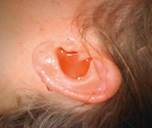
Fig.3a: Emotimpano |
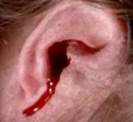
Fig.3b:Frequente mente otorragia |
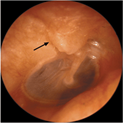
Fig.3c: L’immagine otoscopica dimostra una frattura scomposta lungo lo scutum (freccia nera). (aspetto a gradino), |
Fig.3d: Lacerazione della membrana timpanica |
|
|
|
|
|
|
Fig.3e: Interruzione della catena |
Fig.3f: Ipoacusia di trasmissione |
Fig.3g: Vertigine |
Fig.3h: Otoliquorrea |
|
|
Fig.3I:Trauma dell’ orecchio interno |
|
Fig.3l: Paresi immediata o ritardata (dopo 24 ore) del n. facciale(nel 20% dei casi). |
●Complicanze: Fig.4a/b
|
|
Fig.4a: Meningite, |
|
Fig.4b: Colesteatoma post-traumatico per infossamento epiteliale nella rima di frattura. |
|
Frattura trasversale della rocca: Fig.5 frattura indiretta provocata da una forza applicata alla regione temporoparietale o latero-parietale ●Sintomatologia e obiettività: emotimpano e/o raccolta di liquor otorinoliquorrea (attraverso la tuba), sordità, deficit vestibolare (di solito completo, vertigine), paresi immediata o ritardata (dopo 24 ore) del n. facciale (nel 50% dei casi). ●Complicanze: meningite, emorragia intracranica.
|
|
Diagnostica
►Indispensabile (compatibilmente con le condizioni generali del paziente):
|
|
|
|
Fig.6°: Valutazione ORL completa |
Fig.6b: Otomicroscopia |
|
|
|
|
Fig.6c: Esame della funzione uditiva |
Fig.6d: Esame vestibolare |
|
|
|
|
Fig.6e: Esame della funzione del n. facciale |
Fig.6f: TAC: cranio, rocche ad alta risoluzione. |
Utile in casi particolari:
●Esame radiologico: Schüller .
●Prove caloriche (attenzione: eventuali perforazioni).
●Elettrodiagnosi del n. facciale .
●Se si sospetta otoliquorrea: determinazione del glucosio, della (32-transferrina, evtl. scintigrafia liquorale.
●Olfattometria .
●Consulto interdisciplinare: eventualmente neurologo, neurochirurgo.
Terapia
Terapia medica:
●Toilette del condotto uditivo esterno, fasciatura sterile dell’orecchio, riposo a letto.
●Proibizione di soffiare il naso, gocce nasali, ad es. xilometazolina cloridrato spray.
●Antibiotici, per es. cefalosporine, sulfametoxazolo + trimetoprim, amoxicillina +/- inibitore della f3-lattamasi.
●In caso di trauma dell’orecchio interno, vertigini e/o paresi tardiva del facciale, terapia rispettivamente come nella sordità improvvisa e come nella paresi del facciale .
●In assenza di otoliquorrea ed in buone condizioni generali, ma in presenza di vertigine: terapia reologica , ginnastica vestibolare precoce, eventuale cerotto retroauricolare
a base di scopolamina.
Indicazioni all’intervento chirurgico, principi dell’intervento:
●Perforazione timpanica persistente: timpanoplastica
●Interruzione della catena, lussazione dell’incudine: timpanotomia e riposizione o trasposizione dell’incudine.
●Otoliquorrea persistente: ricerca della fistola liquorale, ad es. mastoidectomia e chiusura del difetto con fascia del rn. temporale o fascia lata.
●Otorragia copiosa: individuazione della sorgente emorragica (ad es. seno sigmoideo) e compressione del vaso sanguinante.
●Paresi immediata del nervo facciale (<24 ore): decompressione del nervo nella zona di frattura, rimozione delle schegge ossee, interposizione di nervo libero in caso di perdita di sostanza. Nella paresi tardiva (> 24ore) dapprima terapia antiflogistica e attesa. La decompressione dipende dal decorso.
●Colesteatoma post-traumatico (complicanza tardiva): revisione della rima di frattura e rimozione del colesteatoma.
Ambulatoriale/con ricovero: in tutte le fratture recenti della rocca, trattamento di regola con ricovero per profilassi o riconoscimento precoce di complicanze.
Prognosi
►Dipende dalla concomitanza di altre lesioni.
►Per quanto riguarda le disfunzioni cocleovestibolari, nelle fratture longitudinali recupero in circa il 70% dei casi, nelle fratture trasversali probabili deficit funzionali definitivi.
►Guarigione del deficit del facciale nel 30% circa.
APPROFONDIMENTO
Fratture temporali possono verificarsi dopo un grave trauma contundente alla testa e talvolta coinvolgere strutture dell’orecchio, causando la perdita dell’udito, vertigini, disturbi dell’equilibrio, o paralisi facciale.
Fratture temporali sono suggerite dal segno di Battle (ecchimosi retroauricolare) e sanguinamento dall’orecchio. Il sanguinamento può venire dall’orecchio medio (emotympanum) attraverso una membrana timpanica rottura o da una linea di frattura nel condotto uditivo. l’emotImpano rende la membrana timpanica di colore blu-nero. l’otorrea con CSF indica una comunicazione tra l’orecchio medio e lo spazio subaracnoideo.
Fratture ossee temporali sono state classificate per orientamento rispetto all’asse longitudinale della porzione petrosa dell’osso temporale. Fratture longitudinali costituiscono dal 70 al 90% delle fratture ossee temporali, e fratture trasversali costituiscono dal 10 al 30%. Alcune fratture possono avere caratteristiche di entrambi i modelli. Le fratture longitudinali possono estendere attraverso l’orecchio medio e la rottura della membrana timpanica; che provocano paralisi facciale nel 20% dei casi e possono causare perdite (di solito conduttiva) dell’udito. Fratture trasversali attraversano il canale di Falloppio e della capsula otica, causando paralisi facciale in circa il 40% dei pazienti e, talvolta, la perdita (di solito neurosensoriale) e disfunzione vestibolare (ad esempio, vertigini, disturbi dell’equilibrio) dell’udito. Raramente, fluttuante sordità neurosensoriale e disfunzione vestibolare si verificano con la frattura dell’osso temporale e può essere causa di una fistola perilymph. Immediatamente paralisi facciale completo può indicare un nervo facciale mozzata o schiacciato, mentre insorgenza ritardata completa paralisi facciale di solito indica edema all’interno di un nervo intatto. Le fratture della rocca petrosa sono frequenti, in quanto le loro cause principali sono gli incidenti stradali. La loro diagnosi e la loro gestione iniziale devono essere realizzate rapidamente in un quadro di urgenza vitale che può farle misconoscere. La stretta collaborazione tra rianimatori, radiologi e otorinolaringoiatri (ORL) è fondamentale. Le fuoriuscite di liquor cerebrospinale e la paralisi facciale sono le due complicanze la cui gestione iniziale è fondamentale. Tuttavia, le complicanze ritardate richiedono un follow-up clinico e radiologico a lungo termine.
Epidemiologia
le fratture della rocca petrosa dell’adulto rappresentano il 14-22% di tutte le lesioni cranio , il rapporto uomo-donna è di 3:1 ;il 70% si verifica durante la 2a-4a a decade di vita, dal 9 alle 20% soni bilaterali ;dal 8 al 22 % dei pazienti con frattura delle ossa temporali sono bambini, la forza media richiesta per produrre osso temporale frattura = 1875 lb con velocità di 25 mph (Travis et al. 1977 studio su cadaveri). La popolazione pediatrica ha una percentuale molto simile di incidenti automobilistici (47%) e caduta (40%), come descritto nella letteratura medica. [6] fratture temporali sono più comuni nei bambini di età inferiore ai 6 anni. Circa il 75% delle fratture sono longitudinale, e il 25% sono trasversale. La capsula otica è risparmiato nel 90% ed è coinvolto nel 10%. [7
Gli incidenti stradali sono la prima causa di fratture della rocca poiché rappresentano il 31-47% dei casi, a seconda degli autori [Brodie H.A. Thompson TC.1997; Ishman S.L., Friedland D.R. 2004; Little S.C., Kesser B.W. ,2006; ]. Successivamente si riscontrano, in ordine di frequenza, le cadute nel 17-33% dei casi, gli attacchi o le aggressioni nel 10-16% dei casi e, infine, le lesioni da arma da fuoco nel 3-6% dei casi, che sono in netto aumento, in particolare negli Stati Uniti. Il maggiore uso di cinture di sicurezza e l’avvento di airbag a tendina anteriori e laterali possono tuttavia modificare queste statistiche in futuro.
Tra i pazienti portatori di una frattura della rocca, l’84% ha almeno un’immagine patologica endocranica scoperta alla TC [Little S.C., Kesser B.W. ,2006;]. Circa il 18% dei pazienti affetti da una frattura della rocca decede per i postumi delle ferite secondarie al trauma responsabile della frattura. Su 100 autopsie di cadaveri che presentano una frattura della rocca petrosa dopo trauma cranico, il 62% ha come causa diretta di morte il trauma cranico [Wysocki J.,2005 ]. Queste cifre sono spiegate dalla forza necessaria per fratturare un osso temporale, che è valutata da Travis pari a 944 kg (1 875 lb), da cui il numero rilevante dei decessi secondari al trauma causale nelle fratture della rocca petrosa [9]. Ciò spiega il fatto che i pazienti con una frattura della base del cranio, in particolare quelli affetti da una frattura della rocca, abbiano un punteggio di Glasgow significativamente più basso rispetto ai pazienti affetti da traumi cranici chiusi in generale. Spiega anche la frequenza dell’associazione con altre lesioni gravi in questi pazienti [10].
Il rapporto fra i sessi varia, a seconda degli studi, dal 63% all’81% dei maschi. La media dell’età si situa a 41 anni per Friedland, con estremi di 17 e 99 anni. Le fratture sono bilaterali nel 3,3-20% dei casi [Brodie H.A. Thompson TC.1997; Ishman S.L., Friedland D.R. 2004; Little S.C., Kesser B.W. ,2006; ].
La lesione cerebrale è la principale complicanza delle fratture della rocca petrosa (55-84% dei casi), ma la sua diagnosi è essenzialmente radiologica, in quanto essa raramente presenta una manifestazione clinica.
La sordità è la più frequente delle complicanze con una ripercussione clinica. La si riscontra nel 24-81% delle fratture. Si tratta, il più delle volte, di una sordità di trasmissione (61-88% dei casi), il che rappresenta il 36-48% delle fratture della rocca [Rafferty M.A., ed Al.,2006 ]. Si riscontrano, quindi, in ordine di frequenza, la paralisi facciale (7-30% delle fratture) e le fuoriuscite di liquor cerebrospinale (LCS) nel 15-45% dei casi [Kesser B.W. ,2006; Dahiya R., ed Al 1999; Rafferty M.A., ed Al.,2006 11]. Le altre manifestazioni otologiche sono meno frequenti e riuniscono le lesioni ossiculari, la sordità «simpatica» di percezione, le fistole perilinfatiche, l’idrope endolinfatico, il colesteatoma, i meningoencefalocele e le meningiti ritardate. Le lesioni delle strutture adiacenti all’orecchio sono più rare e comprendono le altre coppie craniche (in particolare VI, IX, X e XI), la carotide interna e il seno sigmoide [Johnson F., ed Al.,2008 1].
Fisiopatologia
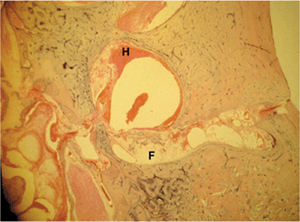
Il sessanta per cento delle fratture ossee temporali sono classificati come fratture aperte che si presentano con otorrea sanguinosa, ernia cerebrale, o CSF drenante dal canale auricolare, tuba di Eustachio, o penetrante ferita (Brodie HA, Thompson TC.,1997 2 ). Questi pazienti sono a maggior rischio di meningite rispetto a quelli senza evidenza di un collegamento intracranica. Inoltre, i pazienti con fratture che attraversano la capsula otica sono a addirittura ancora più a rischio di meningite, a volte ritardata per anni o decenni, a causa di una incapacità del otic capsula encondrale osso per rimodellare e guarire (Perlman HB.,1939; Pollak AM,e Coll. 1991 , Sudhoff H, Linthicum Jr FH.2003 ). Pollak et al. 1991, hanno riportato un uomo di 51 anni che è morto di meningite che avevano subito una frattura capsula perturbatrice otic nell’infanzia. L’istopatologia della sua dell’osso temporale rivelato pus nell’orecchio medio che si estende attraverso una linea di frattura non guarita attraverso la capsula otica. La linea di frattura conteneva un tessuto fibroso allentato. Osso membranoso, come quella lungo le tegmen, ha la capacità di formare insensibile e guarire, mentre l’osso encondrale della capsula otica non. Fratture attraverso la capsula otica generalmente solo parzialmente riempire con tessuto fibroso, sebbene la superficie può potenzialmente sigillare con reazione periostale osso (, Pollak AM,e Coll. 1991 ( Fig.7 ).
|
|
Fig.7: istopatologia di un paziente morto di meningite da diversi decenni a seguito di una capsula otica interrompere frattura dell’osso temporale. F, fibrosi con una piccola quantità di ossificazione all’interno della linea di frattura nella capsula otica; H, emorragia e purulence. (Vedi anche Tavola a colori 1 .) |
Trauma per l’osso temporale si traduce spesso in una o più complicanze neurotologic, a seconda della gravità della lesione e tipo di frattura, e può variare tra adulti e pediatrici. Tabella 139.1 riassume incidenza di complicazioni comuni di fratture ossee temporali nella generale e pediatrica popolazioni (Brodie HA, Thompson TC. ,1997 ; McGuirt WF Jr. Stool SE.,1992 .
|
TABELLA 1 incidenza di complicanze COMUNI DI TEMPORALI fratture in generale e popolazioni pediatriche |
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
Classificazione
Nel 1926, Ulrich è stato il primo a classificare le fratture dell’osso temporale in fratture longitudinali e fratture trasversali. [8] Ghorayeb e Yeakley, nel loro studio su 150 fratture temporali, hanno scoperto che la stragrande maggioranza delle fratture sono in realtà oblique e molto spesso mescolati. [9] Altre classificazioni si basano su otic capsule sparing e il coinvolgimento capsula otica. Una frattura capsule sparing otic corre anterolaterale alla capsula otica ed è causata da un colpo alla regione temporo-parietale. Una frattura coinvolgimento capsula otica corre direttamente nella capsula otica, danneggiando la coclea e canali semicircolari, ed è causata da un colpo alla regione occipitale (cfr. tabella 2). Le classificazioni di cui sono utili nel predire sequele otologica, ma non possono prevedere complicazioni neurologiche, neuro-otologica, o della base del cranio. [1]Nonostante i sistemi di classificazione più recenti, il sistema originale di Ulrich, grazie alla sua semplicità, è ancora il più comunemente usato.
I modelli di classificazione sopra indicati sono arbitrarie, ma anzi utili per prevedere il tipo della lesione. La maggior parte delle fratture ossee temporali sono del tutto irregolare e non uniforme nel loro percorso, seguendo uno schema obliquo o misto come indicato sopra. Pertanto, piuttosto che il tipo di frattura, la valutazione della funzione è il problema critico ed è obbligatorio. La presenza o assenza di una particolare funzione indica se la coclea, nell’orecchio medio, vestibolo, nervo facciale, dura, o CNS è danneggiato, a dispetto di una frattura dimostrata o la sua mancanza.
Classificazione recente EMC
All’inizio degli anni ’90, è stata proposta un’altra classificazione per correlare meglio le linee difrattura con le loro conseguenze cliniche e per prevedere meglio le sequele.
Questa classificazione distingue le fratture che interessano la capsula otica da quelle che la risparmiano. Le prime hanno una linea di frattura che passa attraverso la coclea o il labirinto posteriore. Le seconde risparmiano queste strutture [ Dahiya R.e Coll. 1999, ].
La maggior parte delle fratture della rocca risparmia la capsula otica. In effetti, si riscontra, in letteratura, dal 2,5% per Brodie al 7% per Rafferty di fratture che interessano la capsula otica [Brodie H.A. Thompson TC.,1997 6;, Rafferty M.A., e Coll. 2006 ]. Tuttavia, questo è il tipo che più spesso causa complicanze, con quasi il 100% di cofosi, il 50% di paralisi facciali, quattro volte più perdite di LCS e un’incidenza significativamente maggiore di ematomi extradurali ed emorragie meningee [Dahiya R. e Coll. 1999, ].
Fratture longitudinali Fig.8a/b
Le fratture longitudinali costituiscono l’80% di tutte le fratture ossee temporali. Essi sono spesso causati da una forza laterale sul mastoide o squama temporale, di solito prodotta da colpi di temporali o parietali. La linea di frattura è parallela all’asse longitudinale della piramide petrosa. Si inizia nel squamosa pars (mastoide o canale uditivo esterno), come si vede nelle immagini qui sotto, e si estende attraverso il canale osseo postero esterno, continua attraverso il tetto del mezzo orecchio spazio anteriore al labirinto, e termina antero medialmente nel mezzo fossa cranica in prossimità del foro lacero e ovale.
|
|
|
|
Fig.8a: Aspetto interno della base del cranio che rappresenta, nei colori nero e blu, il percorso delle linee di frattura dell’osso temporale longitudinale. Linea di frattura ossea temporale sinistra, che attraversa il processo mastoideo ,la spina dorsale di Henle e il canale uditivo esterno (vista del chirurgo).
|
Fig.8b: TAC con scansione ad alta risoluzione dell’osso temporale dimostra una frattura longitudinale dell osso temporale |
Il corso più comune della frattura è anteriore ed extralabirintico; tuttavia, anche se raro, ampliamento intralabyrinthine è possibile Kerr AG, Smyth GDL.,1979. Ancora una volta, le fratture ossee temporali bilaterali sono presenti nel 8-29% di tutte le fratture, secondo la letteratura medica Olsson JE e Coll.1986.
Segni e sintomi includono sanguinamento nel canale uditivo dalla pelle e la membrana timpanica lacerazione, hemotympanum, fratture canale uditivo esterno, rottura catena degli ossicini che produce ipoacusia, e paralisi del nervo facciale. Venti per cento delle fratture longitudinali ferire il nervo facciale e causare paralisi. Il sito di lesione è di solito il segmento orizzontale del nervo distale al ganglio genicolato. CSF otorinorrea è comune, ma di solito temporanea. Ipoacusia neurosensoriale può verificarsi come conseguenza di un danno concussive. Vertigini verifica ma non è correlato alla gravità della frattura.
Fratture trasversali
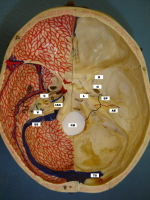
Le fratture trasversali costituiscono il 20% di tutte le fratture ossee temporali. Essi sono di solito causate da un colpo frontale o parietale, ma possono derivare da un colpo occipitale. La linea della frattura si estende dalla fossa cranica posteriore, a livello del foramen magnum, a quella media e termina in prossimità del foro lacero anteriore o del foro spinoso. Attraversando in senso perpendicolare la piramide del temporale, essa interessa il labirinto posteriore e l’orecchio interno alterando profondamente le strutture nervose (Fig.9a/b . Talvolta, la linea di frattura corre più in prossimità dell’apice ella rocca interessando in tal caso direttamente il canale uditivo interno e danneggiare direttamente i nervi. La linea di frattura corre ad angolo retto rispetto all’asse longitudinale della piramide petrosa e inizia nella fossa cranica media (vicino al foro lacero e spinoso). E poi attraversa la piramide petrosa trasversalmente e termina al forame magno. Esso può estendersi anche attraverso il canale uditivo interno. I percorsi delle linee di frattura ossea temporali trasversali sono raffigurati nell’immagine qui.
|
|
|
|
Fig.9a Aspetto interno della base del cranio che rappresenta, nei colori nero e rosso, i percorsi delle linee di frattura dell’osso temporale trasversali.
|
Fig.9b TAC con scansione ad alta risoluzione dell’osso temporale dimostra una frattura ossea temporale trasversale. Il numero segnato segna l’estensione laterale della frattura. |
Le strutture cocleari e vestibolari di solito sono distrutti, producendo una profonda perdita neurosensoriale dell’udito da acufeni e da una asimmetria vestibolare armonica di tipo “paralitico” per la deafferentazione unilaterale del labirinto L’entità dei segni clinici cocleo-vestibolari dipende dall’estensione del distretto labirintico interessato e dall’eventuale concomitante interessamento del SNC. Nel 50% dei casi, il corredo sintomatologico cocleo-vestibolare comprende anche la paralisi periferica del VII per lesione del canale di Falloppio. . All’inizio, la sindrome vestibolare armonica di tipo “paralitico” è caratterizzata da vertigine assai intensa, da disturbi neurovegetativi ipervagotonici, perdita di equilibrio e dalla presenza di un nistagmo spontaneo orizzontale o orizzontale-rotatorio diretto verso il lato sano (nistagmo “paralitico”). Se esiste un concomitante interessamento delle strutture nervose centrali, il quadro sintomatologico otoneurologico risulterà più complesso. Infatti, al nistagmo spontaneo si potrà associare un nistagmo “da direzione dello sguardo”. Può essere orizzontale diretto verso il lato dell’orecchio leso o verticale e, in tal caso, è più spesso diretto verso l’alto.
Nel lato della frattura, è possibile mettere in evidenza con la stimolazione calorica del labirinto una iporeflessia vestibolare. Ma è anche frequente osservare una areflessia qualora la lesione ossea corra trasversalmente al canale acustico interno. Nel lato opposto alla sede del trauma, la reflettività vestibolare è spesso nei limiti della norma. Naturalmente, nel giudicare i parametri del riflesso vestibolo-oculare si dovrà tener conto della presenza del nistagmo spontaneo di tipo” paralitico” o di altri nistagmi. La registrazione ENG permette in questi casi di valutare correttamente non solo il grado della reflettività vestibolare, ma anche di osservare i caratteri qualitativi delle scosse: un dato semeiologico assai importante che permette di giudicare l’eventuale interessamento anche delle strutture nervose centrali. Una modalità tecnica per analizzare l’estensione della lesione delle strutture endolabirintiche è quella di sottoporre il paziente, nel corso del riflesso vestibolo-oculare evocato nel lato leso, a variazioni della posizione del capo. Se si impiega la stimolazione calorica, ad es. quella di Veits sul paziente seduto, il nistagmo verrà osservato, dopo aver retroflesso il capo di 60° (posizione I di Brùnnings Fig.10. All’inizio esso sarà orizzontale ma diverrà verticale se il capo sarà piegato di 45° sul lato opposto a quello stimolato (posizione II di Brùnnings ).

Variazioni della posizioni del capo sec. Brùnnings. Fig.10
Posizione I di Brùnnings (capo ruotato dalla posiz. normale all’indietro di 60° = can. sem. lat. in posiz. verticale); Posizione II (come nella posiz. I ma capo piegato di 45° sul lato irrigato; posizione III analoga alla II, ma col capo piegato sul lato opposto a quello irrigato. Dopo stim. cal. fredda del labirinto di destra, si otterrà un nistagmo orizzontale diretto verso sinistra (posiz. I-II) o un nistagmo rotatorio (orario) nella posiz. III. Nella posizione IV (capo ruotato in avanti di 120°) il nistagmo è ancora orizzontale ma di opposta direzione (verso l’orecchio stimolato) (da Aubry M. et Pialoux P. – Maladie de l’oreille interne et oto-neurologie. Masson et O. ed., Paris 1957).
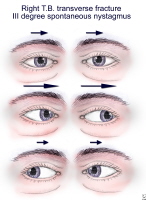
Questo accorgimento permette di valutare il grado di funzionalità sia dei recettori del canale semicircolare laterale sia di quelli del canale semicircolare verticale posteriore. Qualora vi fossero controindicazioni all’impiego della stimolazione calorica si potrà usare quella rotatoria (quella pendolare di Montandon) con la quale sarà possibile documentare un eventuale innalzamento della soglia del riflesso vestibolo-oculare nel lato leso.. Nistagmo Intenso (terzo grado) è presente in quanto la rottura iniziale, con la componente veloce che batte lontano dal sito di frattura. Il nistagmo è facilmente visibile ad occhio nudo. Nistagmo diminuisce progressivamente di intensità (terzo grado, secondo grado, primo grado) e poi scompare alla fine. L’immagine seguente mostra frattura trasversale temporale destra dell’osso con grave nistagmo spontaneo.
Frattura temporale trasversale dell’osso con grave nistagmo spontaneo (terzo grado) Fig.11 che si manifesta subito dopo il trauma. La componente veloce batte lontano dal luogo di frattura in tutte le direzioni dello sguardo; l’intensità del nistagmo spontaneo è rappresentata dalle diverse lunghezze delle frecce nere. Questo tipo di nistagmo di solito è visto ad occhio nudo. Secondo la legge di Alexander, il nistagmo aumenta quando gli occhi sono rivolti nella direzione della componente rapida e diminuisce quando gli occhi sono rivolti nella direzione della componente lenta. Dopo alcune settimane, la vertigine e gli altri segni obiettivi otoneurologici tendono, in genere, a regredire in modo progressivo. La durata del decorso clinico dipenderà però dal grado della lesione labirintica, dal concomitante interessamento delle strutture nervose centrali e dall’età del paziente . Per questi motivi, la sintomatologia vestibolare potrà, in alcuni casi, persistere a lungo anche per qualche mese o qualche anno. Durante tale periodo, il paziente potrà lamentare ancora qualche episodio di vertigine di breve durata o transitori disturbi dell’equilibrio quasi sempre provocati da movimenti bruschi del capo. Spesso, in questi casi, è difficile evidenziare con i comuni metodi di osservazione diretta i segni obiettivi della asimmetria vestibolare. Se ne potrà rilevare ancora la presenza con la registrazione ENG eseguita ad occhi chiusi, che permette di eliminare l’interferenza della luce e della fissazione. Se ciò non risultasse sufficiente, si potranno adottare altri accorgimenti semeiologici: stimoli posizionali (provoked nystagmus di Nylèn) o rapidi movimenti di rotazione del capo (head shaking test) oppure una stimolazione otticocinetica diretta sul piano orizzontale verso un lato o l’altro. Il nistagmo “latente” potrà comparire anche a seguito di stimoli sensitivi o sensoriali. Esso è in genere di breve durata e presenta le stesse caratteristiche del precedente nistagmo spontaneo. Se vi è stato anche un interessamento delle strutture nervose centrali, i segni obiettivi dell’asimmetria vestibolare latente potranno assumere una caratteristica diversa: ad es., il nistagmo di posizione non avrà più una direzione fissa ma una direzione variabile.
Con le prove stabilometriche statiche e dinamiche, si potranno meglio controllare la presenza di eventuali asimmetrie posturali e valutare, mediante l’analisi delle reazioni vestibolo-spinali, l’evoluzione del processo di riequilibrio tra i due apparati vestibolari.
All’esame audiometrico, si osserva spesso una anacusia o una grave ipoacusia neurosensoriale. Se la linea della frattura interessa anche la parete mediale dell’orecchio medio a livello delle due festre, si potrà avere un deficit uditivo di tipo misto e la comparsa di un emotimpano. Nell’orecchio controlaterale, l’udito risulta danneggiato nel 60-70% dei casi. Il deficit è di tipo percettivo ed è quasi sempre dovuto a una contusione o commozione labirintica. Raramente, può verificarsi una perdita uditiva mista. Lesione del nervo facciale si verifica nel 50% delle fratture trasversali. Il sito di lesione è ovunque dal canale uditivo interno al distale segmento orizzontale al ganglio genicolato. Si può notare pneumolabirintite.
L’esame istopatologico rivela la perdita di capelli delle cellule, perdita di cellule gangliari, e sostenendo la perdita di cellule. In rari casi, labirintite ossificante si verifica secondaria a trauma o infezione successiva. Ciò deve essere tenuto presente quando si considera il posizionamento di impianti cocleari dopo una frattura dell’osso temporale.
La labirintopatia da frattura longitudinale della rocca petrosa
Il quadro otoneurologico delle cocleo-vestibolopatie nei traumi cranici con frattura longitudinale della piramide del temporale non appare così grave come quello ora descritto nelle fratture trasversali. Il danno del neuroepitelio è, infatti, meno marcato perché, nella maggioranza dei casi, la linea di frattura presenta un decorso extralabirintico. Dato il frequente interessamento delle strutture dell’ orecchio medio, il danno uditivo è prevalentemente di tipo misto. Infatti, nelle fratture longitudinali della rocca petrosa è possibile notare una dislocazione della catena degli ossicini, una lacerazione della MT oppure una lesione ossea che interessa anche il condotto uditivo esterno con otorragia. Nella fase acuta, l’ipoacusia e gli acufeni sono abbastanza intensi ma col trascorrere del tempo questi sintomi regrediscono. L’ipoacusia migliora soprattutto per quanto riguarda la componente trasmissiva. Se il deficit uditivo è prevalentemente di tipo percettivo, sono poche le probabilità di un recupero. Spesso l’ipoacusia rimane invariata a documentare l’irreversibilità della lesione cocleare. Nei 2/3 dei casi anche gli acufeni persistono. Rara è la presenza di una anacusia. Nel 50% dei casi si può osservare un deficit uditivo di tipo percettivo nell’orecchio controlaterale (concussione o commozione).
La vertigine ha un carattere prevalentemente episodico ed è assai spesso provocata da variazioni della posizione del capo. E possibile osservare anche un nistagmo spontaneo di tipo “paralitico” ma non così intenso come nelle fratture trasversali della rocca.
Se il danno labirintico non è così grave, si potrà assistere, dopo un breve periodo di tempo dal trauma, alla comparsa di un nistagmo spontaneo diretto verso il lato malato (“nistagmo di ritorno”). Esso indica, come s’è già detto, la ripresa funzionale del recettore vestibolare in precedenza leso . Dopo alcuni mesi, questo tipo di nistagmo può venir ancora evidenziato a seguito di test posizionali (head shaking test).
La stimolazione calorica del labirinto mette in evidenza molto spesso una iporeflettività vestibolare i cui valori, col trascorrere del tempo, vanno progressivamente migliorando. In media, dopo alcune settimane o qualche mese, essa non è più obiettivabile. Rara è la presenza di una areflessia vestibolare. La reflettività del labirinto controlaterale risulta normale nella maggior parte dei casi. Una labirintopatia con frattura longitudinale della rocca può assumere, talvolta, un decorso cronico con la comparsa di ricorrenti episodi di vertigine a causa della persistenza di un tragitto fistoloso o evolvere verso una forma menieriforme con episodi vertiginosi fluttuanti probabilmente dovuti a ricorrenti crisi di idrope labirintico.
Una complicanza che talvolta può manifestarsi, anche a distanza di mesi o di qualche anno dall’episodio traumatico, è la comparsa di crisi di vertigine improvvisa, molto intensa che insorge preferibilmente con l’assunzione di una determinata posizione del capo. Si tratta della vertigine parossistica benigna (VPPB), di durata assai breve ma assai intensa, associata a nistagmo rotatorio o orizzontale-rotatorio (geotropo) diretto verso l’orecchio leso. La diagnosi si basa soprattutto sui dati anamnestici e sui risultati della manovra di posizionamento del capo del paziente suggerita da Dix e Hallpike. Tale fenomenologia vestibolare indica la persistenza di una condizione patofunzionale settoriale a livello dei recettori labirintici.
Complicanze a livello centrale sono: la meningite per diffusione di batteri attraverso un tragitto fistoloso osseo, l’aracnite dell’angolo ponto-cerebellare (s. di Eagleton).
L’indirizzo terapeutico varia a seconda della gravità della lesione postraumatica della rocca petrosa e della presenza di segni di interessamento delle strutture nervose centrali.
Nei pazienti affetti da commozione o contusione labirintica la sintomatologia vertiginosa, come s’è già detto, è meno evidente e tende in genere a migliorare sia col regredire della lesione del neuroepitelio labirintico sia con l’instaurarsi dei fenomeni del compenso vestibolare centrale. Anche l’poacusia tende a regredire soprattutto nei casi di commozione labirintica. La terapia pertanto si limita ad un trattamento sedativo della vertigine con la somministrazione di cinnarizina, ciclizina, prometazina soprattutto nei pazienti nei quali essa sia, all’inizio, particolarmente intensa. La terapia sarà sospesa appena che, superata la fase acuta della malattia, le condizioni generali del paziente dimostrino un netto miglioramento.
Un po’ più complessa risulta la scelta della cura nei casi con frattura trasversa della piramide del temporale soprattutto quando risultino interessate anche le strutture nervose centrali. Infatti, l’effetto dei farmaci sedativi interferisce anche sull’attività di quei centri la cui funzione è di regolare l’integrazione delle varie afferenze spaziali rallentando in tal modo il compenso vestibolare.
Sarà necessaria anche la somministrazione di antibiotici allo scopo di evitare il propagarsi, attraverso la lesione ossea, di un’infezione batterica dall’orecchio medio alla cavità endocranica. Il trattamento antibiotico sarà indicato anche per uso locale endoauricolare in particolare nei casi in cui sia presente una otorragia a causa della lesione dell’osso timpanico e della lacerazione della membrana timpanica, come capita di osservare nei pazienti con frattura longitudinale della rocca. La terapia locale con antibiotici dovrà protrarsi fin tanto che non si sarà rimarginata la perforazione del timpano. Se questa non si realizzerà sarà necessario un intervento di miringoplastica.
In alcuni casi, tuttavia, sia per l’entità della lesione labirintica sia per la concomitante sofferenza di alcuni distretti nervosi centrali sia per l’età del paziente, la sintomatologia vertiginosa e i disturbi della postura possono protrarsi anche a lungo. Insistere con l’uso di farmaci sedativi non risolve lo stato di malessere generale del paziente anzi può essere controindicato, come poco sopra s’è detto. Inoltre, va tenuto presente che la cronicizzazione della sintomatologia otoneurologica può interferire negativamente sullo stato psicologico del paziente modificandone anche profondamente la cenestesi. In questi casi, è indicata la terapia riabilitativa condotta con appropriati esercizi fisici che, fra l’altro, dimostrano di avere anche un favorevole effetto sul processo di integrazione delle varie afferenze spaziali.
Fratture oblique o miste Fig.13
Questi modelli, che si estendono sia longitudinalmente che trasversalmente, sono comuni. Secondo alcuni autori, questi modelli si verificano più spesso trasversale isolata o fratture longitudinali (Diaz R, Brodie HA. ed Al 2005 Ghorayeb BY ed Al.,1987; Woodcock R;). Una gamma di 62-90% delle fratture ossee temporali sono stati progettati come un modello misto in letteratura medica( Johnson F.,ed Al.2008; Alvi A, Bereliani A,1998; Ghorayeb BY, ed Al.,1987).
Aspetto interno della raffiguranti base del cranio, di colore verde, una linea mista frattura dell’osso temporale sia con un modello longitudinale (cerchio) e un modello trasversale (rettangolo).
Tabella 2. Fratture Longitudinali e trasversalI (Open Table in una nuova finestra)
|
Caratteristica |
Fratture longitudinali |
Fratture trasversali |
|
Incidenza |
Circa l’80% |
Circa il 20% |
|
Meccanismo |
Trauma temporale o parietale |
Trauma frontale o occipitale |
|
CSF otorrea |
Comune |
Occasionale |
|
Membrana timpanica perforazione |
Comune |
Raro |
|
Danno del nervo facciale |
20% (spesso temporanei e spesso insorgenza ritardata) |
50% (grave, di solito permanenti, e immediato insorgenza) |
|
La perdita dell’udito |
(Tipo conduttivo e possibilmente tono alto neurosensoriale secondaria concomitante commozione cerebrale orecchio interno) Comune |
Comune (neurosensoriale grave o misto) |
|
Hemotympanum |
Comune (associata con otorragia) |
Possibile (non associata a otorragia) |
|
Nistagmo |
Comune (di solito spontaneo, di solito meno intenso [primo o secondo grado] o posizionale, nistagmo assenza anche possibile) |
Comune (intenso [terzo grado], spontaneo, componente veloce battendo sull’orecchio del lato opposto, di lunga durata, nistagmo posizionale possibile anche prima e dopo il periodo di indennizzo) |
|
Otorragia |
Comune |
Raro |
|
Vertigine |
Comune (meno intenso, e / o posizionale; assenza è anche possibile) |
Comune (intenso, di solito associato in fase acuta con nausea ed eventualmente vomito) |
Tabella 3. Otic Capsule-sparing e – dirompente della capsule otica (Open Table in una nuova finestra)
|
Caratteristica |
Otic Capsule Sparing |
Fratture dirompenti della capsula otica |
|
Incidenza |
Circa il 95% |
Circa il 5% |
|
Meccanismo |
Trauma temporale o parietale |
Trauma occipitale |
|
Linea di frattura |
Anterolaterale alla capsula otica |
Attraverso la capsula otica |
|
Sentiero |
|
|
|
Perdita di CSF |
Medio fossa cranica (tegmen mastoideum, timpani Tegmen, orecchio medio, e condotto uditivo esterno o tuba di Eustachio) |
Fossa cranica posteriore (orecchio medio, tuba di Eustachio) |
|
Coinvolgimento catena degli ossicini |
Comune |
Raro |
|
La perdita dell’udito |
Conduzione o mista |
Neurosensoriale |
|
Paralisi facciale |
Meno comune |
Comune |
Ferite penetranti
Ferite penetranti da arma da fuoco ferite sono le ferite penetranti più comuni. La maggior parte dei pazienti coinvolti sono maschi e giovani. Ferite da arma da fuoco mediale al ganglio genicolato sono di solito fatale. La capsula otica può agire come un deflettore missile, proteggendo il cervello. Possono verificarsi lesioni associate dei nervi cranici (diversi dalla settima), come pure i danni intracerebrale e arterioso o lesioni venose. Questi rappresentano i più gravi lesioni ossee temporali. Di solito i tempi di paralisi facciale e la sua posizione lesioni sono ben noti, il risultato dell’osservazione diretta o reperti TC.
Ferite da arma da fuoco alla osso temporale spesso sfociano in profonda perdita dell’udito neurosensoriale, perdita di CSF, e la rottura del nervo facciale, che si trova in circa il 50% dei pazienti e richiede una riparazione da parte di interposizione nervo innesto.
Esami Diagnostici
Studi di imaging
La maggior parte dei pazienti con frattura dell’osso temporale hanno già avuto una TAC della testa per escludere o identificare le lesioni intracraniche.
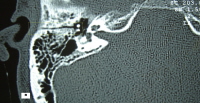
TC ad alta risoluzione (HRCT) dell’osso temporale è utile per valutare le lesioni complicate da perdita di CSF, paralisi facciale, o sospetta lesione vascolare. Immagini assiali e coronali sono solitamente ottenuti con le sezioni da 1 mm, come sono magnificato vista dell’osso temporale. Finestre ossee sono necessarie. Qui sotto viene riportata TAC assiale ad alta risoluzione di una frattura dell’osso temporale destro .
TAC assiale alta risoluzione dell’osso temporale destro che rappresenta una linea di frattura longitudinale che si estende dal tetto del canale uditivo esterno sino alla cavità dell’orecchio medio.
HRCT dell’osso temporale è indicato se è necessario un intervento chirurgico per la gestione delle complicanze otologiche.
Se il deficit neurologici transitori o permanenti sono presenti in un paziente con frattura della base cranica, HRCT dell’osso temporale con angio-TAC è indicata per valutare le lesioni carotidee petrose.
La risonanza magnetica (MRI) non è in grado di identificare la frattura dell’osso temporale. La MRI ha al riguardo sia una scarsa sensibilità ,che specificità. La RM è utile nella valutazione dei contenuti intracranici e / o nel caso di una paralisi del nervo non spiegato dall’ HRCT Johnson F, ed Al,2008; Jones RM, ed Al,2000; Schuknecht B, Graetz K,2005. E ‘anche in grado di identificare emorragia intralabirintica, lesioni del tronco cerebrale, compressione del nervo, e ernia del contenuto intracranico nella cavità mastoide Johnson F, ed Al,2008. La RM è utile anche prima di un intervento neurochirurgico per fratture temporali, soprattutto con un approccio attraverso la fossa cranica media Jones RM, ed Al,2000.
Si veda anche l’articolo Medscape riferimento temporale Osso Frattura Imaging .
Altri test
Prova massima di stimolazione
Questo test è basato sull’osservazione di contrazione della muscolatura facciale usando uno stimolatore neurale (Hilger)del facciale dopo 3 giorni dalla lesione, di solito tra il 3°-14° giorno . Viene utilizzata solo in caso di completa paralisi del nervo facciale (secondo la classificazione House-Brackmann) a causa del dolore causato dalla stimolazione facciale. Una stimolazione sopramassimale viene applicata con la corrente massima tollerata sul lato normale. Il lato influenzato è confrontato con il lato normale, utilizzando la stessa corrente stimolante. Una risposta assente o notevolmente diminuita (movimento appena percettibile) indica un recupero scarso ed una funzione incompleta del nervo facciale.
Nerve test di eccitabilità (prova minima di eccitabilità dei nervi)
Questo test è simile alla prova utilizzata precedentemente con lo stimolatore Hilger del nervo dopo il terzo giorno dalla lesione; questo test esamina l’amperaggio necessario per avviare una risposta appena visibile sul lato interessato. Una differenza di 3,5 mA o più è significativa, comporta una prognosi sfavorevole, e indica la necessità di considerare l’esplorazione chirurgica.
Elettroneurografia
L’Elettroneurografia (Enog) è la tecnica utilizzata da Fisch. Viene utilizzato ogni 2 giorni tra il III° e il XXI° giorno dopo il trauma iniziale. I risultati sono espressi come percentuale dell’ampiezza dei potenziali d’azione sul lato paralizzati rispetto al lato non paralizzato. I risultati correlano bene con la percentuale di degenerazione del nervo. Secondo Fisch, una degenerazione del 90% ,del nervo coinvolto, è considerata significativa e rappresenta la soglia per il trattamento chirurgico ( Fisch U. 1974).
Fisch ha sviluppato le indicazioni accettate per il trattamento chirurgico in base alla “percentuale di degenerazione del nervo”, sostenendo l’esplorazione e la decompressione o la riparazione quando l’ Enog indica il 90% di degenerazione. In altre parole, la degenerazione con il 10% o meno della funzione del nervo rispetto al lato normale è considerato il punto di svolta critico per l’intervento chirurgico. Fisch ha trovato, con l’istologia, che una lesione traumatica al ganglio genicolato induce una degenerazione retrograda attraverso il labirintico ed i segmenti distali meatali del nervo facciale. Fisch ritiene che la fibrosi blocca le fibre rigeneranti e pertanto, consiglia l’intervento chirurgico precoce per evitare questa complicazione fibrotica all’interno del canale di Falloppio.
Nosan et Al credono che l’Enog è di fondamentale importanza nel determinare la necessità e la tempistica di intervento chirurgico per la paralisi del facciale dopo un trauma. Essi credono che Enog ha fatto la determinazione della manifestazione clinica della paralisi meno necessario e che i pazienti con paralisi ritardata possono avere lesioni più gravi rispetto ai pazienti con più rapida degenerazione Enog. Essi credono che il tempo di paralisi da insorgenza di lesioni non dovrebbe confondere il problema.
Elettromiografia
Riposo muscolare normale non produce attività elettrica spontanea. L’attività elettromiografica spontanea (potenziali di fibrillazione) nei muscolo indica la completa denervazione. Bisogna prendere in considerazione che i potenziali di fibrillazione necessitano di almeno 3 settimane per essere rilevati con l’elettromiografia. La presenza di unità motorie volontarie (potenziali d’azione polifasico), al contrario, è un buon fattore prognostico ed il migliore indicatore che la rigenerazione avviene.
L’approccio chirurgico è controverso. Alcune autorità sostengono esplorazione limitata del nervo facciale sulla base delle informazioni cliniche e radiografiche. Fisch, d’altra parte, è sostenitore di una esplorazione totale del nervo facciale e della decompressione con un approccio transmastoideo. Nei pazienti che hanno una perdita neurosensoriale totale dell’udito, Fisch suggerisce un approccio translabirintico.
Esplorazione della coclea emc
Le esplorazioni della coclea comportano dei test oggettivi e soggettivi. L’impedenzometria (timpanometria e, soprattutto, ricerca del riflesso stapedio o RS), i potenziali evocati uditivi (PEU), le otoemissioni acustiche (OEA) e l’elettococleografia (ECoG) rappresentano i test obiettivi. Le esplorazioni soggettive comprendono l’audiometria tonale e vocale.
Gli esami obiettivi dell’udito hanno come principale interesse il fatto di non richiedere la collaborazione del paziente e, per alcuni di essi, di poter essere eseguiti al letto del paziente. Essi consentono una localizzazione del livello di interessamento del sistema uditivo.
L’impedenzometria, le OEA e l’ECoG sono difficili da realizzare in un contesto post-traumatico, dove sono presenti spesso una perforazione timpanica o un versamento retrotimpanico. Possono essere realizzati inizialmente in assenza di controindicazioni all’otoscopia e, secondariamente, dopo la risoluzione di una perforazione o di un emotimpano.
I PEU hanno un interesse maggiore nell’esame dell’udito in un traumatizzato cranico, nella fase precoce eventualmente comatosa, ma anche a distanza, se è presente un disturbo della comunicazione o nei bambini piccoli [58]. Sembra che i PEU siano un esame migliore per individuare un disturbo uditivo rispetto all’audiometria tonale, nel quadro dei traumatizzati cranici.
I test soggettivi sono da praticare non appena possibile, quando lo stato del paziente permette la sua collaborazione e la sua mobilizzazione in una cabina di audiometria. Questo primo esame deve comprendere almeno una curva ossea per diagnosticare e trattare al più presto una sordità di percezione. Un primo esame precoce serve come riferimento e deve essere ripetuto per controllare il recupero dell’udito o l’insorgenza di un deficit che sarà eventualmente accessibile a un trattamento chirurgico.
Esplorazione del vestibolo
La videonistagmografia (VNG) e la videonistagmoscopia (VNS) permettono l’esplorazione delle funzioni vestibolari che comprendono: l’analisi di movimenti oculari spontanei e posizionali, lo studio dell’oculomotricità (movimenti di saccade e di inseguimento), i test canalicolari (head shaking test, test calorico, esame rotatorio, test di Halmagyi e test vibratorio) e, infine, i test otolitici (test percettivo o verticale e orizzontale soggettivo, test oftalmologici, test sacculari o potenziali evocati otolitici [PEO] e test di rotazione intorno a un asse inclinato rispetto alla gravità o test RAIG).
Si riscontrano, in letteratura, varie lesioni del labirinto posteriore. La distruzione labirintica, secondaria a una frattura che passa attraverso il labirinto, è isolata o associata a una fistola perilinfatica, se la rima mette in comunicazione le cavità dell’orecchio medio e il labirinto. Si ottiene, allora, un’areflessia vestibolare acuta monolaterale. La patologia otolitica post-traumatica è un quadro di vertigine posizionale parossistica benigna (VPPB), al quale si associa o meno una commozione labirintica. Questo quadro è secondario a una lesione degenerativa della macula utricolare. La commozione labirintica, isolata o associata a una commozione cerebrale, corrisponde a dei disturbi del microcircolo locale responsabili di un’ipossia, provocando delle alterazioni dell’omeostasi endo- e perilinfatica (simili all’idrope), che sarebbero secondarie a una brusca variazione dell’energia cinetica al momento dell’urto. Gli otoliti si distaccano dalla macula, provocando da una parte una modificazione della funzione maculare all’origine di disturbi otolitici e, dall’altra, la formazione di una canalolitiasi all’origine di una VPPB [Gordon C.R., e Coll.,2004; Katsarkas A. ,1999 ].
Esplorazione dell’oculomotricità
L’esame dell’oculomotricità nel quadro delle fratture della rocca riguarda soprattutto le lesioni del VI ed eventualmente del III e del IV.
Lo studio al vetro rosso, l’esame sotto schermo e l’esame coordino metrico (il test di Hess-Lancaster) costituiscono i tre esami dell’oculomotricità, ma richiedono tutti la partecipazione del paziente [Miléa D, Müller G.,2003].
L’esame al vetro rosso è semplice da realizzare e può essere eseguito al letto del paziente. Il materiale necessario comprende un vetro traslucido rosso situato davanti all’occhio destro per convenzione e un punto di fissazione luminoso. Si realizza in visione da lontano o da vicino, secondo la possibilità di mobilizzazione del rachide cervicale. Esso richiede di conoscere il campo d’azione dei muscoli oculomotori e l’assioma di Desmarres (quando gli assi visivi si incrociano, le immagini si disincrociano e viceversa). In caso di diplopia, lo scarto tra le due immagini percepite dal paziente (bianca e rossa) è massimo nel campo d’azione del muscolo paralitico.
Anche l’esame sotto schermo o cover test può essere realizzato al letto del paziente. Il materiale necessario comprende: uno schermo opaco o traslucido di Spielmann per l’occlusione monolaterale alternata di ogni occhio e un punto di fissazione luminoso. Questo test permette anche una misurazione oggettiva in diottria prismatica, utilizzando un prisma di Berens.
Infine gli esami coordimetrici, il più conosciuto e praticato dei quali è il test di Hess-Lancaster, richiedono di spostare il paziente. Il materiale comprende: degli occhiali con una lente rossa a destra e un lente verde a sinistra e una torcia che proietta un tratto verde o rosso luminoso. Il test fornisce una misura quantitativa e riproducibile, permettendo di seguire l’evoluzione di una paralisi oculomotoria.
Per l’interpretazione dei risultati, il principio fondamentale è quello di individuare lo schema (il più delle volte un quadrato) più piccolo, che indica l’occhio paralitico [Cochard-Marianowski C,2008 ].
In assenza di cooperazione del paziente, si deve ricorrere alla deviometria oggettiva o mediante sinoptometria o con l’ausilio del deviometro di Lavat.
Questo esame dell’oculomotricità sarà realizzato dagli oftalmologi, ma è necessario conoscere le basi per poter adattare la richiesta in funzione del paziente.
Esami di laboratorio
Può essere utile esaminare un’otorrea se si sospetta una perdita di LCS. Per fare ciò, si devono prelevare alcuni millilitri dell’otorrea con una siringa e si deve richiedere la ricerca di β2 transferrina nel campione. La β2 transferrina è una proteina presente essenzialmente nel LCS, benché la si riscontri anche nella perilinfa e nell’umor vitreo e acqueo dell’occhio. Tuttavia, essa non è presente fisiologicamente nelle secrezioni nasali, nelle secrezioni dell’orecchio medio o nel siero (tranne che in rare patologie come la cirrosi epatica).
References
Alvi A, Bereliani A. Acute intracranial complications of temporal bone trauma. Otolaryngol Head Neck Surg. Dec 1998;119(6:609-613 [cross-ref].
Arriaga Moises A. Traumatic Facial Paralysis. In: Gates George A. Current Therapy in Otolaryngology-Head and Neck Surgery. Sixth Edition. Mosby; 1998:121-125.
Barber HO. Head injury audiological and vestibular findings. Ann Otol Rhinol Laryngol. Apr 1969;78(2):239-52. [Medline].
Bobad MS. Eagle syndrome caused by traumatic fracture of a mineralized stylohyoid ligament: literature review and case report. Journ Craniomand Pract. 1995;13(3):189-92.
Brodie HA, Thompson TC. Management of complications from 820 temporal bone fractures. Am J Otol. Mar 1997;18(2):188-97. [Medline].
Brodie HA. Management of Temporal Bone Trauma. In: Bailey Byron J. & Johnson Jonas T. Head & Neck Surgery-Otolaryngology. Vol. 2. 4th edition. Lippincott Williams & Wilkins; 2006:125/2848-2866.
Brodie HA. Management of Temporal Bone Trauma. In: Cummings/ Otolaryngology-Head and Neck Surgery, 3-Volume Set. 5th ed. Mosby Elsevier; 2010:2036-47.
Cannon CR, Jahrsdoerfer RA. Temporal bone fractures. Review of 90 cases. Arch Otolaryngol. May 1983;109(5):285-8. [Medline].
Chang CY, Cass SP. Management of facial nerve injury due to temporal bone trauma. Am J Otol. Jan 1999;20(1):96-114. [Medline].
Clark JM, Shockley WW. Management and Reanimation of the Paralyzed Face. In: Papel Ira D. Facial Plastic and Reconstructive Surgery. Second Edition. Thieme; 2002:660-685/53.
Cochard-Marianowski C, Roussel B, Vignal-Clermont C. Paralysies oculomotrices. EMC (Elsevier Masson SAS, Paris), Ophtalmologie, 21-500-A-10, 2008.
Dahiya R., Keller J.D., Litofsky N.S., Bankey P.E., Bonassar L.J., Megerian C.A. Temporal bone fractures: otic capsule sparing versus otic capsule violating clinical and radiographic considerations J. Trauma 1999 ; 47 : 1079-1083 [cross-ref]
Darrouzet V, Duclos JY, Liguoro D, Truilhe Y, De Bonfils C, Bebear JP. Management of facial paralysis resulting from temporal bone fractures: Our experience in 115 cases. Otolaryngol Head Neck Surg. Jul 2001;125(1):77-84. [Medline].
Demetriades D, Charalambides D, Lakhoo M, Pantanowitz D. Role of prophylactic antibiotics in open and basilar fractures of the skull: a randomized study. Injury. 1992;23(6):377-80. [Medline].
DiBiase P, Arriaga MA. Post-traumatic hydrops. Otolaryngol Clin North Am. Dec 1997;30(6):1117-22.[Medline].
Diaz R, Brodie HA. Middle Ear and Temporal Bone Trauma. In: Cummings CW, Haughey BH, Thomas JR, Harker LA, Flint PW. Otolaryngology-Head and Neck Surgery. 4. Fourth edition. Elsevier Mosby; 2005:2057-2079/139.
Diaz RC, Kamal SM, Brodie HA. Middle Ear and Temporal Bone Trauma. In: Johnson JT, Rosen CA, eds.Bailey’s Head & Neck Surgery Otolaryngology. 5th. Walters Kluwer/Lippincott Williams & Wilkins; 2014:2410-2432.
Dunklebarger J, Branstetter B 4th, Lincoln A, Sippey M, Cohen M, Gaines B, et al. Pediatric temporal bone fractures: Current trends and comparison of classification schemes. Laryngoscope. Dec 17 2013;[Medline].
Eagle WW. Elongated styloid process: report of two cases. Arch Otolaryn Head Neck Surg. 1937;25:584-87.
Felix H, Eby TL, Fisch U. New aspects of facial nerve pathology in temporal bone fractures. Acta Otolaryngol. 1991;111(2):332-6. [Medline].
Fisch U. Facial paralysis in fractures of the petrous bone. Laryngoscope. Dec 1974;84(12):2141-54.[Medline].
Fisch U. Current surgical treatment of intratemporal facial palsy. Clin Plast Surg. Jul 1979;6(3):377-88.[Medline].
Gianoli GJ, Amedee RG. Temporal bone fractures. J La State Med Soc. Oct 1989;141(10):11-3. [Medline].
Girdjian ES, Lissnerl IR. Deformation of the skull in head injury studied by the “Stesscoat” technique, quantitative determinations. Surg Gynecol Obstret. 1946;83:219-233.
Ghorayeb BY, Yeakley JW, Hall JW 3d, Jones BE. Unusual complications of temporal bone fractures.Arch Otolaryngol Head Neck Surg. Jul 1987;113(7):749-53. [Medline].
Ghorayeb BY, Yeakley JW. Temporal bone fractures: longitudinal or oblique? The case for oblique temporal bone fractures. Laryngoscope. Feb 1992;102(2):129-34. [Medline].
Goodwin WJ Jr. Temporal bone fractures. Otolaryngol Clin North Am. Aug 1983;16(3):651-9. [Medline].
Gordon C.R., Levite R., Joffe V., Gadoth N. Is posttraumatic benign paroxysmal positional vertigo different from the idiopathic form? Arch. Neurol. 2004 ; 61 : 1590-1593 [cross-ref]
Grahne B. Traumatic cranionasal fistulas persistent cerebrospinal fluid rhinorrhoea and their repair with frontal sinus osteoplasty. Acta Otolaryngol. Nov-Dec 1970;70(5):392-400. [Medline].
Griffin JE, Altenau MM, Schaefer SD. Bilateral longitudinal temporal bone fractures: a retrospective review of seventeen cases. Laryngoscope. Sep 1979;89(9 Pt 1):1432-5. [Medline].
Hagan WE, Tabb HG, Cox RH, Travis LW. Gunshot injury to the temporal bone: an analysis of thirty-five cases. Laryngoscope. Aug 1979;89(8):1258-72. [Medline].
Hough JV, Stuart WD. Middle ear injuries in skull trauma. Laryngoscope. Jun 1968;78(6):899-937.[Medline].
Ishman S.L., Friedland D.R. Temporal bone fractures: traditional classification and clinical relevanceLaryngoscope 2004 ; 114 : 1734-1741 [cross-ref]
Johnson F., Semaan M. T., Megerian C. A. Temporal Bone Fracture: Evaluation and Management in the Modern Era. Otolaryngol. Clin. N. Am. 2008;41:597-618.[inter-ref]
Jones RM, Rothman MI, Gray WC, Zoarski GH, Mattox DE. Temporal lobe injury in temporal bone fractures. Arch Otolaryngol Head Neck Surg. 2000;126 (2):131-135.
Kahn JB, Stewart MG, Diaz-Marchan PJ. Acute temporal bone trauma: utility of high-resolution computed tomography. Am J Otol. Sep 2000;21(5):743-52. [Medline].
Katsarkas A. Benign paroxysmal positional vertigo (BPPV): idiopathic versus post-traumatic Acta Otolaryngol. 1999 ; 119 : 745-749 [cross-ref]
Kerr AG, Smyth GDL. Ear Trauma. In: Maran AGD, Stell PM. Clinical Otolaryngology. Blackwell Scientific Publications; 1979:113-114.
Korkmazer B, Kocak B, Tureci E, Islak C, Kocer N, Kizilkilic O. Endovascular treatment of carotid cavernous sinus fistula: A systematic review. World J Radiol. Apr 28 2013;5(4):143-55. [Medline]. [Full Text].
Krombach G.A., Schmitz-Rode T., Prescher A., DiMartino E., Weidner J., Günther R.W. The petromastoid canal on computed tomography Eur. Radiol. 2002 ; 12 : 2770-2775
Kumar A, Patni A. Facial paralysis caused by temporal bone fractures, chapter XII in Update on Facial Nerve Disorders (Shelton C. MD, editor). American Academy of Otolaryngology-Head and Neck Surgery Foundation, Inc., First edition, pp. 82-91; 2001. Monograph, Continuing Medical Education, 1999 Cherry Blossom Conference.
Lambert PR, Brackmann DE. Facial paralysis in longitudinal temporal bone fractures: a review of 26 cases.Laryngoscope. Aug 1984;94(8):1022-6. [Medline].
Lee D, Honrado C, Har-El G, Goldsmith A. Pediatric temporal bone fractures. Laryngoscope. Jun 1998;108(6):816-821.
Leech PJ, Paterson A. Conservative and operative management for cerebrospinal-fluid leakage after closed head injury. Lancet. May 12 1973;1(7811):1013-6. [Medline].
Little S.C., Kesser B.W. Radiographic classification of temporal bone fractures: clinical predictability using a new system Arch. Otolaryngol. Head Neck Surg. 2006 ; 132 : 1300-1304 [cross-ref]
Lyos AT, Marsh MA, Jenkins HA, Coker NJ. Progressive hearing loss after transverse temporal bone fracture. Arch Otolaryngol Head Neck Surg. Jul 1995;121(7):795-9. [Medline].
Maiman DJ, Cusick JF, Anderson AJ, Larson SJ. Nonoperative management of traumatic facial nerve palsy. J Trauma. Jul 1985;25(7):644-8. [Medline].
MacGee EE, Cauthen JC, Brackett CE. Meningitis following acute traumatic cerebrospinal fluid fistula. J Neurosurg. Sep 1970;33(3):312-6. [Medline].
McGuirt WF Jr. Stool SE. Temporal bone fractures in children: a review with emphasis on long-term sequelae.Clin Pediatr (Phila ) 1992;31:12–18.
Miléa D, Müller G. Examen de la motilité oculaire. EMC (Elsevier Masson SAS, Paris), Ophtalmologie, 21-500-A-07, 2003.
Perlman HB. Process of healing in injuries to the capsule of labyrinth. Arch Otolaryngol 1939;29:287–305.McKennan KX, Chole RA. Post-traumatic cholesteatoma. Laryngoscope. Aug 1989;99(8 Pt 1):779-82.[Medline].
Pollak AM, Pauw BKH, Marion MS. Temporal bone histopathology: resident’s quiz. Am J Otol 1991;12:56–58.McKennan KX, Chole RA. Facial paralysis in temporal bone trauma. Am J Otol. Mar 1992;13(2):167-72.[Medline].
Meriot P, Veillon F, Garcia JF, Nonent M, Jezequel J, Bourjat P, et al. CT appearances of ossicular injuries. Radiographics. Nov-Dec 1997;17(6):1445-54. [Medline].
Morgan WE, Coker NJ, Jenkins HA. Histopathology of temporal bone fractures: implications for cochlear implantation. Laryngoscope. Apr 1994;104(4):426-32. [Medline].
Nelson EL, Melton LJ 3rd, Annegers JF, Laws ER, Offord KP. Incidence of skull fractures in Olmsted County, Minnesota. Neurosurgery. Sep 1984;15(3):318-24. [Medline].
Nosan DK, Benecke JE Jr, Murr AH. Current perspective on temporal bone trauma. Otolaryngol Head Neck Surg. Jul 1997;117(1):67-71. [Medline].
Olsson JE, Shagets FW, MC, USAF. Blunt Trauma of the Temporal Bone. American Academy of Otolaryngology-Head and Neck Surgery Fo.; Second Edition 1986. A Self-Instructional Package from the Committee on Continuing Education in Otolaryngology.
Ort S, Beus K. Pediatric temporal bone fractures in a rural population. Otolaryngology Head Neck Surgery. 2004;131:433-437.
Quaranta A, Campobasso G, Piazza F, Quaranta N, Salonna I. Facial nerve paralysis in temporal bone fractures: outcomes after late decompression surgery. Acta Otolaryngol. Jul 2001;121(5):652-5. [Medline].
Rafferty M.A., McConn Walsh R., Walsh M.A. A comparison of temporal bone fracture classification systems Clin. Otolaryngol. 2006 ; 31 : 287-291 [cross-ref]
Rathmore MH. Do prophylactic antibiotics prevent meningitis after basilar skull fracture?. Ped Inf Dis J. Feb 1991;10(2):87-88. [Medline].
Resnick DK, Subach BR, Marion DW. The significance of carotid canal involvement in basilar cranial fracture. Neurosurgery. Jun 1997;40(6):1177-81. [Medline].
Ryall RG, Peacock MK, Simpson DA. Usefulness of beta 2-transferrin assay in the detection of cerebrospinal fluid leaks following head injury. J Neurosurg. Nov 1992;77(5):737-9. [Medline].
Schindler JS, Niparko JK. Imaging quiz case 1. Transverse temporal bone fractures (left) with subsequent progressive SNHL, consistent with sympathetic cochleolabyrinthitis. Arch Otolaryngol Head Neck Surg. Jul 1998;124(7):814-818. [Medline].
Shindo ML, Fetterman BL, Shih L, Maceri DR, Rice DH. Gunshot wounds of the temporal bone: a rational approach to evaluation and management. Otolaryngol Head Neck Surg. Apr 1995;112(4):533-9. [Medline].
Schuknecht HF. A clinical study of auditory damage following blows to the head. Ann Otol Rhinol Laryngol. Jun 1950;59(2):331-58. [Medline].
Schuknecht B, Graetz K. Radiologic assessment of maxillofacial, mandibular, and skull base trauma. Eur Radiol. Mar 2005;15(3):560-8. [Medline].
Stone JA, Castillo M, Neelon B, Mukherji SK. Evaluation of CSF leaks: high-resolution CT compared with contrast-enhanced CT and radionuclide cisternography. Am J Neuroradiol. Apr 1999;20(4):706-12.[Medline].
Sudhoff H, Linthicum Jr FH. Temporal bone fracture and latent meningitis: temporal bone histopathology study of the month. Otol Neurotol 2003;24:521–522.Spetzler RF, Wilson CB. Management of recurrent CSF rhinorrhea of the middle and posterior fossa. J Neurosurg. 1998;49:393-97. [Medline].
Sun GH, Shoman NM, Samy RN, Cornelius RS, Koch BL, Pensak ML. Do contemporary temporal bone fracture classification systems reflect concurrent intracranial and cervical spine injuries?. Laryngoscope. May 2011;121(5):929-32. [Medline].
Swartz J.D. Temporal bone trauma Semin. Ultrasound CT MR 2001 ; 22 : 219-228 [cross-ref]
Travis LW, Stalnaker RL, Melvin JW. Impact trauma of the human temporal bone. J Trauma. Oct 1977;17(10):761-6. [Medline].
Tuohimaa P. Vestibular disturbances after acute mild head injury. Acta Ololaryngol (Suppl). 1978;359:1-67.[Medline].
Turner JWA. Facial paralysis in closed head injuries. Lancet. 1944;246:756-57.
Ulrich K. Verletzungen des Gehorlorgans bel Schadelbasisfrakturen(Ein Histologisch und Klinissche Studie). Acta Otolaryngol Suppl. 1926;6:1-150.
Villalobos T, Arango C, Kubilis P, Rathore M. Antibiotic prophylaxis after basilar skull fractures: a meta-analysis. ALYSIS. Aug 1998;27(2):364-9. [Medline].
Weissman JL, Curtin HD. Pneumolabyrinth: a computed tomographic sign of temporal bone fracture. Am J Otolaryngol. Mar-Apr 1992;13(2):113-4. [Medline].
Wennmo C, Svensson C. Temporal bone fractures. Vestibular and other related ear sequele. Acta Otolaryngol Suppl. 1989;468:379-83. [Medline].
Wennmo C, Spandow O. Fractures of the temporal bone–chain incongruencies. Am J Otolaryngol. Jan-Feb 1993;14(1):38-42. [Medline].
Woodcock R. Temporal Bone, Fractures. Medscape Reference [serial online]. Available athttp://emedicine.medscape.com/article/385039-overview.
Yanagihara N, Murakami S, Nishihara S. Temporal bone fractures inducing facial nerve paralysis: a new classification and its clinical significance. Ear Nose Throat J. Feb 1997;76(2):79-80, 83-6. [Medline].
Yeakley JW. Temporal bone fractures. Curr Probl Diagn Radiol. May-Jun 1999;28(3):65-98. [Medline].
Ylikoski J, Palva T, Sanna M. Dizziness after head trauma: clinical and morphologic findings. Am J Otol. Apr 1982;3(4):343-52. [Medline].