RINORESISTOMETRIA
Rinoresistometria
La rinoresistometria utilizza valori di pressione e flusso misurati rinomanometricamente del flusso d’aria nasale per calcolare nuovi parametri diagnosticamente significativi, che vengono calcolati con software speciale sulla base delle leggi sulla fluidodinamica.
I risultati vengono visualizzati graficamente in rosso per il lato destro del naso e blu per il lato sinistro, di colore chiaro prima della decongestione e di colore scuro dopo la decongestione.
Ciò consente una rapida registrazione e valutazione dei risultati della misurazione, poiché valori cospicui al di fuori dell’intervallo dei valori di riferimento disponibili sono evidenziati in giallo.
I valori numerici consentono una diagnosi esatta. I risultati forniti comportano una rinomanometria e una rinoresistometria. I valori delle resistenze sono forniti per una pressione di riferimento a 250 Pa, il che differisce dalla rinomanometria anteriore. La rinoresistometria è un ulteriore sviluppo della rinomanometria basata sulle leggi sul flusso. Non solo consente una valutazione esatta dell’entità di un’ostruzione nasale, ma anche una differenziazione della dinamica del flusso Esso permette anche di individuare i disturbi dinamici della valvola nasale, chiamati anche collasso inspiratorio, permette di ottenere altri dati, come il diametro idraulico delle fosse nasali e il coefficiente di frizione (restringimento da gonfiore, deformazione scheletrica e collasso del lembo nasale inspiratorio patologico, nonché comportamento di turbolenza patologica). La rinomanometria serve come metodo di misurazione per la rinoresistometria.
Nuovi metodi di misurazione nella diagnostica dell’ostruzione nasale
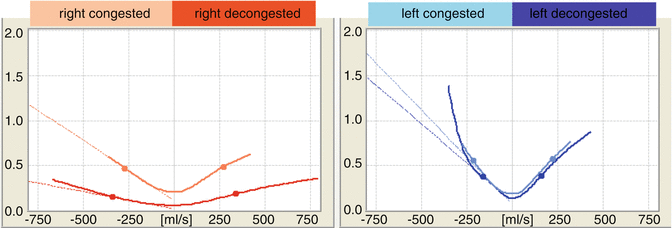
Fig. 7.1
Rappresentazione grafica dei risultati di RRM. Lato destro del naso, rosso; a sinistra, blu. Curve di colore chiaro: prima della decongestione della mucosa nasale. Curve di colore scuro: dopo la decongestione della mucosa. Grafico superiore: resistenza alle vie aeree nasali. Grafico inferiore: comportamento del flusso di turbolenza del flusso d’aria nasale. x-asse: a sinistra della linea mediana: flusso inspiratorio in ml/s. a destra della linea mediana: flusso espiratorio in ml/s. y-axis: grafico superiore: resistenza in sPa/ml. Grafico inferiore: comportamento del flusso turbolento: laminare, turbolento
Il grafico ci permette di valutare la resistenza delle vie aeree nasali per ogni lato del naso “a colpo d’occhio”: più alto è il percorso della curva, maggiore è l’ostruzione nasale. Nella fig. 7.1, il lato destro del naso è ostruito prima della decongestione.
Inoltre, esaminando la distanza tra le curve prima e dopo la decongestione, possiamo distinguere tra le porzioni di resistenza delle vie aeree nasali a causa della congestione e a causa del restringimento scheletrico. In Fig.7.1, un effetto decongestionante può essere visto sul lato destro. Alla misurazione prima della decongestione, c’era una congestione mucosale sul lato destro del naso (ad esempio, durante una fase di riposo nel ciclo nasale). Dopo la decongestione, la resistenza è bassa su entrambi i lati del naso. Pertanto, non vi è alcuna ostruzione legata al restringimento scheletrico su entrambi i lati del naso.
La figura 7.2 mostra curve di resistenza rinoresistometrica in un naso con congestioni mucosali e ostruzione scheletrica a destra.
Dopo la decongestione, la resistenza nasale migliora (la componente mucosale), ma la resistenza rimane ancora elevata (componente scheletrica).

Curve di resistenza alla rinoresistometria aria dal lato destro di un naso ostruito dalla congestione mucosale e dalla costrizione scheletrica con risultati normali a sinistra
Oltre a rilevare l’ostruzione a colpo d’occhio, è anche possibile stabilire la diagnosi del collasso della valvola nasale inspiratoria (NVC) guardando il grafico. Nella presentazione grafica della resistenza alle vie aeree nasali, il braccio inspiratorio include una curva calcolata come linea interrotta, che indica l’aumento dipendente dal flusso della resistenza delle vie aeree in presenza di una parete vestibolare stabile (senza collasso risultante dall’aspirazione e dall’effetto Bernoulli). Le deviazioni della curva misurata (linea continua) dalla linea retta (interrotta) indicano anomalie nella larghezza del canale di flusso, come quelle risultanti da NVC (Fig. 7.3).
Le curve misurate e calcolate saranno congruenti se le valvole nasali non vengono aspirate durante l’ispirazione a seguito dell’effetto Bernoulli (Fig. 7.1, subito prima della decongestione; Fig. 7.2, tutte le curve; Fig. 7.3, subito prima della decongestionazione). Maggiore è l’estensione di NVC, più bruscamente la curva misurata si discosta dalla curva calcolata (Gruetzenmacher et al. 2005a). Una leggera deviazione ad alte velocità di flusso (>500 ml/s) indica il collasso fisiologico delle valvole nasali (Fig. 7.1, a destra prima della decongestione e lasciato prima e dopo la decongestionazione; Fig. 7.3, subito dopo e a sinistra prima della decongestione). Si può identificare il collasso patologico delle valvole nasali sulla base di una grande deviazione della misura dalle curve calcolate (Fig. 7.3, a sinistra dopo la decongestione).
Curve di resistenza misurate dalla rinoresistometria(lineecontinue) e dalle curve di resistenza calcolate con una parete vestibolare laterale stabile(linee tratteggiate sul lato inspiratorio della curva). Subito prima della decongestionazione: nessun NVC. Subito dopo la decongestionazione e lasciata prima della decongestionazione: NVC fisiologico. Sinistra dopo decongestionazione: NVC patologico
La rappresentazione grafica ci permette di stimare la proporzione dell’aumento della resistenza delle vie aeree nasali causata dal collasso delle valvole nasali. Permette inoltre di stabilire una valutazione iniziale di quanto miglioramento della resistenza delle vie aeree nasali potrebbe essere previsto a seguito di irrigidimento chirurgico della parete vestibolare lateral.
7.2.1.1.2 Grafico inferiore: comportamento di turbolenza inspiratoria ed esplorativa in relazione alla velocità del flusso d’aria
Nell’RRM, il grafico inferiore (Fig. 7.1) mostra il comportamento di turbolenza del flusso d’aria nasale in relazione alla velocità del flusso d’aria. Il livello sull’asse x corrisponde al flusso laminare puro e le barre blu-grigie superiori corrispondono a turbolenze marcate.
A velocità di flusso molto basse, il flusso è laminare in qualsiasi canale di flusso (Mlynski e Loew 1992) e quindi anche nel naso. Nell’ispirazione e nella scadenza, man mano che la velocità del flusso aumenta, le porzioni del flusso laminare passano in porzioni di flusso turbolente. Questa “zona transitoria” è importante per la funzione respiratoria del naso. Crea la situazione ottimale per condizionare l’aria. Esso fornisce un adeguato contatto mucosale dall’aria in streaming senza portare ad essiccazione o raffreddamento della mucosa. Ad altissidzioni del flusso d’aria, il flusso d’aria nasale diventa puramente turbolento (Mlynski e Loew 1992; Churchill et al. 2004; Sawyer et al. 2007; Chen et al. 2009, 2010; Leong et al. 2010). La turbolenza pura non si verifica quasi mai in un naso normale. Quando sono necessarie elevate velocità di flusso d’aria per fornire adeguati apporti di ossigeno durante l’attività fisica pesante, la respirazione di bypass orale viene inconsciamente accesa in modo che il flusso d’aria nasale diminuisca (vedi sopra: zona di “flusso d’aria nasale fisiologicamente richiesto”).
Il flusso d’aria nasale dovrebbe diventare più turbolento quando la mucosa è in uno stato decongestionato (corrispondente alla fase di lavoro del ciclo nasale) come condizione per un contatto mucosale sufficiente rispetto allo stato congestionato (corrispondente a una fase di riposo nel ciclo nasale). Nella fase di riposo (mucosa decongestionata), il carattere di flusso non deve diventare puramente turbolento fino a una velocità del flusso d’aria di 250 ml/s (Fig. 7.1, bilateralmente; Fig. 7.4, lato destro del naso).
Nel comportamento di turbolenza patologica, c’è una rapida transizione alla pura turbolenza in modo che la turbolenza pura si sviluppi già nel naso ad una velocità di flusso <250 ml/s (Fig. 7.4, lato sinistro del naso).
Eccessiva turbolenza nel naso può essere la causa di elevata resistenza delle vie aeree, e può anche causare un senso di soffocamento e sintomi di sicca a bassi livelli di resistenza delle vie aeree.
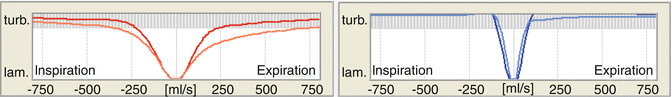
Curve di turbolenza dalla rinoriametria. x-asse: a sinistra dell’asse y:flusso inspiratorio in ml/s. a destra dell’asse y:flusso espiratorio in ml/s. y-axis: grado di turbolenza. L’asse xcorrisponde al flusso laminare puro (lam.) e le barre blu-grigie superiori corrispondono a una turbolenza marcata (turb.). Naso destro (rosso): tipico della transizione fisiologica dal comportamento del flusso laminare a quello turbolento. Naso sinistro ( blu):tipico del comportamento patologico del flusso turbolento
7.2.1.2 Valori numerici
Oltre a utilizzare le rappresentazioni grafiche per stabilire una “diagnosi a colpo d’occhio”, i valori numerici rendono possibile stimare con precisione l’estensione e le cause dell’ostruzione. Diversi individui con lo stesso grado di ostruzione nasale possono avere livelli molto diversi di sintomi a seconda della loro età, sesso, indice di massa corporea, livello di forma fisica, e malattie associate. Pertanto, i valori di riferimento qui presentati non devono essere applicati rigidamente. Sono semplicemente punti di riferimento ai fini dell’orientamento. I valori sono stati determinati attraverso studi su pazienti rinologicamente sani e pazienti con ostruzione nasale (Marschall 1997; Enen 2005; Fiebig 2007; Gogniashvili et al. 2011).
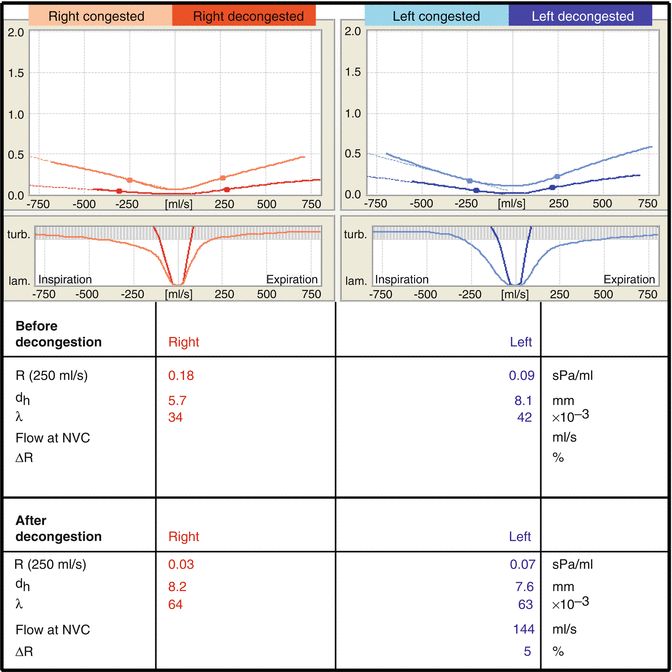
La resistenza dell’aria nasale (R) è riportata numericamente ad una velocità di flusso di 250 ml/s prima e dopo la decongestionazione. Come descritto nella setta 27.2.1.1, la velocità massima di flusso ancora all’interno della zona di flusso fisiologicamente richiesto è di circa 500 ml/s. Se assumiamo che con un’attività fisica moderata, entrambi i lati del naso entreranno nella fase di lavoro del ciclo nasale (che è noto come il ciclo “in-concerto”), a questo livello di attività, ogni lato del naso dovrebbe avere una velocità di flusso di circa 250 ml/s. Nessuna respirazione bocca-bypass dovrebbe verificarsi con attività fisica moderata (Olson e Strohl 1987). Questo è il motivo per cui per una velocità di flusso totale – 500 ml/s, non ci deve essere alcuna ostruzione nasale presente. Pertanto, per la valutazione pratica dell’ostruzione nasale, la resistenza misurata a 250 ml/s è un valore importante (Gehring et al 2000; Sawyer et al. 2007).
L’estensione dell’ostruzione nasale può essere stimata in base ai valori di riferimento nella tabella 7.1.
Tabella 7.1
Valori standard per la resistenza nasale a 250 ml/s per la valutazione dell’ostruzione nasale.
Resistenza a 250 ml/s |
Estensione dell’ostruzione su un lato del naso |
| <0.17 sPa/ml | Nessun ostacolo |
| 0,17–0,35 sPa/ml | Lieve ostruzione |
| 0,36–0,70 sPa/ml | Ostruzione moderata |
| >0,70 sPa/ml | Grave ostruzione |
Il diametro idraulico (d h) è una misura della larghezza del cavum nasale. La cavità nasale è uno spazio con sezioni trasversali irregolari. Pertanto, la sua larghezza non può essere definita semplicemente dal suo diametro come con un tubo rotondo. Nella scienza tecnologica, la pratica abituale quando si tratta di una sezione trasversale irregolare è quello di utilizzare il “diametro idraulico”. Questo è il diametro di un tubo della stessa lunghezza con una sezione trasversale rotonda che ha la stessa resistenza al flusso del canale di flusso di forma irregolare. Le figure mostrate nella tabella 27.2 possono essere utilizzate come valori di riferimento per stimare la larghezza dell’interno del naso.
Tab. 7.2
Valori standard per il diametro idraulico per determinare la larghezza del canale di flusso nasale
Diametro idraulico |
Larghezza del naso |
| <5,5 mm | Troppo stretto |
| 5,5–6,5 mm | Larghezza normale |
| >6,5 mm | Troppo largo |
Il diametro idraulico viene visualizzato prima e dopo la decongestionazione. Utilizzando questi valori, si può identificare un gonfiore mucosale e un restringimento scheletrico come causa dell’ostruzione nasale. L’aumento di grandezza del diametro idraulico per decongestione è un indice di gonfiore mucosale. Se il diametro idraulico rimane basso dopo la decongestione, questa è la prova della stenosi scheletrica. Un diametro idraulico molto grande indica un naso troppo largo.
I valori numerici per NVC vengono calcolati prima e dopo la decongestionazione. Per oggettivare l’estensione di NVC, viene effettuato un calcolo dell’aumento percentuale di resistenza (∆R) causato dall’aspirazione ad una velocità di flusso di 500 ml/s (Fig. 7.5, a sinistra). Se questa velocità di flusso non può essere raggiunta, il calcolo viene eseguito al massimo (Fig. 7.5, right).

Rappresentazione schematica del braccio inspiratorio di una curva RRM durante il NVC per calcolare l’aumento della resistenza- R causata dalla aspirazione nella parete laterale del vestibolo nasale. Sinistra: calcolo con flusso massimo inspiratorio >500 ml/s. Destra: calcolo con flusso massimo inspiratorio <500 ml/s. ____ Curva RRM misurata, …….. Curva calcolata per una parete vestibolare laterale stabile, F NVC Flow rate a cui inizia NVC, R Resistenza a frequenza di flusso 500 ml/s o al flusso inspiratorio massimo, aumento della resistenza RR% a seguito di NVC
Il valore numerico per l’aumento della resistenza da NVC (NVCR) ci permette di stimare l’entità dei fenomeni di aspirazione e di distinguere tra NVS fisiologico e patologico, conformemente alla tabella 27.3.
Table 7.3
Valori standard per l’aumento della resistenza (R) come risultato di NVC per la differenziazione tra NVC fisiologico e patologico
R |
Nvc |
| < 25 % | Fisiologici |
| > 25 % | Patologico |
Inoltre, viene quantificata la velocità del flusso d’aria nasale alla quale inizia l’aspirazione/collasso (F NVC). Le valvole nasali non devono essere compresse/succhiate in modo significativo (R < 25 %) velocità del flusso d’aria fino al flusso d’aria nasale massimo richiesto fisiologicamente di 500 ml/s.
Il coefficiente di λ viene segnalato durante l’ispirazione e la scadenza, sia prima che dopo la decongestionazione. Questo indice caratterizza la configurazione della parete nasale interna in relazione al suo grado di “serreggio/chiusura “, vale a dire il suo impatto sullo sviluppo del flusso turbolento, che è importante per la funzione di riscaldamento e umidificazione del naso (Keck e Lindemann 2010). Un valore λ basso suggerisce una configurazione interna che causa poche aree turbolente di flusso. I λ-valori indicano una maggiore formazione di turbolenza.
Utilizzando i valori di riferimento nella tabella 27.4, l’interno del naso può essere valutato rispetto alla sua tendenza a innescare turbolenze.
Tab 7.4
Valori standard per il coefficiente λ come indice per la tendenza delle pareti nasali interne a creare turbolenza
Coefficiente di λ |
Turbolenza |
| Fino a 0,30 | Tendenza normale alla turbolenza |
| <0.30> | Grave tendenza alla turbolenza |
Nel naso, il λ-valore cambia nel corso del ciclo nasale: aumenta dopo la decongestionazione nella fase di lavoro. Questo promuove il contatto mucosale con l’aria che scorre necessaria per lo scambio termico e di umidità. Nella fase di riposo, il coefficiente di attrito diventa più basso e il flusso d’aria diventa più laminare (Lang et al. 2003).
Valori superiore a 0,030 indicano una forte turbolenza, che può causare un’elevata resistenza alle vie aeree, sintomi di naso secco e/o una sensazione di soffocamento.
La figura 7.6 presenta i grafici di rinoresistometria e i valori numerici di un paziente con congestione mucosale destra, restringimento scheletrico destro e comportamento di turbolenza patologica sinistra.

Risultati delle misurazioni della rinoresistometria in un paziente con grave ostruzione nasale a causa della congestione mucosale e della stenosi scheletrica, nonché turbolenza patologica sul lato sinistro da un naso eccessivamente largo
La figura 7.7 mostra i risultati di RRM di un paziente con “sindrome del naso vuoto” (Beule 2010; Scheithauer 2010), con valori di post-decongestionazione su entrambi i lati caratteristici di un naso eccessivamente largo (diametro idraulico dopo decongestione >6,5 mm) con marcata turbolenza (λ > 0,03), nel grafico prima e dopo la decongestione, c’è pura turbolenza a un flusso <250 ml/s.
- Mlynski G, Beule A. Diagnostic methods of nasal respiratory function. HNO. 2008;56(1):81-99. http://dx.doi.org/10.1007/s00106-007-1655-0PMid:18210011 [ Links]
- Clement PA, Gordts F.; Standardisation Committee on Objective Assessment of the Nasal Airway, IRS, and ERS. Consensus report on acoustic rhinometry and rhinomanometry. Rhinology. 2005;43(3):169-79. PMid:16218509 [ Links]
- Mlynski G. Personal communication. 2010. [ Links]
- Gogniashvilli G, Steinmeier E, Mlynski G, Beule AG. Physiologic and pathologic septal deviations: subjective and objective functional rhinologic findings. Rhinology. 2011;49(1):24-9. PMid:21468370 [ Links]
- Stewart MG, Witsell DL, Smith TL, Weaver EM, Yueh B, Hannley MT. Development and validation of the Nasal Obstruction Symptom Evaluation (NOSE) scale. Otolaryngol Head Neck Surg. 2004;130(2):157-63. http://dx.doi.org/10.1016/j.otohns.2003.09.016PMid:14990910 [ Links]
- André RF, Vuyk HD, Ahmed A, Graamans K, Nolst Trenité GJ. Correlation between subjective and objective evaluation of the nasal airway. A systematic review of the highest level of evidence. Clin Otolaryngol. 2009;34(6):518-25. http://dx.doi.org/10.1111/j.17494486.2009.02042.xPMid:20070760 [ Links]
- Roithmann R, Cole P, Chapnik J, Barreto SM, Szalai JP, Zamel N. Acoustic rhinometry, rhinomanometry, and the sensation of nasal patency: a correlative study. J Otolaryngol. 1994;23(6):454-8. PMid:7897780 [ Links]
- Burrow A, Eccles R, Jones AS. The effects of camphor, eucalyptus and menthol vapour on nasal resistance to airflow and nasal sensation. Acta Otolaryngol. 1983;96(1-2):157-61. http://dx.doi.org/10.3109/00016488309132886PMid:6613544 [ Links]
