 | Vertigine emicranicaConcetto di Vertigine EmicranicaVertigine in relazione all’emicrania (Pagnini 2003)a)Vertigine emicranica associata(VEA):Come auraConcomitanteb)Vertigine emicranica equivalente(VEE):PrecoceIntercriticaTardiva Epigona MIGRAINE ASSOCIATED VERTIGO (MAV)EpidemiologiaEmicrania vestibolare(Dietrerich e Brandt 1999)Vertigine emicranica (Neuhauser e Lempert,2001)Vertigine in relazione all’emicrania(Pagnini 2003)Vertigine nelle sindromi emicraniche (IHS 2004)1. l’emicrania “basilar-type”;2. emicrania emiplegica familiare;3. vertigine parossistica benigna del bambino nell’ambitodelle sindromi periodiche dell’infanzia comunemente precursori di emicrania; |
 | 4. infarto emicranico.CLINICADIAGNOSI DIFFERENZIALE ED ALTRE OTO-NEUROPATIE RICORRENTI ASSOCIATE ALL’EMICRANIA.Rapporti tra emicrania, VE e Malattia di MeniereRapporto tra emicrania, labirintolitiasi e VEAltre vestibolopatie a carattere episodico ricorrente nell’emicranicoCenni di fisiopatologiaTerapiaConclusioniVertigine Emicranica(Migraine Associated Vertigo)Che cosa provoca la vertigine nella MAV(Malformazione Artero Venosa)?Test per MAVsindromi MAV |
| EMICRANIA BASILARE O EMICRANIA DELL’ARTERIA BASILARE BAM (BASILAR MIGRAINE)VERTIGINI PAROSSISTICA BENIGNA DELL’INFANZIA Vomito ciclicoSINDROMI FAMILIARI:Trattamento delle MAVEMICRANIA E ALIMENTAZIONEVOMITO CICLICO (VC)Sindrome del Vomito Ciclico:EpidemiologiaTrattamento:Fisiopatologia / diagnosi differenzialeApproccio:Trattamento:EMICRANIA EMIPLEGICA FAMILIARE (FHM).ATASSIA FAMILIARE EPISODICACosa Si Può Fare Per Aiutare Chi Ha Una Sindrome Atassia Episodica?Tumore Fossa Cranica Posteriore Mascherata da Emicrania Associata a Vertigine |
Emicrania e Vertigine
Areteo di Cappadocia di Cappadocia 131 a.C…
“… aveva mal di testa, il suo capo roteava aveva mal di testa, il suo capo roteava
con senso di instabilità e negli orecchi aveva come il suono di un fiume che scorreva con
grande rumore …”.
Concetto di Vertigine Emicranica
Il concetto di Vertigine Emicranica nasce dagli stretti rapporti epidemiologici tra emicrania e
disturbi otoneurologici
Kayan A, Hood DJ. – 1984
Elevata prevalenza di disturbi vertiginosi nell’emicranico
Neuhauser Neuhauser, Lempert Lempert – 2001
Elevata prevalenza di emicrania in pazienti affetti da vertigine ricorrente o da sindromi vestibolari definite
La vertigine è un sintomo esperimentato in circa il 25% di pazienti che soffrono di emicrania, Essa può essere concornitante alla cefalea, o manifestarsi in forma isolata. L’attacco di vertigine può costituire l’aura iniziale oppure può essere l’unica manifestazione emicranica (in tal caso la vertigine è definita come equivalente emicranico). La diagnosi è facile se la vertigine è associata a fenomeni di aura ed è seguita dalla tipica cefalea pulsante. Diventa più problematica se vertigine e cefalea si manifestano come episodi indipendenti e talvolta separati da intervalli di tempo considerevoli
International Headache Society (I.H.S.) non considera la VE come entità clinica
| 1988Elenco dei possibili disturbiotoneurologici nell’ambitodell’emicrania· Disturbi Dovuti all’emicrania:–Torcicollo parossistico infantile–Vertigine benigna dell’infanzia–Emicrania di tipo basilare· Disturbi Associati all’emicrania: — Malattia di Ménière –Vertigine parossistica posizionale benigna | 2004Entità che prevedono la presenza di sintomatologia vertiginosa · Emicrania di tipo basilare· Vertigine parossistica benigna parossistica benigna dell’infanzia· Vertigine come sintomo dell’aura |
Riteniamo che la migliore modalità razionale per classificare la vertigine emicranica sia quella proposta da Pagnini nel 2003 basata sulle correlazioni temporali tra cefalea e vertigine, sia come relazione temporale tra singolo episodio di vertigine e singola crisi di cefalea, sia come relazione temporale fra esordio della vertigine ed andamento della cefalea nel corso della vita del paziente emicranico. Secondo questa classificazione la vertigine emicranica (VE) è suddivisa in 2 grandi famiglie: (a) la VE Associata (VEA) nella quale, durante il singolo attacco, cefalea e vertigine si manifestano contemporaneamente e (b) la VE Equivalente (VEE) nella quale cefalea e vertigine rappresentano sintomi alternativi che si presentano in momenti diversi. Ognuna delle due famiglie è suddivisa in sottofamiglie in base a differenti tipologie di correlazione temporale. Mentre nella VEA ritroviamo la VE come Aura e la VE Concomitante come classificate già dall’ IHS, il problema nasce con la VEE dove l’attacco vertiginoso non è contemporaneo alla cefalea. La Classificazione di Pagnini in VEE Precoce, Intercritica e Tardiva descrive in modo esaustivo le correlazioni temporali tra cefalea e vertigine.
Vertigine in relazione all’emicrania (Pagnini 2003)
a)Vertigine emicranica associata(VEA):
Come aura
Concomitante
b)Vertigine emicranica equivalente(VEE):
Precoce
Intercritica
Tardiva
La Vertigine Emicranica Equivalente (V.E.E.)
La vertigine emicranica può essere definita come “equivalente” solo quando l’attacco vertiginoso -posturale sostituisce completamente l’attacco di cefalea, presentandosi in forma isolata, senza alcun rapporto temporale diretto con le crisi di cefalea .
Vertigine Emicranica Equivalente Precoce
Turbe vertiginoso – posturali che rappresentano un sintomo alternativo (equivalente) alla cefalea precedendo nel tempo (precoce) il periodo delle crisi algiche (precritica)configurandosi spesso come la prima vera manifestazione clinica dell’habitus s emicranico del paziente , si manifesta nell’età infantile e nell’adolescenza con vertigine parossistica dell’infanzia: crisi vertiginose rotatorie ricorrenti e di breve durata. (Vertigine parossistica benigna dell’infanzia)
V.E.E. Precoce: la vertigine si manifesta in un periodo precedente alle cefalea (▲= vertigine ∆ = cefalea).
Vertigine Emicranica Equivalente Intercritica
Turbe vertiginoso posturali di durata variabile (da minuti a giorni) che si verificano durante il periodo florido delle crisi
algiche, come manifestazione recidivante sostitutiva
(equivalente) di alcune delle singole crisi di cefalea
(intercritica). tipica dell’età adulta;
VEE Intercritica: sostituzione di crisi cefalagiche con crisi vertiginose, nel periodo algico florido (▲= vertigine; ∆ =cefalea).
Vertigine Emicranica Equivalente Tardiva
Turbe vertiginoso posturali che nel soggetto emicranico si
manifestano tardivamente (tardiva) sostituendosi agli
attacchi di cefalea (equivalente) quando le crisi algiche
sono scomparse o notevolmente ridotte (post critica o
epigona), è frequente nell’età post-menopausale o , comunque, dopo i 50 anni.
V.E.E. Tardiva: sostituzione della cefalea florida con equivalenti
vertiginosi (▲= vertigine ∆= cefalea).
Il torcicollo spasmodico dell’infanzia, e la vertigine parossistica benigna dell’infanzia sono invece considerati dei veri equivalenti emicranici.
La patogenesi della vertigine emicranica non è chiara, ed è discutibile la sua assegnazione alle forme di origine vascolare, Analogamente alla patogenesi della cefalea anche per l’origine della vertigine si ammette che i fenomeni di vasodilatazione-vasocostrizione (arteria uditiva interna) siano probabilmente secondari al rilascio di neuropeptidi (fi-a i quali la sostanza P) in grado di modificare le capacità di risposta di estese popolazioni neuronali.
La terapia della vertigine emicranica. specialmente nelle forme associate alla cefalea coincide con il trattamento farmacologico dell’emicrania. Nei casi di equivalente emicranico con episodi sporadici è di solito sufficiente indicare un trattamento profilattico con flunarizina.
Migraine Associated Vertigo (MAV)
Premesse
I rapporti fra cefalea e vertigine sono conosciuti da più di duemila anni, come testimonia Areteo di Cappadocia che nel 131 a.C. descriveva un paziente che “…aveva mal di testa, il suo capo roteava con senso di instabilità e negli orecchi aveva come il suono di un fiume che scorreva con grande rumore…”.
Negli ultimi decenni un gran proliferare di pubblicazioni testimonia un rinnovato interesse internazionale sull’argomento,sebbene non vi sia ancora un comune accordo sulla definizione
di vertigine emicranica e sull’inquadramento nosologico di tale entità né una chiara convergenza sui criteri classificativi.
Tuttavia possono essere riconosciuti 5 momenti bibliografici fondamentali che hanno permesso di introdurre il concetto di vertigine su base emicranica, mediante l’identificazione di specifiche entità nosologiche nelle quali il sistema vestibolare viene perturbato dall’habitus emicranico del paziente. Nell’1961Bickerstaff descrive l’emicrania basilare: entità clinica caratterizzata da attacchi di cefalea, vertigini ed altri sintomi neurologici,dovuta ad uno spasmo delle arterie del territorio vertebro basilare. Nel 1964 Basser identifica la vertigine parossistica benigna dell’infanzia, un quadro di vertigine episodica del bambino che viene interpretato come una manifestazione precoce di emicranica in bambini con familiarità in tal senso, ed elevata probabilità di manifestare successivamente cefalea emicranica. Nel 1967 Whitty introduce l’emicrania senza cefalea,nella quale sintomi propri dell’aura o comunque del corredo emicranico (tra cui spesso la vertigine) non vengono seguiti dalla crisi algica, introducendo per la prima volta il concetto di equivalente emicranico. Nel 1969 Snyder prova l’esistenza di un torcicollo parossistico infantile, espressione di un disordine temporaneo del sistema otolitico-spinale precursore di una cefalea emicranica. Infine Slater, nel 1979 propone la vertigine ricorrente benigna dell’adulto come entità clinica indipendente e rappresentata da un disturbo vestibolare ricorrente dovuto ad una perturbazione transitoria del sistema su base emicranica. Negli anni successivi gli studi si sono concentrati nel suffragare gli stretti rapporti epidemiologici tra emicrania e disturbi otoneurologici;
alcuni autori hanno dimostrato l´elevata prevalenza di disturbi vertiginosi nell´emicranico ed altri specularmente hanno dimostrato elevata prevalenza di emicrania in pazienti affetti da vertigine ricorrente o da sindromi vestibolari definite.
La correlazione tra sindrome vertiginosa ricorrente ed emicrania si attesta a seconda dei contributi dal 25 al 70%. Solo rari contributi hanno associato la vertigine alle cefalee primitive diverse dall’emicrania, ma tali lavori non hanno trovato un riscontro clinico allargato. L’associazione tra emicrania e disturbi otoneurologici sembrerebbe quindi non casuale e non dovuta alla compresenza negli stessi pazienti di 2 entità cliniche ad elevata prevalenza generale come l’emicrania e la vertigine ricorrente; Kayan e Hood,per esempio, riportano una stessa incidenza di disturbi minori
aspecifici dell’equilibrio in pazienti cefalalgici emicranici, in pazienti con cefalea muscolo tensiva ed in un campione di controllo non cefalalgico; invece i disturbi vertiginosi oggettivi
sono riferiti significativamente di più dai pazienti emicranici rispetto al resto del campione (27% vs 8%). Sulla base di queste e delle altre evidenze epidemiologiche, molti studiosi si sono concentrati nel cercare di caratterizzare i disturbi otoneurologici in specifiche coorti di pazienti emicranici.
Un primo tentativo di inquadramento viene dato dall’I.H.S.(International headache society), organo di riferimento internazionale nello studio e classificazione delle cefalee, che nel primo inquadramento delle cefalee, redatto nel 1988, divideva i disturbi otoneurologici in disturbi “dovuti” all’emicrania (torcicollo parossistico infantile, vertigine benigna dell’infanzia e emicrania basilare) e disturbi “associati“ all’emicrania (malattia di Ménière e vertigine parossistica posizionale benigna); contemplava anche la presenza di disturbi otoneurologici nel quadro sindromico
delle cefalee secondarie, soprattutto per interessamento della fossa cranica posteriore. Varie testimonianze, anche successive,suffragano l’elevata correlazione tra emicrania e disturbi
otoneurologici ben definiti come la malattia di Ménière (vedi ma da più parti si reputano non esaustivi i criteri di inquadramento dettati dall’IHS, intendendo la necessità di istituire
una nuova entità clinica che possa descrivere estensivamente i disturbi vestibolari ricorrenti riferiti dai pazienti emicranici e che non trovano adeguata collocazione descrittiva nei dettami IHS.
Baloh e Cutrer nel 1992 e successivamente nel 1997, cercano di sistematizzare i disturbi otoneurologici associati all’emicranica gettando le basi per una interpretazione fisiopatologica.
L’emicrania basilare, le rare forme familiari di emicrania associata a disturbi vestibolari e cerebellari sono le basi cliniche da cui gli autori estrapolano i possibili moventi dell’attacco vertiginoso nell’emicranico. Un vasospasmo nel territorio vertebrobasilare e di sue diramazioni, ovvero alterate correnti a livello della membrana dovute a varianti genetiche di canali ionici
specifici (soprattutto del Ca) sarebbero alla base di una perturbazione dell’attività vestibolare sia centrale che periferica durante gli attacchi emicranici. Talora si determinerebbe una asimmetria vestibolare periferica acuta (vertigine oggettiva con nausea e vomito) della durata di ore o giorni con remissione completa in fase intercritica; altre volte verrebbe a prodursi una alterazione della scarica di base più duratura con disturbi tipo dizziness, instabilità posturale ed ipersensibilità al movimento (motion sickness) della durata di settimane intere.
I primi autori che parlano più esplicitamente di emicranica vestibolare e vertigine emicranica sono rispettivamente Dieterich e Brandt nel 1999 e Neuhauser e Lempert nel 2001. Gli autori intendono indicare con questa terminologia, un disturbo vestibolare ricorrente con caratteristiche specifiche che lo renderebbe esclusivo dell’emicrania. Gli stessi autori enunciano una serie di criteri clinici con i quali sarebbe possibile selezionare i pazienti affetti da vertigine di origine emicranica
rispetto a quelli con altre vestibolopatie ricorrenti, rendendo di fatto indipendente questa nuova entità clinica da altri disturbi otoneurologici ben definiti. La I.H.S., tuttavia, nella seconda edizione della “International Classification of Headache Disorders – ICHD II” non riconosce
la vertigine emicranica come una entità clinica a se stante degna di essere menzionata nella classificazione, anzi continua ad inserire i disturbi otoneurologici come elementi integranti
del quadro sindromico di alcune cefalee secondarie e di alcuni sottogruppi di emicrania attraverso i quali sarebbe possibile inquadrare tutti i disturbi vestibolari riferiti dai pazienti emicranici
(emicrania basilare, emicrania emiplegica familiare, emicrania acefalica, infarto emicranico e la vertigine posizionale benigna del bambino – quest’ultima rientrante nelle sindromi periodiche dell’infanzia e dell’adolescenza comunemente precursori dell’emicranica). Un altro punto di vista che si sta affermando è quello della nostra scuola, che cerca di sistematizzare le manifestazioni
vestibolari che si possono sviluppare durante la vita di un soggetto emicranico, basandosi sull’analisi dai rapporti temporali sia tra i singoli attacchi di vertigine e di cefalea ,sia studiandone
l’andamento temporale nella storia del paziente emicranico. Con il concetto di vertigine in relazione all’emicrania si cerca di inquadrare in una sola nomenclatura le varie entità nosologiche già identificate da altri autori, introducendone alcune altre rilevate da personali osservazioni cliniche. Questo inquadramento alternativo si concentra sul concetto di “vertigine emicranica equivalente”, precendemente menzionata da altri autori, intendendola come disturbo vertiginoso-posturale ricorrente che può presentarsi nella vita di un paziente emicranico sostituendosi completamente alla crisi cefalalgica e contrapponendolo al concetto di “vertigine emicranica associata”, indicante invece un disturbo otoneurologico che si associa in un preciso rapporto temporale con l’episodio cefalgico. Come ben evidente, il dibattito è ancora aperto sull’inquadramento nosologico dei disturbi otoneurologici nell’ambito dell’emicrania ed impone di discutere i principali assetti classificativi singolarmente, seguendo i diversi approcci dettati dai vari autori:
1. Emicrania vestibolare (Dietrerich e Brandt 1999)
2. Vertigine emicranica (Neuhauser e Lempert 2001)
3. Vertigine in relazione all’emicrania (Pagnini 2003)
4. Vertigine nelle sindromi emicraniche (IHS 2004)
Vertigini e mal di testa separatamente sono situazioni umane molto comuni , la loro combinazione è però un sintomo comune più complesso. Dal punto di vista diagnostico, si deve stabilire se il mal di testa e le vertigini sono indipendenti o legati tra di loro ed, in particolare, se si tratti di una manifestazione emicranica. Verrà esaminata l’associazione tra emicrania e vertigini. Questo tema è stato recentemente recensito da Reploeg e Goebel (2002) come pure Radke et al (2002).
Epidemiologia
L’emicrania causa vertigini molto più frequentemente di qualsiasi altra condizione. La vertigine è un sintomo esperimentato in circa il 250/o di pazienti che soffrono di emicrania, Essa può essere concomitante alla cefalea, o manifestarsi in forma isolata.
Quasi il 14% della popolazione adulta degli Stati Uniti ha emicrania. La distribuzione differisce tra maschi e femmine. A tutte le età, circa il 5% degli uomini hanno l’emicrania (Stewart, 1994; Lipton et al, 2002). Le donne in età fertile hanno una prevalenza molto più elevata,rispetto agli uomini, partendo da un 10% all’ inizio delle mestruazioni, aumentano sino ad un picco del 30% verso i 35 anni . Alla menopausa, la frequenza di emicrania diminuisce bruscamente nelle donne tornando a circa il 10%. L’emicrania ed il mal di testa vengono spesso diagnosticate in maniera errata da parte degli stessi pazienti . uno studio recente suggerisce che l’88% dei 2991 pazienti che avevano diagnosticato il mal di testa come sinusite, avevano effettivamente un’emicrania (Schreiber et al, 2004).

La prevalenza di emicrania (13-14%) è di gran lunga superiore a quella della malattia di Meniere, che si verifica solo nel 0,05% (1/2000) della popolazione degli Stati Uniti (Wladislavosky-Waserman et al, 1984). In uno piccolo studio su pazienti con malattia di Meniere, la prevalenza di emicrania è stata di circa il 50%, rispetto ad un’incidenza del 25% ,della popolazione senza malattia di Meniere (Radke et al, 2002). Questo è mostrato nel diagramma qui sopra, in cui vi è una sovrapposizione tra la malattia di Meniere e l’emicrania. Altri studi hanno però mostrato risultati diversi Vi sono studi recenti ,che dimostrano, che vi è una maggiore frequenza di BPPV nelle persone con emicrania, così come viceversa (Ishiyama et al, 2000; Uneri 2004), e circa nella metà delle persone con BPPV,insorge prima dei 50 anni e sono soddisfatti i criteri per l’emicrania. Occasionalmente, naturalmente, i pazienti con l’emicrania possono avere altri patologie come ad esempio tumori cerebrali. Andate QUI per vedere un esempio di questa rara situazione.
| Tabella 1: I pazienti con emicrania hanno Vertigo | ||
| Percentuale di pazienti con emicrania vertigini | Commento | Autori |
| 26,5% | Indesiderate emicrania (n = 200) | Kayan e Hood (1984) |
| 33% | Selby e Lance (1960) | |
| 42% | Emicrania con aura | Kuritzky et al (1981) |
Nella prassi incentrata sul trattamento di emicrania, 27-42% dei pazienti relazione episodica vertigini (vedi tabella 1). Un gran numero (circa 36%) di questi pazienti ha mal di testa, vertigini durante i periodi liberi. Il resto esperienza vertigini o poco prima o durante il mal di testa. L’incidenza di vertigini durante il periodo di cefalea è stata più elevata nei pazienti con aura al contrario di quelli in senza aura.
Nella prassi incentrata sul trattamento delle vertigini, 16-32% dei pazienti hanno emicrania (Savundra et al, 1997). La prevalenza di emicrania nella popolazione generale è del 13% (Stewart et al, 1994). La prevalenza di emicranie con vertigini in Germania dell 1%,a recentemente è stata pubblicata una relazione (Neuhauser, Radtke et al. 2006). Questa incidenza sembra un po’ bassa , ma sembra ragionevole concludere che vi è una immensa quantità di vertigini emicraniche, e che questo vertigini emicraniche sono certamente la causa più comune di vertigini nella popolazione .
| Tabella 2: I pazienti con emicrania hanno cinetosi | ||
| Percentuale di pazienti con emicrania cinetosi | Commento | Autori |
| 49% | Bambini | Bille (1962) |
| 45% | Bambini (60) | Barabas et al (1983) |
| 50,7% | Deselezionati | Kayan e Hood (1984) |
La cinetosi è una malattia comune che si associa alla emicrania . La maggior parte degli studi riporta che circa il 50% dei pazienti con emicrania hanno cinetosi, rispetto a circa il 5-20% dei gruppi di controllo.
La Sincope può accompagnare anche l’emicrania, la causa della sincope è dovuta ad una
eziologia completamente separata. Nell’emicrania, l’ipotensione è di probabile origine ormonale ed è attribuibile principalmente alla vasopressina (Gupta, 1997).
 |  |
| L’aura visiva inizia nel campo centrale visivo e si muove verso la periferia. | Un’altra aura visiva comune: uno scotoma (macchia nera). migraine art |
Emicrania vestibolare
(Dietrerich e Brandt 1999)
Gli autori introducono il termine “emicrania vestibolare” per descrivere un disturbo vestibolare od oculomotorio ricorrente,accompagnato o meno da cefalea emicranica e/o da altri sintomi propri dell’aura tronco-encefalica, ma non inquadrabile nella emicrania basilare secondo i criteri IHS. La diagnosi può essere posta solamente in pazienti soggetti a lungo follow-up,quando si sia esclusa con certezza una patologia neuro-vestibolare ricorrente (m. di Ménière, parossismi vertiginosi? o attacchi ischemici transitori) e dove sia stata documentato un reale beneficio con un trattamento antiemicranico sui sintomi vestibolari. Questo disturbo vestibolare/oculomotorio ricorrente si accompagna variamente agli altri elementi clinici sopra citati, articolandosi in precise “costellazioni cliniche” altamente orientative per la diagnosi di emicrania.
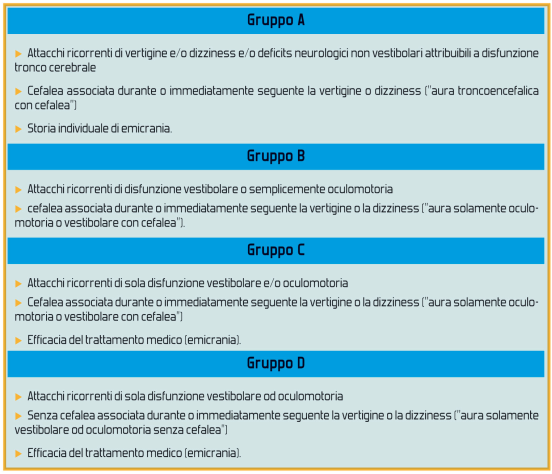 |
| Tabella 1. Criteri diagnostici per l’emicrania vestibolare secondo Dieterich and Brandt, 1999 |
Vertigine emicranica (Neuhauser e Lempert,2001)
Gli autori enunciano una serie di criteri clinici con i quali sarebbe possibile selezionare pazienti affetti da vertigine ricorrente su base emicranica, rispetto ad altre sindromi otoneurologiche. I criteri di selezione si basano sul concetto che il paziente abbia:
a. disturbi vertiginosi ricorrenti
b. siano concomitanti o quanto meno presenti sintomi chiave della emicrania, come la cefalea e
l’aura, (fono-fotofobia, cefalea pulsante, familiarità per emicrania)
c. vi sia una risposta positiva (vestibolare) ad un trattamento antiemicranico in acuto o quanto meno ad una profilassi antiemicranica
d. possano essere esclusi con certezza altri disturbi otoneurologici.
 |
| Tabella 2. Criteri diagnostici per la vertigine emicranica secondo Neuhauser e Lempert, 2001 |
Sebbene questi criteri assomiglino a quelli enunciati da Dietrerich nel ’99 vi sono importanti differenze da notare: la “emicrania vestibolare” rappresenterebbe una manifestazione mono od oligosintomatica dell’aura emicranica,variamente associata alla successiva cefalea od, in assenza di questa, a criteri clinici alternativi; la “vertigine emicranica” concentra l’attenzione sul sintomo vertigine estrapolandolo dal resto della sintomatologia emicranica e soprattutto estraendolo dal contesto dell’aura. Nei criteri di Neuhauser la vertigine emicranica vuole essere collocata come sintomo guida esclusivo rispetto alle costellazioni enunciate da Dietrerich, divenendo essa stessa il volano principale per confortare il sospetto diagnostico di vestibolopatia emicranica. Altra differenza è che la classificazione di Neuhauser è “pesata” rispetto a quella di Dietrerich: vengono introdotti criteri forti e deboli, con i quali è più o meno agevole legare la vestibolopatia ricorrente al substrato emicranico (diagnosi di certezza e probabilità), quindi ammettendo il limite di un inquadramento classificativo rigido e lasciando spazio a quadri clinici altamente presuntivi, ma con correlazione clinico-patologica più sfumata. Le “costellazioni” di Dietrerich assumono invece un ugual peso diagnostico e quindi tendono ad escludere quadri clinici più sfumati, ma di comune osservazione nella pratica clinica
Vertigine in relazione all’emicrania(Pagnini 2003)
L’autore Pagnini parte dalla necessità di identificare la natura emicranica del disturbo vestibolare ricorrente, enunciando una serie di criteri inclusivi essenziali atti all’accertamento di un substrato emicranico, alla esclusione di patologie otoneurologiche specifiche o di segni neurologici e/o neuro radiologici alternativi ed infine alla esclusione di un fattore di rischio vascolare (che sposterebbe la diagnosi verso forme vascolari transitorie):
 |
| Tabella 3. Criteri clinici indispensabili (secondo la classificazione Pagnini). |
Altre caratteristiche cliniche sono variamente espresse dai pazienti affetti da vestibolopatia emicranica. L’autore propone un elenco dei criteri clinici strumentali definiti importanti (ma non essenziali), la cui presenza corrobora l’orientamento diagnostico verso la natura emicranica del disturbo, ma che presi a se non permettono di fare diagnosi differenziale verso altre vestibolopatie ricorrenti (tabella 4).
 |
| Tabella 4. Criteri diagnostici importanti secondo la classificazione Pagnini. |
La ricerca puntuale sul versante anamnestico dei criteri essenziali e l’assommarsi delle altre caratteristiche importanti, permette un ragionevole inquadramento della sindrome vertiginoso-posturale di quel paziente su base emicranica. Ma l’autore si spinge avanti cercando di caratterizzare ulteriormente le diverse espressioni cliniche del disturbo vertigine nell’emicrania. Per fare questo Pagnini trova nel sintomo cefalea e sintomo vertigine l’unico razionale classificativo clinico a tal fine. Vengono presi in considerazione due ordini temporali differenti: il primo è la relazione temporale esistente tra il singolo attacco di vertigine ed il singolo attacco di cefalea; il secondo è l’andamento clinico del sintomo vertigine e del sintomo cefalea nella storia clinica del paziente. Il disturbo vertiginoso/posturale può presentarsi in stretta relazione con la crisi algica divenendo quindi associato ad essa (Vertigine Emicranica Associata -VEA- ) oppure può ricorrere isolatamente alternandosi all’attacco di cefalea e sostituendosi ad esso. In questo secondo caso l’evento vertigine assume tutte le caratteristiche cliniche di equivalente vestibolare di crisi cefalalgica, divenendo quindi una Vertigine Emicranica Equivalente –VEE(tabella 5).

.
Di conseguenza rientrano nella categoria della VEA (Vertigine Emicranica Associata), sia la vertigine che si presenti in rapporto alla crisi algica con i caratteri dell’aura (come definita dall’IHS durata compresa tra 4-60’, precursore dell’imminente attacco cefalalgico); sia la vertigine che si associa alla crisi cefalalgica sovrapponendosi ad essa (definita VEA concomitante). La VEA più eclatante è con la emicrania basilare di Bickerstaff; ma spesso il cefalalalgico emicranico riferisce disagi oculomotori o dell’equilibrio in concomitanza con la cefalea, in misura più o meno accentuata, spesso misconosciuti all’esame clinico, che non si inquadrano rigorosamente nell’emicrania basilare. Se la vertigine e la cefalea si associano, la storia dei due disturbi sarà necessariamente sovrapposta. Quando invece il disturbo vestibolare acquisisce un carattere di equivalente emicranico,questi può manifestarsi a distanza dal periodo di manifestazione della cefalea (fase florida). Analogamente all’inquadramento dell’emicrania, è possibile prendere come riferimento la cefalea e quindi inquadrare l’equivalente vestibolare in riferimento alla fase florida del dolore. Le manifestazioni precoci dell’interessamento vestibolare in pazienti emicranici ancora non cefalalgici (inquadrata da Basser come vertigine benigna dell’infanzia e da Snyder come torcicollo parossistico infantile) vengono definiti vertigini emicraniche equivalenti precoci. Qualora la manifestazione vestibolare equivalente si articoli contemporaneamente alla fase florida della cefalea che può essere definita vertigine emicranica equivalente intercritica. Nel caso in cui i disturbi dell’equilibrio si manifestino allo scemare delle crisi cefalalgiche (come accade dopo la menopausa o la gravidanza in alcune pazienti emicraniche) si parla di vertigine emicranica equivalente tardiva. Proprio l’identificazione di un ristretto campione di pazienti con conversione tardiva della cefalea in vertigine ed ottima risposta alla profilassi antiemicranica ha permesso di suffragare questo inquadramento clinico. Rispetto alla classificazione di Dieterich questo approccio classificativo si sovrappone per i criteri di diagnosi, ma si differenzia per l’inquadramento clinico “aperto”, inclusivo per tutte le possibili sfumature del disturbo vertiginoso. La classificazione in costellazioni rappresenta invece un inquadramento rigido,esclusivo, nato per integrarsi nella classificazione IHS come nuova entità nosologica (i.e. emicrania vestibolare), alla stregua di altre forme monosintomatiche di emicrania” (emicrania oftalmica, emicrania addominale). Ecco che lo stesso disturbo viene considerato da due punti di vista contrapposti: Dieterich parte dal contesto nosologico (come collocare la vertigine nella classificazione dell’emicrania) e Pagnini dal contesto clinico (come caratterizzare la vertigine nell’emicranico). Pressoché sovrapposti anche gli inquadramenti diagnostici di Pagnini e Neuhauser, pesati rispettivamente in criteri indispensabili/
di certezza e criteri importanti /di probabilità . Ciò che invece differenzia i due approcci è l’inquadramento clinico ulteriore di Pagnini, che differenzia qualitativamente i disturbi vestibolari emicranici in equivalenti e associati, mantenendo come fulcro la cefalea emicranica. Se nella classificazione di Neuhauser la certezza della diagnosi è tanto maggiore quanto più stretta è la relazione tra cefalea e vertigine, per Pagnini la vertigine indipendente dalla cefalea se presenta certe caratteristiche può essere altrettanto significativa nel definire la natura emicranica.
IHS (International Headache Society) 2004
Nella seconda edizione della classificazione delle cefalee redatta dalla IHS nel 2004 viene tralasciato l’inquadramento dei disturbi otoneurologici dovuti ed associati all’emicrania della

Tabella 6. Classificazione and WHO ICD – 10NA Codes
prima classificazione del 1988. Le uniche entità della nuova classificazione che prevedono la presenza di una sintomatologia vertiginosa sono la:
1. l’emicrania “basilar-type”;
2. emicrania emiplegica familiare;
3. vertigine parossistica benigna del bambino nell’ambito
delle sindromi periodiche dell’infanzia comunemente precursori di emicrania;
4. infarto emicranico.
È bene ricordare i criteri diagnostici di emicrania senz’aura: e di aura emicranica:
Tabella 7. Criteri IHS di emicrania senza aura, di aura emicranica:


Tabella 8. Criteri IHS di aura e di emicrania con aura.
perché la soddisfazione di entrambi questi gruppi di criteri è per tutti gli autori, che se ne sono occupati, fondamentalmente solo per poter cominciare a pensare alla natura emicranica di un disturbo vestibolare. Evidente che in queste entità non viene contemplato alcun sintomo oculomotorio o vestibolare. L’emicrania “tipo basilare” è quella l’entità che sostituisce la precedente emicrania basilare,la modifica nasce dalla presenza in questa entità clinica di sintomi bi-emisferici che non sono secondari a interessamento dei soli territori vertebro-basilari, come enunciato da Bikerstaff. I criteri diagnostici sono:bi-emisferici che non sono secondari a
Tabella 9. Criteri IHS di emicrania “basilar-type”.
 Seguendo quindi questi criteri sintomi a tipo vestibolare od oculomotorio con durata superiore ad 1 ora, oppure sintomi vestibolari isolati rispetto agli altri sintomi neurologici elencati, oppure non seguiti da cefalea non possono essere inquadrati in nessun modo. L’infarto emicranico contempla la presenza di una sintomatologia vertiginosa prolungata associata o meno ad altre manifestazioni neurologiche durature. Molti pazienti emicranici con sintomatologia vertiginosa la riferiscono duratura,ma la pressoché totale assenza di lesioni ischemiche specifiche, alla diagnostica per immagini, in questi pazienti esclude la sovrapposizione tra l’infarto emicranico e la vertigine emicranica. Il 60% delle crisi di emicrania emiplegica spontanea o familiare può manifestarsi con una sintomatologia basilare, accompagnata da emiplegia, ma anche in questo caso disturbi vestibolari isolati, (quelli non seguiti da cefalea o semplicemente più prolungati di 60 minuti) non trovano spazio in questo inquadramento. Il disturbo vestibolare ricorrente frequentemente osservato nell’emicranico e dovuto all’emicrania, come definito dai criteri di Dieterich, di Neuhauser o di Pagnini non può quindi essere completamente inquadrato seguendo i criteri diagnostici ad oggi decisi dall’IHS. Nell’ottica dell’IHS tra le tre classificazioni, la più “calzante” a colmare il vuoto classificativo è probabilmente quella di Dieterich che classifica questi disturbi vestibolari ricorrenti
Seguendo quindi questi criteri sintomi a tipo vestibolare od oculomotorio con durata superiore ad 1 ora, oppure sintomi vestibolari isolati rispetto agli altri sintomi neurologici elencati, oppure non seguiti da cefalea non possono essere inquadrati in nessun modo. L’infarto emicranico contempla la presenza di una sintomatologia vertiginosa prolungata associata o meno ad altre manifestazioni neurologiche durature. Molti pazienti emicranici con sintomatologia vertiginosa la riferiscono duratura,ma la pressoché totale assenza di lesioni ischemiche specifiche, alla diagnostica per immagini, in questi pazienti esclude la sovrapposizione tra l’infarto emicranico e la vertigine emicranica. Il 60% delle crisi di emicrania emiplegica spontanea o familiare può manifestarsi con una sintomatologia basilare, accompagnata da emiplegia, ma anche in questo caso disturbi vestibolari isolati, (quelli non seguiti da cefalea o semplicemente più prolungati di 60 minuti) non trovano spazio in questo inquadramento. Il disturbo vestibolare ricorrente frequentemente osservato nell’emicranico e dovuto all’emicrania, come definito dai criteri di Dieterich, di Neuhauser o di Pagnini non può quindi essere completamente inquadrato seguendo i criteri diagnostici ad oggi decisi dall’IHS. Nell’ottica dell’IHS tra le tre classificazioni, la più “calzante” a colmare il vuoto classificativo è probabilmente quella di Dieterich che classifica questi disturbi vestibolari ricorrenti
come emicrania vestibolare, ossia una forma mono-oligosintomatica di aura dell’emicrania “tipo basilare”. Le altre due classificazioni partono dal disturbo vertigine per risalire ai rapporti
tra sindrome vertiginosa e substrato emicranico del paziente.
Clinica
In definitiva, nonostante la diversità di opinioni tra i vari autori,vi è convergenza nell’indicare col termine “vertigine in relazione all’emicrania” o “vertigine emicranica” o “emicrania vestibolare” (usiamo da ora in poi l’acronimo VE per indicare più generalmente una vestibolopatia emicranica) un disturbo vertiginoso-posturale ricorrente, caratterizzato da manifestazioni variabili per intensità e tipo (da crisi oggettive della durata di qualche ora ad instabilità posturali protratte addirittura a settimane),che si sviluppa in un paziente con diagnosi certa di emicrania e che non possa essere giustificato da altra sindrome otoneurologica riconosciuta. La diagnosi di VE rimane, quindi,
quasi esclusivamente anamnestica, poiché sebbene i disturbi su base emicranica siano ricorrenti, non si associano a segni o risposte strumentali ripetibili e specifiche nè in fase acuta né intercritica.
Nello studio di Dieterich eseguito su 90 pazienti emicranici con vertigini episodiche, il 78% dei pazienti presentava sintomatologia oggettiva ed una parte di questi che mostrava variazione
del sintomo in base alla posizione della testa. Il 34% riferiva oscillopsia e dizziness. La combinazione tra le due sintomatologie avveniva in un quarto dei pazienti. In un altro studio recente
di Von Brevern si è visto che la valutazione otoneurologica eseguita in acuto rilevava la presenza di un nistagmo spontaneo o posizionale in circa il 70% dei pazienti. A riguardo del ny posizionale lo stesso gruppo di autori stimava che il 3% dei nistagmi posizionali in acuto sono accreditabili ad un meccanismo emicranico e non labirintolitiasico. Vengono poi dettati alcuni criteri di ifferenziazione di questo ny posizionale (da alcuni definito pseudo posizionale) da quello secondario a canalolitiasi:
crisi di breve durata e frequente ricorrenza, sintomi emicranici associati durante la crisi, reperti nistagmici atipici ed insorgenza precoce nell’età del paziente. Roberts inserisce un
ulteriore criterio che è la difficile risoluzione e la persistenza del quadro dopo le tipiche manovre di riposizionamento. Il suddetto studio di Dieterich conferma una prevalenza sovrapponibile
di disturbi posizionali in acuto (3 pz con ny posizionale su 90) sovrapponibile agli altri autori.
In fase intercritica sono state rilevate anche strumentalmente lievi disfunzioni oculomotorie e vestibolari, di tipo centrale periferico o misto nella maggior pazienti con VE (57%-77% a
seconda degli autori). Recentemente è stato dimostrato che la maggioranza (83%) dei pazienti affetti da sola emicrania (peggio se con aura) soffre di lievi disfunzioni oculomotorie/
vestibolari aspecifiche senza riferire alcuna sintomatologia. Da questi contributi è evidente come segni otoneurologici siano di relativa importanza nel confermare la diagnosi. Recentemente Viktovjc ha rilevato che in pazienti emicranici con VE la risposta vagale-emetica alle prove di stimolazioni caloriche è molto più spiccata rispetto altri pazienti emicranici che non manifestano VE ma con vestibolopatia di altra natura e la differenza appare statisticamente significativa.
È tuttavia importante notare come proprio questa ricchezza ed aspecificità di segni e la presenza di una sintomatologia non stereotipata sia, paradossalmente, la caratteristica più orientativa
per VE, permettendoci di differenziarla rispetto a sindromi vestibolari ricorrenti specifiche come ad es. la M. di Ménière.
Diagnosi differenziale ed altre oto-neuropatie ricorrenti associate all’emicrania.
Rapporti tra emicrania,VE e Malattia di Meniere
La vertigine emicranica si pone in diagnosi differenziale con altre vestibolopatie o disturbi neurologici con manifestazioni ricorrenti. Alcune di queste entità trovano oltretutto una
aumentata incidenza nel paziente emicranico, come a testimoniare che l’emicrania in sé può rappresentare un fattore di rischio aggiuntivo per altre patologie otoneurologiche, di natura
verosimilmente vascolare. La prima patologia da differenziare è la Malattia di Ménière (MdM) che, come può esserlo la VE, è caratterizzata nella sua fase florida da crisi vertiginose oggettive ricorrenti della durata di qualche ora. Inoltre, ci sono molte evidenze che il legame tra le
due sindromi sia molto stretto. Già nel 1962 Aktinson si era accorto di questi stretti rapporti ed aveva individuato un andamento dei sintomi emicranici e del corredo emicranico che può
essere considerato analogo a quello che più tardi è stato accreditato alla VE ; per esempio la MdM potrebbe esordire tardivamente rispetto alla fase florida della cefalea emicranica, potendone
rappresentare l’”equivalente tardivo”, permanendo o accentuandosi al recedere della cefalea. Viene introdotto il termine “malattia di Ménière vestibolare” –ossia quella caratterizzata da una ricorrenza di soli attacchi vertiginoso-posturali in assenza di sintomatologia uditiva associata – che tuttavia altro non sarebbe che una VE che “mima” la MdM . Per Radke dal punto di vista epidemiologico le evidenze sono ancora più nette:la prevalenza di emicrania è del 36%-56% nei menierici rispetto
ad un 15%-25% dei non menierici. Sempre secondo Neuhauser,il 45% dei pazienti emicranici con MdM hanno sperimentato almeno una volta sintomi di tipo emicranico (fonofobia, sintomi
dell’aura, cefalea emicranica) in concomitanza con l’attacco cocleolabirintico. Altri autori si sono concentrati nello studiare famiglie, dove i parenti di grado stretto presentavano alternativamente
MdM ed emicrania, con tassi assolutamente non normali;nelle famiglie studiate da Cha e Baloh la prevalenza di emicrania risultava del 48% e quella di vertigine episodica nei parenti
stretti del probando menierico del 27%, raffrontata ad un 4,9% di popolazione. Tali famiglie rappresentano il modello biologico di una possibile suscettibilità genetica comune alle due
sindromi. Tuttavia, ci sono differenze tra la MdM nell’emicranico e nel non emicranico: nell’emicranico insorge più precocemente (37aa vs 49aa), presenta una spiccata familiarità per vertigine episodica e cefalea emicranica e l’ipoacusia fluttuante progressiva
è più frequentemente bilaterale (56% vs 4%). Sebbene quindi la MdM sia strettamente legata alla emicrania, essa deve essere differenziata dalla VE e l’elemento clinico dirimente
è la fluttuazione e progressivo decadimento uditivo,audiometricamente documentabile nei pazienti menierici e non negli emicranici. Battista nel 2004, ha riscontrato che 3 su 76 pazienti con VE rivelava una ipoacusia > di 25 dB, viceversa solo 2 su 34 pazienti con MdM presentavano un udito normale.
Perciò gli emicranici che presentano attacchi ricorrenti di vertigine accompagnati da una sintomatologia uditiva e con una documentata fluttuazione uditiva e/o ipoacusia stabilizzata vi
è una ragionevole certezza che si tratti di MdM e non VE.
Rapporto tra emicrania,labirintolitiasi e VE
Già nel 1988 la IHS aveva indicato la vertigine parossistica posizionale benigna (VPPB) come un disturbo otoneurologico “associato” all’emicrania, senza tuttavia motivarne i criteri di
associazione. Vari autori hanno dimostrato come la VPPB abbia effettiva mente una stretta correlazione epidemiologica con l’emicrania:Ishiyama ha notato una prevalenza tripla di emicrania in un gruppo di VPPB idiopatiche del canale semicircolare posteriore rispetto ad un gruppo di VPPB secondarie (a cofochirurgia o trauma) dove la prevalenza è sovrapponibile a quella di popolazione.
È stata dimostrata anche una elevata prevalenza di emicrania in pz con VPPB precoce (<50 aa) rispetto a pazienti con VPPB tardiva (>50 aa) (50% vs 15%) ed una spiccata tendenza
alla recidiva di VPPB nei pazienti emicranici (77% dei pz con storia di più di 2 attacchi). Uneri ha confermato una stretta correlazione tra VPPB e emicrania confrontando l’incidenza
dell’emicrania in pz affetti da VPPB rispetto a soggetti affetti da altra causa nota di vestibolopatia alla ricerca dell’emicrania:vi è una incidenza tripla di emicrania (58,6%) nel gruppo di
VPPB del canale posteriore rispetto al gruppo di controllo, come anche tripla è l’incidenza familiare di emicranica e la familiarità per storia di vertigini episodiche.
Recenti studi osservazionali hanno dimostrato che in fase acuta la VE dà dei reperti nistagmici posizionali transitori (pseudo VPPB). Perciò in fase acuta si pone un problema di diagnosi differenziale tra VE e labirintolitiasi. Vi sono alcuni caratteri clinici che permettono tuttavia di differenziare la VPPB dalla pseudo-VPPB dell’emicranico: nella pseudo-VPPB i reperti nistagmici non hanno i caratteri specifici del parossismo, potendo risultare sì posizionali ma persistenti, inoltre spesso non seguono la seconda legge di Ewald, in quanto possono osservarsi nistagmi non corri- spondenti al piano del canale interessato. I disturbi sono incoerenti rispetto alla VPP, la durata delle vertigini, l’impossibilità alla stazione eretta, sintomi emicranici sovrapposti, recidive più frequenti
ed età di esordio anticipata. Perciò nell’emicranico la diagnosi presuntiva in fase intercritica di VPPB deve essere posta con molta più cautela ed in fase critica il reperto nistagmico deve
essere quanto più possibile paradigmatico.
Altre vestibolopatie a carattere episodico ricorrente nell’emicranico
Altre vestibolopatie o disturbi otoneurologici possono occorrere nella vita del paziente emicranico con una frequenza superiore osservabile nella popolazione in generale: l’emicrania infatti rappresenta un fattore di rischio vascolare. Perciò tutte quelle manifestazioni oculomotorio – vestibolari secondarie a interessamento del microcircolo come il deficit labirintico acuto, la “claudicatio labirintica”, l’insufficienza vertebro basilare o il vero e proprio attacco ischemico transitorio del territorio posteriore, devono essere annoverate nella diagnosi differenziale
del paziente con vertigini acute associate a cefalea emicranica o storia di emicrania. È da ricordare anche che alcune patologie multifocali come la sclerosi multipla possono esordire nel giovane con gravi disturbi oculomotorio transitorio, più raramente, con isolati disturbi vertiginoso-posturali a
carattere episodico. È doveroso quindi completare (come esplicitato dai criteri di esclusione di Pagnini) l’indagine clinica del paziente con una diagnostica per immagini che rappresenta al
giorno d’oggi, il gold standard per la diagnosi di neuropatie troncocerebellari vasculopatiche, multifocali degenerative o malformative.
Cenni di fisiopatologia
L’emicrania rappresenta uno status che si riconosce nella sua forma caratteristica con la tipica cefalea ricorrente. Tuttavia i meccanismi accreditati per la cefalea (vasospasmo per l’aura e
vasoparalisi per la cefalea o la spreading depression) possono investire anche il sistema vestibolare in maniera isolata o complessa,sortendo una sintomatologia d’organo ricorrente come
nell’ emicrania retinica o la emicrania addominale. È anche vero che in base all’età l’emicrania può assumere aspetti differenti nello stesso paziente: nell’epoca prepubere assume la veste del torcicollo parossistico infantile e delle sindromi cicliche dell’infanzia precursori della cefalea emicranica (come la vertigine parossistica posizionale benigna del bambino). In età fertile si può manifestare nella forma cefalalgica classica o nelle più rare forme oligosintomatiche anche prima ricordate. In epoca post-menopausale più di un autore ha notato l’affievolimento delle manifestazioni algiche e la permanenza o intensificazione di quelle vestibolari – oculomotorie.
Studi su varianti genetiche del gene CACN1A, che codifica per un canale del Ca, e che sono alla base dell’Atassia episodica di tipo 2 e dell’emicrania emiplegica familiare, speculano ipotizzando
che vi siano varianti anatomiche di canali di membrana in grado di modificare nel territorio tronco-cerebellare e vestibolare la scarica di base, alterando il controllo oculomotorio in maniera episodica.
Il meccanismo vasospastico nel territorio vestibolare periferico sarebbe alla base di tutte quelle forme di vertigine oggettiva episodica ricorrente presenti nel quadro della VE, e che esitano o
meno in deficit permanente del labirinto. Altri studi hanno indagato nell’emicranico le strette connessioni tra sistema vestibolare, sistema trigeminale e vie talamocorticali:stimolazioni dolorifiche trigeminali sono in grado di modificare l’assetto vestibolare nell’emicranico evocando o modificando reperti oculomotori; la stimolazione vestibolare calorica può modulare l’intensità e la durata della cefalea emicranica.
Terapia
La risposta ad una terapia specifica antiemicranica in acuto (con triptani o ergotamina) od alla profilassi antiemicranica (propanololo,pizotifene o flunarizina) è indicata come criterio importante
per la diagnosi di vertigine emicranica. Ad oggi, tuttavia,l’efficacia terapeutica di vari trattamenti testati è debole perché basata solo su case report o studi osservazionali. Una breve comunicazione su risultati preliminari di un trial in doppio cieco su triptani vs placebo assunti in acuto riporta le
conclusioni che sono ancora di difficile interpretazione.
L’atteggiamento terapeutico di fronte alla VE deve essere simile a quello tenuto di fronte alla cefalea emicranica: abbattere i sintomi dell’attacco acuto e/o ridurre la frequenza delle crisi
con una profilassi. Non essendoci ancora delle certezze sulla patogenesi e terapia della VE il buon senso impone che vengano utilizzati farmaci ben tollerati e con pochi effetti collaterali.
È per questo che la profilassi antiemicranica, condotta con farmaci Ca++ antagonisti o beta bloccanti, appare il più ragionevole approccio terapeutico per un disturbo vestibolare ricorrente
nell’emicranico, ancora non uniformemente inquadrato. che, in definitiva, rappresenta il problema prevalente. Molto diversa è la popolazione di pazienti che giunge al cospetto del neuro-otologo o comunque del vestibologo: si tratta nella maggioranza dei casi di soggetti nei quali il disturbo principale è di tipo vestibolare e nel quale, se non adeguatamente indagata,la presenza di una cefalea emicranica è misconosciuta o trascurata. Ciò accade perché per questi pazienti il disturbo vertiginoso-posturale di possibile origine emicranica quasi mai è temporalmente legato o associato alla crisi algica, ma si presenta spesso alternativamente alla crisi di cefalea stessa, anche in periodi della vita molto lontani tra loro. Per l’otoneurologo è quindi molto più difficile poter stabilire un legame patogenetico tra le due entità mentre è spesso fondamentale sia da un punto di vista diagnostico che terapeutico. D’altra parte l’esistenza di una entità nosologica che lega cefalea emicranica e vertigini ricorrenti è ormai corroborata da troppe osservazioni indipendenti in letteratura e troppo autorevoli da poter essere trascurate da chi studia l’emicrania nelle sue diverse manifestazioni.
Rimane da perfezionare un inquadramento clinico diagnostico condiviso, che consenta a tutti di progredire nell’individuazione dei soggetti con tale manifestazione patologica.
Inoltre, è indispensabile nel futuro stabilire con studi rigorosi in doppio cieco l’efficacia dei farmaci antiemicranici a questo scopo nell’attesa che la ricerca di base possa dimostrare l’ormai evidente rapporto tra sistema vestibolare ed emicrania.
Conclusioni
Dal punto di vista del neurologo o del cefalologo il problema della collocazione diagnostica e del conseguente atteggiamento terapeutico per i disturbi vertiginoso-posturali ricorrenti nel
paziente emicranico può non apparire clinicamente impellente; ciò perché questi specialisti giungono in contatto per la maggior parte con soggetti principalmente cefalalgici che hanno
anche vertigini o disequilibri, ma quasi esclusivamente in stretto rapporto con la crisi algica. Per questi pazienti è la cefalea che, in definitiva, rappresenta il problema prevalente. Molto diversa è la popolazione di pazienti che giunge al cospetto del neuro-otologo o comunque del vestibologo: si tratta nella maggioranza dei casi di soggetti nei quali il disturbo principale è di tipo vestibolare e nel quale, se non adeguatamente indagata, la presenza di una cefalea emicranica è misconosciuta o trascurata. Ciò accade perché per questi pazienti il disturbo vertiginoso-posturale di possibile origine emicranica quasi mai è temporalmente legato o associato alla crisi algica, ma si presenta spesso alternativamente alla crisi di cefalea stessa, anche in periodi della vita molto lontani tra loro. Per l’otoneurologo è quindi molto più difficile poter stabilire un legame patogenetico tra le due entità mentre è spesso fondamentale sia da un punto di vista diagnostico che terapeutico. D’altra parte l’esistenza di un’entità nosologica che lega cefalea emicranica e vertigini ricorrenti è ormai corroborata da troppe osservazioni indipendenti in letteratura e troppo autorevoli da poter essere trascurate da chi studia l’emicrania nelle sue diverse manifestazioni.
Rimane da perfezionare un inquadramento clinico diagnostico condiviso, che consenta a tutti di progredire nell’individuazione dei soggetti con tale manifestazione patologica.
Inoltre, è indispensabile nel futuro stabilire con studi rigorosi in doppio cieco l’efficacia dei farmaci antiemicranici a questo scopo nell’attesa che la ricerca di base possa dimostrare l’ormai evidente rapporto tra sistema vestibolare ed emicrania.
Vertigine Emicranica(Migraine Associated Vertigo)
Che cosa provoca la vertigine nella MAV(Malformazione Artero Venosa)?
- vascolare – pazienti con emicrania a volte sperimentano spasmo dei vasi sanguigni, tra colpi occasionali. Sangue vaso spasmo nell’orecchio o del tronco cerebrale può causare vertigini.
- Cambiamenti dei neurotrasmettitori – i pazienti con emicrania hanno irregolarità nella neurotrasmettitori, in particolare serotonina.
- Cerebellare disturbo – emicrania altera il metabolismo nel cervelletto.
- Esagerazioni sensoriali – in emicrania, tutti i sensi possono essere più acuti. Questo può rendere i pazienti con emicrania più propensi a sperimentare la cinetosi e amplificare gli effetti di piccole quantità di disturbo vestibolare che altre persone potrebbero non notare.
E’ anche stato osservato a lungo una stretta associazione tra la malattia di Meniere e l’emicrania.
Test per MAV
Non vi è alcun “test” per la MAV che sia di per sé specifico e diagnostico. La MAV viene di solito diagnosticata dal quadro clinico, escludendo altre patologie alternative. Logicamente, la MAV deve essere rilevabile attraverso l’individuazione di una ipersensibilità sensoriale, nel contesto di vertigini e mal di testa. Tuttavia, finora poco è stato fatto per quantificare questa ipersensibilità sensoriale [come l’allodinia (Dolore suscitato da uno stimolo che normalmente non è in grado di provocare una sensazione dolorosa] in questa popolazione.
Per la maggior parte, l’esame ENG nei pazienti con MAV è normale, ma un lieve nistagmo posizionale è molto comune (Polensek e Tusa, 2010).
La funzionalità uditiva nella MAV è generalmente normale, ma nel nostro grande popolazione clinica di pazienti con MAV a volte si è riscontrata una ipoacusia riduzione bilaterale alle basse frequenze. Assomiglia alla fase precoce della malattia di Meniere, ma è bilaterale.
Nel test con la sedia rotatoria , vi è spesso un aumentato della costante di tempo VOR (Jeong et al, 2010). Gli stessi autori hanno anche ritenuto che non vi erano punteggi di sensibilità più alti del normale nella sensibilità al movimento d e spesso (21%), Nistagmo provocato dallo scuotimento della testa. Siccome il PHSN (Perverted Head-Shaking Nystagmus) è insolito in altre sindromi, trovandolo in un paziente che soddisfa i criteri per l’emicrania è utile.
sindromi MAV
Emicrania senza aura (circa 80%) e l’emicrania con aura (circa 15-20%) sono le forme più diffuse di emicrania e sono i più diffusi tipi di emicrania associati con capogiri e vertigini. I sintomi comprendono vertigini vere con o senza nausea e vomito, intolleranza ai movimenti. Il mal di testa, non è obbligatorio. I sintomi uditivi sono comuni, ma di solito bilaterali . L’iperacusia è comune nell’emicrania, che può differenziarla da più disturbi all’orecchio. Sensibilità alla luce (fotofobia), è comunemente presente.
Amplificazione sensoriale è molto comune – l’Iperacusia è comune nell’ emicrania, che possono differenziare da patologie dell’orecchio più. E’ comunemente presente iperensibilità alla luce (fotofobia) sindrome di CoganLa fotofobia, non è affatto specifico dell’emicrania, tuttavia, può essere presenti in patologie da differenziare dall’ emicrania, come la meningite, e vertigini emicraniche, come nella sindrome di Cogan. Altre amplificazioni sensoriali che sono comuni nelle persone emicraniche includono l‘allodinia(sensibilità al dolore), sensibilità ai cambiamenti del tempo, sensibilità al movimento e la sensibilità farmaci.
Quando i pazienti vengono esaminati durante una crisi vertiginosa acuta, di solito non vi è nessun nistagmo spontaneo o se è presente è minimo. Questo dato e importante per fare una diagnosi differenziale dalle sindromi vestibolari periferiche. Il nistagmo quando è presente, spesso è verticale (ad esempio upbeating o downbeating). Il nistagmo spontaneo verticale è inusuale in altri contesti e ci fornisce un altro dato per la diagnosi differenziale.
Durata. Cutrer e Baloh (1992) hanno trovato una distribuzione bimodale della durata delle vertigini, con il 31% di individui che hanno vertigini che di solito durano da pochi minuti a 2 ore ed il 49%, con vertigini che è durano più di 24 ore. Pertanto questi episodi, per durata, potrebbero essere confusi con quelli dovuti alla BPPV, o Meniere, o addirittura con una la neurite vestibolare.
Sebbene l’emicrania sia solitamente episodica,ci possono essere anche delle forme croniche. Emicrania cronica è la più grave di tutte le sindromi emicranivhe, mal di testa con frequenza media di 15 giorni / mese. Ogni anno, circa il 2,5% di quelli con emicrania episodica sviluppano l’emicrania cronica (Manack et al, 2011). Nella pratica del dott Hain , si incontrano molte persone che sono estremamente sensibili al movimento, hanno sensibilità alla luce, sensibilità ai suoni, della durata di mesi! Queste persone di solito rispondono alla terapia di prevenzione dell’emicrania. Pazienti simili con sintomi cronici, anche con qualche mal di testa, sono stati segnalati da altri (ad es Waterson, 2004).
***** NOTA che la cefalea non è tenuta ad effettuare la diagnosi di MAV.
Come per l’emicrania,L’aura si può verificare occasionalmente senza mal di testa (emicrania senza cefalea ), ne consegue che si possono verificare vertigini anche, senza mal di testa. Sono riportati i seguenti esempi:
Le vertigini ricorrenti benigne degli adulti, essenzialmente un aura emicranica senza cefalea vertiginosa, per la prima volta da Slater (1979) è stata descritta un’aura emicranica vertiginosa senza mal di testa, le sue osservazioni sono state confermate successivamente da altri ( Lee et al, 2002 ; Cha et al, 2009). Si tratta di periodi di crisi vertiginose, che possono includere acufeni, ma senza perdita di udito (alcuni autori parlano di perdita di udito , ma sarebbe molto difficile distinguere questa patologia dalla malattia di Meniere). Le vertigini possono durare da qualche minuto a più ore. Secondo Cha et al, amplificazioni sensoriali come sintomi fotofobia o uditive erano infrequenti in pazienti senza mal di testa, ma sono comuni nei pazienti con mal di testa. Non tutti gli autori concordano sul fatto che la BRV sia causata dall’ emicrania tuttavia, Barber e Leliever suggeriscono che esso possa essere provocata da lesioni periferiche vestibolare (Leliever e Barber, 1981).
Un altro esempio è la Vertigine parossistica benigna dei bambini, come descritto di seguito, sotto il titolo delle sindromi familiari, in cui non si verifica il mal di testa. Per quanto riguarda la tempistica,Cutrer e Baloh (1992) hanno osservato anche che, le vertigini ed il mal di testa ,non sono necessariamente strettamente associati. In realtà, nei loro 91 pazienti, solo 5 avevano una vertigine ricorrente ,coerente ,con il mal di testa. Nel 30%, le vertigini erano costanti ed indipendenti dal mal di testa. In più, a volte si sono verificate con vertigini e talvolta indipendentemente.
Emicrania basilare o emicrania dell’arteria basilare BAM (BASILAR MIGRAINE)
L’ emicrania basilare, nota anche come sindrome di Bickerstaff , (1961), si compone di due o più sintomi (vertigini, acufeni,ipoacusia, atassia, disartria, sintomi visivi in entrambi gli occhi, diplopia, parestesie bilaterali o paresi, diminuzione della LOC ), seguita da un lancinante mal di testa. Le vertigini in genere durano tra i 5 minuti ed un’ora. In pratica, il tipico paziente è una donna di circa 35 anni di età, che gli attacchi di vertigini sono associate con mal di testa. La storia familiare è spesso positiva. La diagnosi differenziale è tra i TIA e disturbi vestibolari parossistici accompagnati da mal di testa. I pazienti di solito rispondono alla dieta, od ai farmaci.
Bisogna differenziare i TÍA dai disturbi vestibolari parossistici accompagnata da mal di testa. I pazienti di solito rispondono alla dieta, od ai farmaci.
I sintomi uditivi sono rari rispetto ai sintomi vestibolare (Battista, 2004), ma vi è comunque una buona prova che si possano verificare perdita ‘uditiva ed acufeni. Olsson (1991) in uno studio di 50 pazienti con emicrania basilare (che è rara) ha documentato un ipoacusia neurosensoriale fluttuante per le basse frequenze in oltre il 50% dei suoi pazienti, e circa nel 50% dei suoi pazienti ha notato un cambiamento della funzionalità uditiva immediatamente prima della loro emicrania. Virre e Baloh (1996) suggerisce che un’improvvisa perdita uditiva può anche essere causato dall’ emicrania. La perdita uditiva nell’emicrania raramente progredisce (Battista, 2004).
L’acufene è anche comune nell’emicrania (Kayan e Hood, 1984; Olsson, 1991). Poiché i requisiti formali per la malattia di Meniere (perdita di udito audiometricamente documentata (non fluttuazione), episodi di acufeni e / o senso di pienezza, vertigini episodiche) sono un sottoinsieme di sintomi documentati nello spettro dell’ emicrania basilare, la possibilità per la diagnosi, è ambigua (Harker, 1996) . Boismier e Disher riferito che il 6% dei 770 pazienti che hanno presentato vertigini si sono trovate in una situazione diagnostica ambigua tra Meniere ed Emicrania (2002). Quando il mal di testa non è di rilievo, come ad esempio le caratteristiche fluttuazione bilaterali dell’udito (secondo Harker (1996) i sintomi uditivi sono raramente unilaterali), la storia familiare di emicrania e le esacerbazioni perimenstruali sono utilizzati per decidere se la diagnosi più probabile è Meniere o emicrania
Vertigini parossistica benigna dell’infanzia
Si tratta di un disturbo di origine incerta, forse emicrania. Inizialmente (BPV) sono facilmente confusi con quelli di una vertigine parossistica posizionale benigna (BPPV), ma non è determinata dagli stessi meccanismi. Questo disturbo è costituito da periodi di vertigini e disequilibrio senza perdita di udito od acufeni (Basser, 1964). La maggior parte dei casi si verificano tra 1 e 4 anni di età, ma questa sindrome sembra indistinguibile dalla vertigine benigna ricorrente (BRV,) che negli adulti è attualmente attribuita a emicrania, o la cosiddetta “Meniere vestibolare”, che è anche attribuita all’emicrania. La diagnosi differenziale comprende la malattia di Meniere, l’epilessia vestibolare,la fistola perilinfatica, i tumori della fossa posteriore, e disturbi psicogeni.
Vomito ciclico
Questo è un disturbo molto inquietante in cui le persone sviluppano improvvisamente vomito ,in generale, mal di testa, senza sintomi uditivi. Di solito risponde ai farmaci per la prevenzione dell’emicrania.
Sindromi Familiari:
Ci è stato di recente un rapporto di un vestibopatia familiare, chiamata Vertigine familiare benigna ricorrente (BRV), composta da vertigine episodiche, con o senza emicrania. Presumibilmente ci sono due forme familiari e non familiari – fBRV e BRV. La forma non familiare è talvolta chiamata anche neurite vestibolare ricorrente nonché meniere vestibolare.
Gli esami vestibolari,in questa forma familiare, possono documentare una iporeflettività vestibolare bilaterale marcata. La sindrome familiare risponde all’acetazolamide (Baloh et al, 1994). Non è associata ad una mutazione sul gene del canale del calcio (Oh et al, 2001). Inoltre riferito da Baloh e soci, esiste una forma episodica con vertigini e tremore essenziale. Anche questa forma familiare risponde all’acetazolamide. (Baloh et al, 1996). L’emicrania Familiare emiplegica è stata associata a mutazioni nel gene canale del calcio (Ophoff et al, 1996).L’ atassia intermittente si può presentare anche allo stesso modo. Anche se non sono state identificate mutazioni nelle comuni forma di emicrania, alterazioni funzionale dei canali del calcio dovute a sottili cambiamenti come polimorfismi, potrebbe essere dovute a geni alterati
Anticorpi antifosfolipidi. Sebbene controverse, vi sono alcune relazioni che, le persone con grave emicrania ,abbiano più probabilità di avere anticorpi antifosfolipidi. Nell’esperienza di alcuni autori, questi pazienti possono presentare una perdita visiva monoculare transitoria, ed alcuni possono avere aborti o emicranie complicate. (Donders et al, 1998)
 Trattamento delle MAV.
Trattamento delle MAV.
A causa della possibilità di lesioni gravi associati con vertigini, la prevenzione è il trattamento consigliato per la maggior parte dei tipi di MAV. Eliminazione attiva e trattamento profilattico sono le modalità più frequentemente utilizzate. I pazienti debbono inizialmente astenersi dall’assumere alimenti come il cioccolato, formaggi, bevande alcoliche e preparati contenenti MSGGlutammato monosodico. Se non si hanno emicranie , dopo un mese, i pazienti possono prendere uno degli alimenti sopra riportati . topiramato, verapamil, una lunga durata d’azione dei beta-bloccanti come il propranololo( a lunga durata d’azione), o l’amitriptilina a seconda della dimensione della situazione. Verapamil e amitriptilina sono particolarmente utile a causa della loro proprietà anticolinergiche e possono contribuire al controllo delle vertigini indipendentemente dal fatto che essi siano utili per l’emicrania di per sé.
Emicrania e alimentazione
 Circa 1/3 di tutti i malati di emicrania stanno meglio evitando alcuni alimenti o farmaci. Il nell’elenco seguente vengono riportati i più comune alimenti responsabili di emicrania.
Circa 1/3 di tutti i malati di emicrania stanno meglio evitando alcuni alimenti o farmaci. Il nell’elenco seguente vengono riportati i più comune alimenti responsabili di emicrania.
Glutammato monosodico (MSG), anche classificati come:Autolyzed ,Lievito di estrazione, idrolizzato di proteine vegetali, naturali o aroma: Le principali fonti di MSG includere alcune zuppe, cibo cinese e “veloce” il cibo, salsa di soia, lievito, estratto di lievito, carne , sale e condimenti. Molte insalate contengono anche il MSG. Vi consigliamo di non frequente ristoranti che non sono in grado di eliminare dal loro cibo il MSG. Se si diventa rossi dopo aver mangiato qualche alimento,questo potrebbe avere del MSG. Il mal di testa insorto un’ora dopo aver mangiato è il lasso di tempo più frequente per il MSG..
Solfiti (metabisolfito di potassio). Usato come conservante nelle insalate, pesce, avocado . Si trova naturalmente nel vino e birra. Di solito causa asma, ma può anche causare mal di testa.
Alcol. Il vino rosso, birra, vino ecc sono i più probabile ,la vodka è la bevanda alcolica che ha la minore probabilità di causare un emicrania. Il mal di testa muscolotensivo può diminuire con l’ alcol, al contrario dell’emicrania, che è spesso peggiora con l’alcol.
Cioccolato. Inclusa la carruba. Il cioccolato può causare un effetto ritardato – la caffeina nel cioccolato impedisce una rapida cefalea.
Formaggi, soprattutto i formaggi stagionati o (Colby, Roquefort, Brie, Gruyère, Cheddar, Bleu formaggio, mozzarella, parmigiano, Boursalt, Romano). I formaggi freschi ed formaggio americano hanno meno probabilità di scatenare mal di testa. La pizza può essere un problema alimentare. Mal di testa di circa 1 o 2 ore dopo aver mangiato sono pattern comuni.
Caffeina. Questo argomento è complicato. Un eccessivo uso di caffeina può aumentare nel tempo il mal di testa. Alcune persone molto sensibili possono sviluppare una cefalea da un minimo di 30 mg, ma nella maggior parte delle persone che prende 500 mg di caffeina al giorno (5 tazzine di caffè),non si ha cefalea.
Contenuto di caffeina:
- tazza di caffè a 100 mg / tazza
- “decaffeinato” caffè di 4 mg / tazza
- Tè 40 mg / tazza
- Cioccolato a 10 mg / oz
 Nitrati – si trovano nella carne e in alcuni farmaci utilizzati per la pressione del sangue ed il dolore toracico. Esempi di prodotti alimentari sono pancetta,i salumi confezionati, salsicce, hot dog. Esempi di farmaci sono la nitroglicerina, Isordil.
Nitrati – si trovano nella carne e in alcuni farmaci utilizzati per la pressione del sangue ed il dolore toracico. Esempi di prodotti alimentari sono pancetta,i salumi confezionati, salsicce, hot dog. Esempi di farmaci sono la nitroglicerina, Isordil.
Vomito ciclico (VC)
Introduzione:
SINDROME DEL VOMITO CICLICO
FOGLIO INFORMATIVO
(Revisione 17 Nov 2012)
La Sindrome del Vomito Ciclico (SVC) è una malattia rara e inspiegata dei bambini e di alcuni adulti, che provoca una intensa sofferenza a coloro che ne sono colpiti e alle loro famiglie. La malattia è caratterizzata da episodi ricorrenti e prolungati di vomito, nausea e prostrazione intensi senza alcuna causa apparente. Gli episodi si risolvono spontaneamente e sono simili gli uni agli altri per sintomi e durata. Compaiono in modo spesso imprevedibile e di solito si concludono all’improvviso indipendentemente dal trattamento. Il bambino è sano e non ha alcun sintomo tra un
episodio e l’altro. Il Dr Samuel Gee di Londra descrisse per primo la SVC su una rivista medica nel 1882.I sintomi possono iniziare in qualunque periodo tra la prima infanzia e l’età adulta, ma più comunemente fra 3 e 7 anni. Il disturbo può persistere da alcuni mesi fino a vari decenni. Ogni attacco si presenta con vomiti ravvicinati che durano da poche ore fino a 10 giorni (più frequentemente 1-4 giorni). Gli attacchi possono ricorrere da diverse volte in un anno fino a diverse volte al mese.
Epidemiologia: CV non è frequente, ma non raro. Si verifica sia negli adulti e nei bambini (Aanpreung et al, 2002). Essa può verificarsi in ben 1,9% dei bambini in età scolare (Li et al, 2000). Le sue caratteristiche in adulti e bambini sono similari (Prakash, 2001). Maschi e femmine sono colpiti allo stesso modo, indipendentemente dalla situazione familiare o dalla collocazione geografica. C’è spesso una familiarità per emicrania e il bambino può soffrire di allergie, asma e/o mal d’auto o mal di mare, ritardo di sviluppo e/o disturbi del comportamento. La malattia spesso inizia a scomparire durante l’adolescenza o all’inizio dell’età adulta e occasionalmente può anche manifestarsi come mal di testa di tipo emicranico.
Quasi sempre gli episodi iniziano di notte o di mattina al risveglio. I sintomi comprendono ripetuti conati e vomiti, fino anche a 5-6 volte all’ora all’acme di un episodio. Questi sono accompagnati da nausea incessante, estrema letargia e un pallore “spettrale”. Quando non vomita il bambino di solito dorme profondamente. I pazienti riferiscono di essere come “posseduti” dall’episodio, di sentirsi soporosi, in stato di totale confusione e esaurimento totale senza alcun controllo sulle reazioni del proprio organismo. Questo stato è stato descritto come “coma cosciente”. C’è una forte resistenza a parlare e deglutire, ed entrambi gli atti aumentano la nausea e il vomito. E’ molto caratteristico lo sgocciolamento o l’accumulo di saliva in bocca. La sete è spesso molto intensa anche se bere provoca quasi immediatamente il vomito. I pazienti spiegano che è meglio vomitare acido gastrico diluito piuttosto che concentrato e che lo stimolo a vomitare precede quello di bere. Il vomito è striato di bile e spesso di sangue per l’irritazione dell’esofago. Possono esserci anche dolori addominali, mal di testa, capogiri, febbricola e/o diarrea. I sintomi di questo disturbo fanno paura sia al bambino che alla sua famiglia e possono anche mettere a rischio della vita per la
disidratazione e lo squilibrio elettrolitico.
All’inizio di un attacco, il bambino può rendersi conto di essere eccitato o di essere sotto l’effetto di uno stress,positivo o negativo (compleanno, vacanze, viaggi). Ipersensibilità ad alimenti, infezioni, raffreddori o influenze,anestetici, infortuni e dolore sono riportati come possibili fattori scatenanti. Altre volte gli attacchi sono casuali e imprevedibili e si verificano senza motivi apparenti.
La SVC è difficile da diagnosticare perché la si vede raramente nell’ambulatorio medico e perché il vomito può essere provocato da un gran numero di malattie diverse dalla (e più comuni della) SVC. Nono esistono ancora esami di laboratorio, esami radiologici o altre tecniche di indagine che si possono usare per diagnosticare questa malattia. La diagnosi si basa sulla attenta revisione della storia clinica, sull’esame fisico e sulle indagini volte a escludere altre malattie che possono provocare un vomito simile a quello che si vede nei bambini con SVC. “La SVC è più diffusa nel suo modo di presentarsi dell’emicrania dell’adulto e richiede più tempo per essere diagnosticata, ma è quasi altrettanto ben definita quando si accumulano le prove”2. Probabilmente la SVC è ampiamente sottostimata o mal diagnosticata. “Il risultato di questo mancato riconoscimento è che migliaia di bambini soffrono per una malattia terribilmente deprimente”3.
Il trattamento è generalmente di sostegno con molta enfasi sull’intervento precoce. E’ fondamentale creare un ambiente buio e tranquillo per favorire il sonno. Durante un attacco possono essere necessari l’ospedalizzazione e la somministrazione di liquidi per via endovenosa. A volte si riescono a trovare farmaci in grado di prevenire, stroncare o accorciare gli episodi. Bisogna riconoscere che, in casi appropriati, sono utili le tecniche di trattamento anti-stress.
Il trattamento a lungo termine “…è basato su un rapporto di comunicativa collaborazione tra medico, paziente e famiglia, attento alle tensioni provocate dalla malattia e ai sentimenti e alle situazioni che possono predisporre agli attacchi”4. E’ vitale per il benessere della famiglia poter contare su un coordinatore dell’assistenza che, indipendentemente dalla specializzazione, comprenda e sappia spiegare la natura della SVC e fornisca assistenza medica con disponibilità e consistenza. Occasionali incontri collegiali sull’assistenza servono moltissimo a tutti per
semplificare il trattamento. Il collegamento con la Cyclic Vomiting Syndrome Association, una rete di famiglie e operatori sanitari, può fare molto per guarire una famiglia che è stata dubbiosa e disperata per anni.Questo è un disturbo molto inquietante in cui le persone sviluppano improvvisamente vomito ciclico incontrollabile, di solito ogni due o tre mesi (Fleisher et al, 1993) ,in generale, mal di testa, senza sintomi uditivi .Il vomito può talvolta essere così grave da essere letale. La causa di questa sindrome non è del tutto certo, ma può essere l’emicrania. Il trattamento con farmaci di prevenzione dell’emicrania può essere utile così come con gli antiemetici generale.
Fisiopatologia / diagnosi differenziale:
- Emicrania
- motilità gastrointestinale anormale
- “ventricolo fessura” sindrome nei bambini deviati.
- ostruzione gastrointestinale
- malattia pancreatica
- disturbi metabolici, acidemia organica detta anche aciduria organica
- porfiria acuta intermittente
- alattia renale
- epilessia
- disturbi psichiatrici
La causa di questa sindrome è generalmente attribuita all’emicrania. Tuttavia ci sono molte altre teorie (Forbes et al, 1995). Si possono trovare anomalie della motilità gastrointestinale (bassa motilità) nei pazienti con questa sindrome, anche il vomito (Abell et al, 1988). Dopo aver mangiato si trova una motilità gastrica più elevata normale (Chong et al, 1999). Vomito ciclico può verificarsi anche nei bambini con idrocefalo, trattati con un sistema di shunt (Coker et al, 1987). Rapporti occasionali suggeriscono anomalie mitocondriali o una sindrome ipotalamica (simile a Klein Levin).
Approccio:
· Valutazione del tratto gastrointestinale superiore con riguardo all’esofago ,stomaco e duodeno (la prima parte dell’intestino piccolo).
· Risonanza magnetica del cervello (?)
· omande di medicina generale
Vomito ciclico è una diagnosi di esclusione. La maggior parte di questi pazienti inizialmente vede un gastroenterologo che esclude malattie come il reflusso, volvolo gastrico e malrotazione. In generale, in circa il 40% dei pazienti l’eziologia sottostante si trova (Li et al, 1998), e nella maggior parte dei bambini, l’emicrania è la causa presunta (Li et al, 1999)
Secondo Olson (2002), una gastroscopia del tratto e superiore dell’intestino tenue seguita da un trial di terapia profilattica antiemicranica è l’approccio più efficace nei bambini. Lo scopo del UGSBF è la diagnosi di volvolo (ostruzione gastrointestinale).
Trattamento: Può essere utile il trattamento con i farmaci utilizzati per prevenire l’emicrania, così come con gli antiemetici. Tipicamente i pazienti sono trattati con farmaci che riducono l’emicrania (come il Verapamil), con farmaci antiemetici (come Phenergan).
In particolare farmaci utili per l’emicrania sono:
- verapamil
- amitriptilina
- Cyproheptadine (usato nei bambini)
- Propranololo
- sumatriptan ed altri triptani
- topiramato (ma questo può causare alcuni disturbi di stomaco di per sé)
(Aanpreung ed al, 2003; Anderson ed al, 1997; Benson ed al, 1995; Forbes ed al, 1995)
Molti di questi farmaci riducono la motilità gastrointestinale, che sembrerebbe contraddire l’idea che questa condizione patologica sia dovuta ad una diminuzione della motilità. Il trattamento con triptani diversi sumatriptan sembra ragionevole.
Particolarmente utili sono gli antiemetici:
- Phenergan
- Benzodiazepine come diazepam
- Ondansetron e farmaci simili
- Domperidone (Motilium)
Un riesame generale di trattamento anti-emetico può essere trovato qui.
Non si è sempre avuto successo con tutti i farmaci che aumentano la motilità gastrointestinale (metoclopramide ad esempio), alcuni (Vanderhoof et al, 1993) sostengono l’utilità della eritromicina ; Van Calcar et al (2002) riportano che il trattamento con la L-Carnitina (50 mg / kg) è efficace. . Gli anticonvulsivanti non sono utili nella CV
Riferimenti:
1. Aanpreung , P. e C. Vajaradul (2002). “Sindrome del vomito ciclico nei bambini tailandesi.” J Med Assoc Thai . 85 Suppl 2 : S743-8.
2. Abell , TL, CH Kim, et al. (1988). “Nausea e vomito ciclico idiopatico – un disturbo della motilità gastrointestinale?” Mayo Clin Proc 63 (12): 1169-1175.
3. Andersen, JM, KS Sugerman , et al. (1997). “La terapia profilattica efficace per la sindrome del vomito ciclico nei bambini con amitriptilina o ciproeptadina . ” Pediatrics 100 ( 6): 977-81.
4. Benson, JM, SL Zorn, et al. (1995). ” Sumatriptan nel trattamento del vomito ciclico. ” Ann Pharmacother 29 ( 10): 997-9.
5. Boles, RG (2011). “Alto grado di efficacia nel trattamento della sindrome del vomito ciclico combinato con coenzima Q10, L-carnitina e amitriptilina, una serie di casi.” BMC Neurol 11: 102
6. Chong, SK (1999). ” Electrogastrography nella sindrome del vomito ciclico. ” Dig Dis Sci 44 ( 8 Suppl ): 64S-73S.
7. Coker, SB (1987). “Vomito ciclico e la sindrome ventricolo fessura”. Pediatr Neurol 3 (5): 297-9
8. Fleisher, DR e M. Matar (1993). “La sindrome del vomito ciclico: un rapporto di 71 casi e revisione della letteratura.” J PediatrGastroenterol Nutr 17 ( 4): 361-9.
9. Forbes, D. (1995). “Diagnosi differenziale di sindrome del vomito ciclico.” J Pediatr Gastroenterol Nutr 21 Suppl 1 : S11-4.
10. Kothare, SV (2005). “L’efficacia della flunarizina nella profilassi della sindrome del vomito ciclico e l’emicrania addominale”. Eur J Neurol Paediatr 9 (1): 23-26.
11. Forbes, D. e G. Withers (1995). “La terapia profilattica nelle sindrome del vomito ciclico.” J Pediatr Gastroenterol Nutr 21 Suppl 1 : S57-9.
12. Hikita, T., Kodama H., et al. (2011). “Sumatriptan come trattamento per la sindrome del vomito ciclico: una sperimentazione clinica.”Cefalea 31 (4): 504-507.
13. Li, BU e JP Balint (2000). “Sindrome vomito ciclico: evoluzione nella nostra comprensione di una malattia del cervello-intestino.” AdvPediatr 47 : 117-60.
14. Li, BU, RD Murray, et al. (1998). “L’eterogeneità delle diagnosi presentano come vomito ciclico.” Pediatrics 102 ( 3 Pt 1): 583-7.
15. Li, BU, RD Murray, et al. (1999). “E ‘sindrome del vomito ciclico legato all’emicrania?” J Pediatr 134 ( 5): 567-72.
16. Olson, AD e BU Li (2002). “La valutazione diagnostica di bambini con vomito ciclico: una valutazione di costo-efficacia.” J Pediatr 141 (5): 724-8.
17. Prakash , C., A. Staiano , et al. (2001). “Similitudini sindrome del vomito ciclico tra i gruppi di età”. Am J Gastroenterol 96 ( 3): 684-8.
18. Van Calcar , SC, CO Harding, et al. (2002). “L- carnitina somministrazione riduce il numero di episodi di sindrome del vomito ciclico. “Clin Pediatr ( Phila ) 41 (3): 171-4.
19. Vanderhoof , JA, R. Young, et al. (1993). “Il trattamento del vomito ciclico nell’infanzia con eritromicina.” J Pediatr Gastroenterol Nutr 17 (4): 387-91.
Emicrania emiplegica familiare (FHM).
Questo disturbo è una condizione autosomica dominante caratterizzata da emicrania, emiparesi, ed in alcune famiglie, progressiva atrofia cerebellare. FHM1 è associato con una mutazione in α-1 una sub unità del gene per i canali del calcio. Sono state identificate quattro mutazioni diverse. Mutazioni in questo subunità sono stati individuati in una delle atassie episodiche, e in una delle atrofie spino cerebellare (SCA-6). FHM2 è associata ad un mutazione nel gene ATPasi. E ‘stato recentemente suggerito che entrambe queste mutazioni rendono il cervello più sensibile al rilascio di glutammato (Moskowitz et al, 2004).
FHM1 e FHM2 sono caratterizzati da una maggiore sensibilità e sostengono attacchi subiti di aure visive, somatosensoriali ed afasiche, nonché una debolezza motoria prolungata o paralisi. Fotofobia, fonofobia, nausea e vomito sono anche sintomi comuni. Una debolezza motoria è rara nel l’ emicrania classica (emicrania con aura).
Atassia familiare episodica
Ci sono due varianti comuni della sindrome di atassia episodica, chiamato EA1 e EA2, nonché una serie di altre condizioni varie che hanno come una caratteristica comune l’atassia episodica. Molte di queste sindromi hanno anche altri sintomi neurologici associati, quali disordini del movimento, problemi muscolari, mal di testa. Maggiori informazioni su atassia ereditaria si trova qui.
Nel 1946, la Parker ha descritto una atassia familiare caratterizzato da attacchi di atassia cerebellare generalizzata a partire dal 3° e 4° decennio. Crisi Vertiginose non poco frequenti e sia il tronco che le estremità sono atassiche. Si possono verificare Diplopia e disartria. è Si è riscontrato che l’utilizzo dell’Acetazolamide può evitare l’atassia episodica di Griggs e che in una famiglia, e successivamente si è trovato che questo farmaco è utile anche stato in entrambe le varianti (vedi oltre a questo link)
In una seconda descrizione, Farmer e Mustian (1963) hanno descritto una famiglia con vertigini ricorrenti /e disturbi dell’equilibrio nella 2a-4a decade, seguita da una atassia lentamente progressiva del tronco. Questa sindrome vestibulocerebellare è ereditaria familiare . E ‘caratterizzata da atassia episodica (ovviamente), nistagmo di rimbalzo, dismetria ,saccadici, pursuit alterato e nistagmo otticocinetico, con risposte normali del semicircolare. Circa il 50% dei pazienti riferisce sintomi dell’emicrania. In questi pazienti si può osservare una piccola alterazione relativa alle risposte o otolitiche, si può osservare una lieve asimmetria del nistagmo verticale (Furman et al, 1997). Questo disturbo è legato al cromosoma 19p. Il gene anomalo codifica una subunità del canale del calcio e questi pazienti hanno una diminuzione della loro densità dei canali del calcio. Una mutazione di questo gene è associata anche con emicrania emiplegica familiare, così come in SCA-6 (vedi in seguito), ma non è coinvolto nella variante familiare della vertigine benigna ricorrente. Questa sindrome atassia episodica risponde all’ acetazolamide, come la prima variante. Un’altra famiglia con una mutazione nel gene del canale del calcio 19p con atassia progressiva è stata descritta da Yue et al (1997).
Brandt e Strupp (1997) discutere di una nomenclatura di EA e EA-1-2. EA-1 è senza vertigini, mentre EA-2 ha le vertigini. EA-1 è dovuta a mutazioni in un gene KCNA1 canale del potassio sul 12p13. EA1 può iniziare nella prima infanzia, con gli attacchi di atassia minuti e duratura con myokymia Interictal miochimia interictale .
EA-2 è causata da mutazioni di un gene del canale del calcio CACNL1A4 su 19p, che è altamente espressa nel cervelletto. Link EA2 può essere particolarmente importante ,a causa di esso per l’emicrania vertigini associate (vedere in seguito), che è comune e può avere una sintomatologia che si sovrappongono. Secondo Baloh e altri (1997), EA2 è caratterizzata da una progressiva atassia con nistagmo di rimbalzo intercritico evocato dallo sguardo, così come è presente un nistagmo downbeating. Sono stati identificati in EA2 almeno 21 diverse mutazioni CACNA1A. (Subramony et al, 2003). Alcune varianti hanno anomala fissazione oculare e sensibilità al calore, simile a quello della sclerosi multipla. Altre cause possono includere l’etanolo, la caffeina o movimenti bruschi. Nell’insieme, questi disturbi ricordano il fenotipo dell’ emicrania associata a vertigini, e forse vi è una sovrapposizione tra queste due condizioni. Baloh ha anche segnalato 4 casi di EA2, con emicrania classica, legata alla cromosoma 19P (Baloh et al, 1997). L’ Emicrania emiplegica familiare è stata anche associata a mutazioni nel gene del canale del calcio (Ophoff et al, 1996). Strupp et al (2004) hanno recentemente riferito che EA2 possono essere trattate con il blocco dei canali del potassio aminopiridina 4-(4-AP)
Ancora un’altra sindrome connessa è causata da una mutazione nel CACNA1A. Essa è caratterizzata da atassia episodica e da debolezza o da emiplegia. (Jen et al, 1999) Alcune tribù hanno miotonia in aggiunta (Zasorin et al, 1983). Un altro calcio è la canalopatia ipocalcemica con paralisi periodica, che è codificata da mutazioni nel CACNA1S. Nei pazienti con canalopatie di calcio, tra cui SCA-6 e EA2, sono carenti le risposte oculari agli imput otolitici( input Otolith). Questi disturbi , si possono presentare anche con sintomi di posizione molto somiglianti a una condizione comune dell’ orecchio – vertigine parossistica posizionale benigna (VPPB) (Jen et al, 1998).
Un’altra variante, che si trova in gran parte in North Carolina è ” l’atassia periodico vestibolocerebellare”, uno atassia autosomica dominante con smooth pursuit alterato. Questo disturbo è geneticamente distinto dalla SCA 1,2,3,4,5 così come l’atassia episodica con mioclono intercritico ( epilessia benigna neonatale) (12p), nistagmo (19p), reattiva all’ acetazolamide (19p), e DRPLA (12p), secondo Damji et al ( 1996). L’acronimo “EA3” è stato suggerito per questa sindrome (Steckley et al, 2001). Questa sindrome non risponde alla acetazolamide, non ha mioclono intercritico ( epilessia benigna neonatale), e anche i movimenti oculari sono anomali.
Una quarta variante distinta da EA1 e EA2 è stato proposto da EA4. Questo disturbo comprende episodica atassia vestibolare, vertigini, tinnito, e mioclono intercritico ( epilessia benigna neonatale) battuto tutto volume non vuole. Così questa malattia ha sintomi molto simili alla malattia di Meniere. E ‘anche reattiva all’ acetazolamide (Steckley et al, 2001). E ‘stato descritto in un grande gruppo di affini canadese del patrimonio mennonita. Dodici dei 26 individui avevano movimenti torsionali dell’occhio anormali. myokymia.
Le atassie episodiche sono a volte chiamati ” Atassia francese canadese episodica”. Questo non è il nome migliore – in quanto non si trova esclusivamente nei franco-canadesi ,ma è utile per i clinici nel Nord America, come ricorda uno dei grandi tribù che sono state studiate in Quebec con questa condizione. Perché i canadesi francesi sono un piccolo gruppo etnico, con matrimoni interraziali , hanno una maggiore prevalenza di alcune malattie genetiche. Un medico canadese, il dottor Adrian Barbeau, condurre uno sforzo immenso riguardanti un’altra atassia autosomica – Friedreichs atassia , e aveva anche alcuni commenti a proposito delle atassie episodiche. (Es Barbeau e Roy, 1984).
Sei tribù altri, che rappresentano tre sindromi distinte, sono state descritte da Gancher e Nutt (1986). In un gruppo o familiare era presente anche una coreoatetosi parossistica.
Baloh riporta diverse varianti di emicrania e vertigini episodiche. Ci è stato di recente un rapporto di un vestibolopatia familiare composta da vertigini e mal di testa( emicranica )episodica. Gli esami vestibolari documentano una marcata iporeflettività vestibolare bilaterale. Questa sindrome risponde all’ acetazolamide (Baloh et al, 1994). Baloh e collaboratori riferiscono inoltre che, esiste una forma in cui sono associate vertigini episodiche e tremore essenziale. Questo modulo è anche sensibile all’ acetazolamide. (Baloh ed al, 1996). BALOH ha anche segnalato 4 casi di EA2, con l’emicrania classica, legata al cromosoma 19p (Baloh et al, 1997). Emicrania emiplegica familiare è stato anche associata a mutazioni nel gene del canale del calcio (Ophoff et al, 1996).
Yue ed al hanno ipotizzato che il meccanismo di azione dell’ acetazolamide effetto è quello di diminuire il pH, che inibisce il passaggio di ioni calcio attraverso i canali aperti.L’ Acetazolamide potrebbe stabilizzare i canali che non riescono a inattivare correttamente. L’ Acetazolamide potrebbe non funzionare in tutti i casi, se la mutazione altera i pori distorta della regione del canale, alterando l’effetto stabilizzante degli ioni H + (Yue et al, 1997).
emicrania emiplegica familiare, è simile, ma aggiunge un mal di testa e emiplegia per la vista. Ancora una volta è di tipo dominante ereditario , l’esordio è nell’infanzia o nell’adolescenza. L’Emiplegia è in genere transitoria ,ma non necessariamente. Possono essere presenti nistagmo, atassia ed atrofia cerebellare . L’eziologia è dovuto ad un deterioramento del canale P / Q-calcio .
COSA SI PUÒ FARE PER AIUTARE CHI HA UNA SINDROME ATASSIA EPISODICA?
- Volontariato o comunque sostenere gli sforzi per fare ricerca o diffondere le informazioni riguardanti le proprie condizioni
- Consentire che il proprio cervello sia sottoposto ad autopsia in caso di morte.
- Essere visitato annualmente da uno neurologo annualmente per documentare il decorso clinico. Tenere una contabilità accurata del paziente sulla sua genealogia.
REFERENCES
- Baloh RW, Winder A. Acetazolamide-responsive vestibulocerebellar syndrome: clinical and oculographic features. Neurology 1991:41:429-433
- Baloh RW, Jacobson KJ, Fife T. Familial vestibulopathy: a new dominantly inherited syndrome. Neurology 1994:40:20-25
- Baloh RW, Foster CA, Yue Q, Nelson SF. Familial migraine with vertigo and essential tremor. Neurology 1996, 46 (2), 458-60
- Baloh RW, Yue Q, Furman JM, Nelson SF. Familial episodic ataxias: clinical heterogeneity in four families linked to chromosome 19p.
- Barbeau, A., M. Roy, et al. (1984). “Recessive ataxia in Acadians and” Cajuns “.” Can J Neurol Sci 11 (Suppl 4): 526-533.
- Brandt T, Strupp M. Episodic ataxia type 1 and 2 (familial periodic ataxia / vertigo). Audiol Neurootol 2 (6) :363-83, 1997
- Damji KF and others. Periodic vestibulocerebellar ataxia … [Review], Arch Neurol 53 (4) 338-44, 1996
- Farmer TW, Mustian VM. Vestibulocerebellar ataxia. Arch Neurol 1963:8:471-80
- Furman JM. Otolith-ocular responses in familial episodic ataxia linked to chromosome 19p. Ann Neurol 1997:42:189-193
- Jen J and others. A novel nonsense mutation in CACNA1A causes episodic ataxia and hemiplegia. Neurology 1999 53:34-37
- Ophoff RA and others. Familial hemiplegic migraine and episodic ataxia type-2 are caused by mutations in the Ca2 + channel gene CACNL1A4. Cell 1996, 87, 543-552
- Parker HL. Periodic ataxia. Mayo Clin Proc 1946:38:642-645
- Steckley JL and others. An autosomal dominant disorder with episodic ataxia, vertigo and tinnitus. Neurology 2001:57:1499-1502
- Subramony SH and others. Novel CACNA1A mutation causes febrile episodic ataxia with interictal cerebellar deficits. Ann Neurol 2003:54: 725-31
- Strupp M and others. Treatment of episodic ataxia type 2 with the potassium channel blocker 4-aminopyridine. Neurology 2004, 6: 1623-1625
- Yue Q, Jen JC, Nelson SF, Baloh RW. Progressive ataxia two to a missense mutation in a calcium channel gene. Am J. Hum. January 61 (5) :1078-87, 1997
- Zasorin NL, Baloh RW, Myers LB. Acetazolamide-responsive episodic ataxia syndrome. Neurology 33 (9) :12-4, Sep 1983.
LINKS:
- Online Mendelian Inheritance in Man (OMIM) Links
- Friedreich’s ataxia: http://www3.ncbi.nlm.nih.gov/htbin-post/Omim/dispmim?229300
- Spinocerebellar degeneration (SCA6): http://www3.ncbi.nlm.nih.gov/htbin-post/Omim/dispmim?601011
- Ataxia Society www.ataxia.org
References:
- Baloh RW, Jacobson KJ, Fife T. Familial vestibulopathy: a new dominantly inherited syndrome. Neurology 1994:40:20-25
- Baloh RW, Foster CA, Yue Q, Nelson SF. Familial migraine with vertigo and essential tremor. Neurology 1996l46(2), 458-60
- Basser LS. Benign paroxysmal vertigo of childhood: a variety of vestibular neuronitis. Brain 87:141-152, 1964
- Barabas G, Matthews WS, Ferrari M. childhood migraine and motion sickness. Pediatrics 72:188-190, 1983
- Battista R. Audiometric findings of patients with migraine-associated dizziness. Otol and Neurol 25:987-992, 2004
- Bickerstaff ER. Basilar artery migraine. Lancet 1:15, 1961
- Bille BS. Migraine in school children. Acta padeiatr Scan 51:1, 1962
- Bikhazi P, Jackson C, Ruckenstein MJ. Efficacy of antimigrainous therapy in the treatment of migraine-associated dizziness. Am J Otol 18:350354,1997
- Boismier TE, Disher MJ. Spontaneous vertigo and headache: endolymphatic hydrops or migraine ? ENT Vol 80, #12, 881-885, 2002
- Cass, SP, Furman JM, Ankerstjerne, JK. Migraine-related vestibulopathy. Ann Otol Rhinol Laryngol 106: 182-89, 1997
- Cutrer FM, Baloh RW. Migraine associated Dizziness. Headache 32:300-304, 1992
- Donders RCJM and others. Transient monocular blindness and antiphospholipid antibodies in systemic lupus erythematosis. Neurology 1998:51:535-540
- Eadie MJ. Some aspects of episodic giddiness. Med J. Australia 2:453, 1960
- Hamed SA, Youssef AH, Elattar AM. Assessment of cochlear and auditory pathways in patients with migraine. Am J Otolaryngol. 2011 Nov 29. [Epub ahead of print]
- Harker LA. Migraine-associated Vertigo in Disorders of the Vestibular System (ed. Baloh, Halmagyi, 1996) Oxford.
- Gupta VK. Migraine associated hypotension and autonomic ganglionitis. Letter in Neurology, 1997, 49, 1186
- Ishiyama A, Jacobson KM, Baloh RW. Migraine and benign positional vertigo. Ann Otol Rhinol Laryngol. 2000;109:377-380
- Johnson GD. Medical management of migraine-related dizziness and vertigo. Laryngoscope, 108 (Suppl 85):1-28, 1998
- Kayan A, Hood JD. Neuro-otological manifestations of migraine. Brain 107:1123, 1984
- Kuritzky A, Toglias UJ, Thomas D. Vestibular function in Migraine. Headache 21:110-112, 1981
- Kuritsky A, Ziegler D, Hassanein R. Vertigo, motion sickness and migraine. Headache 21, 227-231, 1981
- Lee H et al. Migraine and isolated recurrent vertigo of unknown cause. Neurol Res 2002; 24: 663-665
- Leliever WC, Barber HO. Recurrent vestibulopathy. Laryngoscope 1981:91:1-6
- Lipton RB and others. Migraine in the United States. Epidemiology and patterns of health care use. Neurology 2002:58:885-894
- Manback A, Buse DC, Serrano D, Turkel CC, Lipton RB. Rates, predictors and consequences of remission from chronic migraine to episodic migraine. Neurology 2011;76:711-718
- Neuhauser, H. K., A. Radtke, M. von Brevern, et al. (2006). “Migrainous vertigo: prevalence and impact on quality of life.” Neurology67(6): 1028-33.
- Oh Ak and others. Familial recurrent vertigo. Am J. Medical Genetics 100:287-291, 2001
- Olsson JE. Neurotologic findings in basilar migraine. Laryngoscope 101:1-41, 1991
- Ophoff RA and others. Familial hemiplegic migraine and episodic ataxia type-2 are caused by mutations in the Ca2+ channel gene CACNL1A4. Cell 1996;87;543-552
- Polensek, S. H. and R. J. Tusa (2010). “Nystagmus during attacks of vestibular migraine: an aid in diagnosis.” Audiol Neurootol 15(4): 241-246.
- Radke A, Lempert T, Gresty MA and others. Migraine and Meniere’s disease: Is there a link ? Neurology 59, 11, 1700-1704, 2002
- Rassekh CH, Harker LA. The prevalence of migraine in Meniere’s disease. Laryngoscope 102:135-8, 1992
- Reploeg MD, Goebel JA. Migraine-associated dizziness: Patient characteristics and management options. Otol Neurotol 23:364-371, 2002
- Russell MB, Olesen J. A nosographic analysis of the migraine aura in a general population. Brain 199:119 355-361 (about 15-20% of migraines are with aura
- Savundra PA, Carroll JD, Davies RA, Luxon LM. Migraine-associated vertigo. Cephalgia 17(4) 505-510, 1997
- Schreiber CP and others. Prevalence of migraine in patients with a history of self-reported or physician diagnosed “Sinus” headache. Arch Int Med. 2004: 164: 1769-1772
- Selby G, Lance JW. Observations on 500 cases of migraine and allied vascular disorders. J. Neurol Neurosurg Psych 23:23, 1960
- Slater R. Benign recurrent vertigo. J Neurol Neurosurg Psych 42:363, 1979
- Stewart WF, Shechter A, Rasmussen BK. Migraine prevalence. A review of population based studies. Neurology 44 (suppl 4) S17-S23, 1994
- Tusa RJ. Diagnosis and Management of Neuro-otologic disorders due to migraine., ICS Medical Report, July 1999
- Uneri A (2004). Migraine and benign paroxysmal positional vertigo: An outcome study of 476 patients. ENT journal Dec 2004, 83, 12, 814-815.
- Virre ES, Baloh RW. Migraine as a cause of sudden hearing loss. Headache. 36(1):24-8, 1996
- Waterston J. Chronic migrainous vertigo. J. Clin Neurosci (2004) 11(4) 384-388
- Wladislavosky-Waserman P, Facer G, et al. Meniere’s disease: a 30-year epidemiologic and clinical study in Rochester, MN, 1951-1980. Laryngoscope 94:1098-1102, 1996
Adapted from lecture handout given for the seminar “Recent advances in the treatment of Dizziness”, American Academy of Neurology, 1997 and “Migraine Vs Meniere’s”, at the American Academy of Otolaryngology meeting, 1999-2001.
Tumore Fossa Cranica Posteriore Mascherata da Emicrania Associata a Vertigine .
Timothy C. Hain, MD ![]() Ultima modifica della pagina: 16 novembre 2009
Ultima modifica della pagina: 16 novembre 2009
Caso:
Una donna di 40 di withdizziness presentato, squilibrio e mal di testa. Ci sono stati 5 anni di sintomi, provocati da una combinazione di stress e il tempo del mese. Prima che i sintomi, è diventata arrossì, stanchi e hanno un mal di testa.C’è stata una storia di emicrania circa dall’età di 10.
All’esame:
L’esame generale era normale. Sotto il video Frenzel occhiali c’era un upbeating nistagmo minore sulla testa a destra, ma niente sulla testa a sinistra. L’iperventilazione provocato una debole nistagmo sinistro pestaggio. Test di Valsalva era normale.
Analisi:
Questo paziente ha i classici segni e sintomi di emicrania, nonché i risultati fisici di lieve VPPB. Tuttavia, in aggiunta alle cure al fine di emicrania, è stata mandata per una risonanza magnetica del cervello.
MRI
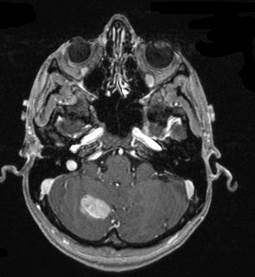 | 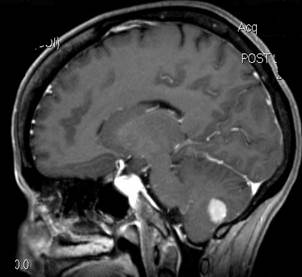 |
La sua risonanza magnetica ha mostrato un tumore del cervelletto. Una biopsia sterotaxic suggerito che questo è un neurocitoma cerebellare. Questo è un tumore raro, che si verifica soprattutto in altre località vicine ai ventricoli laterali.più su neurocitoma può essere trovato qui .
Commento:
In questo paziente, non ha avuto la risonanza magnetica stato fatto, sembra probabile che si sarebbe deteriorata neurologicamente e fatto di peggio. Così vi è il rischio di perdere la diagnosi di un problema più grave in emicrania. Questo esempio induce naturalmente a chiedersi se le persone che fanno questa diagnosi agire senza controllo medico, possono avere bisogno di assicurazione più completa malcostume di quelli che non lo sono.
Nistagmo provocato dallo scuotimento della testa
Timothy C. Hain, MD Marcello Cherchi, MD, Ph.D.
Ultima modifica della pagina: 29 Gen 2012
 | 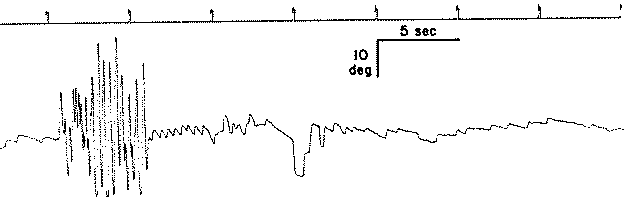 |
| Metodo di indurre HSN (vedi anche il testo) | Head-Shaking nistagmo – traccia la posizione. La testa è scossa come descritto nel testo, dopo di che si ha un nistagmo , tipicamente della durata di circa 15 secondi, con una velocità di picco di circa 15 gradi / sec. (Wei et al, 1989) |
Il nistagmo da scuotimento della testa (HSN Head-Shaking Nystagmus) è un nistagmo a scosse che può comparire dopo una prolungata un’oscillazione sinusoidale della testa. Non è un dato nuovo – è stato descritto nel 1907 da Robert Bárány (1907). Moritz l’ha definito “kopfschutteinnystagmus” (1951). Studi successivi (Borries 1923; Klestadt 1936 Vogel 1929) descrivono diverse tecniche per evocare il nistagmo e le ipotesi avanzate per quanto riguarda la sua fisiopatologia (Fetter et al 1990. Hain e Spindler 1993; Halmagyi e Curthoys 1988; Katsarkas et al 2000;. Minagar et al 2001;. Perez et al 2004).
Il metodo più comune per evocarlo è il seguente :
Il paziente viene posizionato in posizione verticale e dotato di strumenti che rimuovono la fissazione viene che permettono di osservare i movimenti oculari orizzontali e verticali . La tecnica migliore viene è quella di utilizzare occhiali video di Frenzel (vedi figura sopra). Il test non può essere eseguito senza utilizzare un metodo che elimini la fissazione.
I movimenti oculari sono stati osservati al buio per 10 secondi per ottenere una registrazione di base. Successivamente, l’esaminatore afferra la testa del paziente e lo muove energicamente avanti e indietro (intorno all’asse verticale), cercando di utilizzare una frequenza di circa 2 Hz ed uno spostamento della testa di circa 30 gradi per ogni lato. Idealmente, la testa dovrebbe essere lanciato di circa 20 gradi verso il basso rispetto alla verticale in modo che l’asse di rotazione sia vicino ad essere parallelo agli assi dei canali laterali, ma praticamente i risultati del test non sono sensibili a questa procedura. La testa viene così stimolata per 20 cicli e poi bruscamente interrotta.
Nei soggetti normali o persone con perdita vestibolare simmetrica (come la perdita vestibolare bilaterale), non è prevista la presenza di nistagmo. Nei pazienti con uno squilibrio dinamico tra le 2 orecchie (come ad esempio si verifica nella neurite vestibolare unilaterale o nel neuroma dell’acustico), spesso si riscontra un nistagmo (che di solito batte verso l’orecchio “migliore” (Hain et al 1987;.. Katsarkas et al 2000) ) che poi si esaurisce in circa 30 secondi. Questo fenomeno viene indicato come prima fase del nistagmo, perché in alcuni casi segue una seconda fase di nistagmo che è più debole, ma che si esaurisce più lentamente, ed è diretto verso l’orecchio “malato”. Il valore principale nel vedere una fase secondaria è che si può chiaramente identificare la fase primaria (talvolta il nistagmo primario è molto breve). Raramente, lo scuotimento orizzontale della testa produce un nistagmo non orizzontale, come ad esempio il nistagmo verticale (Wu et al. 2005) e/o il nistagmo torsionale (Califano et al. 2001).Questo viene definito come un nistagmo “pervertito” da agitazione della testa.
Metodi dettagliati di suscitare testa-scuotimento nistagmo
Ci sono tre varianti principali: scuotimento orizzontale della testa – – rotazione della testa sul piano orizzontale, scuotimento -verticale della testa – rotazione sul piano verticale e scuotimento circolare della testa – rotazione della testa in modo che il naso fuori traccia un cerchio nel piano coronale. La durata abituale è di 20 cicli, con l’obiettivo di un movimento orizzontale o verticale di circa 30-45 gradi, e una frequenza di circa un ciclo / sec. Alcuni studi hanno anche esplorato lo scuotimento della testa con il corpo in altre posizioni rispetto alla verticale (Kamei et al 1997;. Palla et al 2005.). Usare lo scuotimento della testa con questi differenti assi di rotazione non ha una indicazione clinica ben consolidata.
HSN orizzontale
Lo scuotimento orizzontale della testa è generalmente eseguito dall’esaminatore che muove la testa del paziente in avanti e indietro di circa una frequenza di 2 Hz, per 20 cicli. La solita escursione è +/ -30° gradi, come indice di tolleranza. Il nistagmo orizzontale da scuotimento della testa (HSN )si incontra spesso nei pazienti con lesioni vestibolari unilaterali (ad esempio Hain et al, 1987). HSN non è molto specifico o sensibili alla stimolazione calorica (Wei et al, 1989).
HSN verticale
Lo scuotimento verticale della testa è effettuato analogamente sul piano verticale. . Il nistagmo verticale da scuotimento della testa (HSN verticale) è meno utile di quello orizzontale. La sua utilità principale è quando uno scuotimento verticale della testa evoca un nistagmo orizzontale o torsionale segue, che riflettono sia un nistagmo “latente”, o di un “cross-coupling central” (Hain et al, 1993).
Nistagmo Circolare da scuotimento della testa.
Lo scuotimento Circolare della Testa, è stato descritto per la prima volta in un capitolo di un libro da Hain e Spindler (1993), viene eseguito, spostando la testa, in modo che il naso segua il contorno di un cerchio, di fronte alla testa del paziente. Se questo è fatto abbastanza velocemente per 10 cicli , allo stop si ha un nistagmo rotatorio molto vivace che può essere visto con gli occhiali di Frenzel o con qualsiasi altra tecnica utilizzata per osservare gli occhi. Il HSN Circolare è soprattutto un movimento oculare torsionale, che si trova comunemente nei soggetti normali e riflette un nistagmo post-rotatorio (Hain et al, 1993; Haslwanter e Minor, 1999).
A differenza del HSN orizzontale e verticale discusso sopra, questo cosiddetto “HSN circolare” si verifica in maniera abbastanza riproducibile negli individui normali. Si può dimostrare (con qualche sforzo) che il nistagmo circolare-HSN è una conseguenza della geometria. In questo tipo di movimento, la testa sta in-effetto ruotando attorno all’asse anteriore-posteriore della testa (senza essere deviate via). Quando la testa-si ferma , quello che ne segue è semplicemente un nistagmo post-rotatorio .L a perdita del nistagmo circolare HSN è probabilmente anormale ed è previsto nei pazienti con perdita vestibolare bilaterale.
 | |
| Metodo di Shaking circolare della testa | Registrazione del nistagmo da scuotimento circolare della testa |
Patterns del HSN
Il nistagmo da scuotimento della testa nei piani orizzontale e verticale è anormale. Un sistema vestibolare ben regolato non produce nistagmo scuotendo la testa, almeno non più di un secondo o giù di lì, perché riflette una uscita unidirezionale per un ingresso sinusoidale. Questo è anormale e significa sia che il sistema vestibolare oculo- motorio sta rettificando l’ingresso (clipping esso in una direzione), o che il sistema viene perturbato dall’ingresso. Ci si aspetterebbe un HSN che batta in direzione inversa al lato “malato” . Si potrebbe anche aspettare un ny HSN che sarà seguita da una fase secondaria o da una “inversione”, causato dall’ adattamento del sistema vestibolare. Effettivamente spesso si verifica questo caso.
Purtroppo, il ny HSN non è affidabile al 100%, non essendo né sempre opportunamente diretto né presente. I dettagli di questo sono stati esaminati da Hain / Spindler (1993). Recenti lavori hanno suggerito che il ny HSN ha una sensibilità sufficiente per essere utile come test clinico (Humphriss et al, 2003).
Meccanismo del ny HSN
Il ny HSN è disordinato! Diverse classi di meccanismi fisiopatologici sono stati proposti come eziologie di HSN. Questi sono discussi in dettaglio da Hain e Spindler (Hain e Spindler 1993), che fanno notare che probabilmente è coinvolto più di un meccanismo dal ny HSN che può avere eziologia centrale o periferico. Possibili meccanismi sono elencati nella seguente tabella.
Tabella 1: meccanismi ipotizzati alla base testa-scuotimento nistagmo
- Asimmetria del tono
- “Nistagmo latente” (modello di seguito)
- Asimmetria del guadagno
- Asimmetrie neurologiche o lesioni delle radici nella zona d’ingresso (modello sotto)
- Perdita asimmetrica delle cellule ciliate
- Guadagno centrale asimmetrico
- input cervicali afferenti asimmetrici
- Asimmetria temporale
- Asimmetria della velocità di stoccaggio
- Asimmetria della viscosità dell’ endolinfa
- Asimmetria dell’adattamento centrale
- Cause meccaniche
- A. tecnica non corretta di scuotimento della testa
La prima classe di meccanismi fisiopatologici ipotizzati implica l’esistenza di un tono di asimmetria che predispone ad un nistagmo che di solito è assente a causa di meccanismi di compensazione, ma che si manifesta quando sono interrotti i meccanismi di compensazione (ad esempio, da scuotere la testa).
Nella vecchia letteratura tedesca, questo è stato chiamato “nistagmo latente”. Si noti che il termine “nistagmo latente” è anche più comunemente usato per indicare una variante di nistagmo congenito . Da una prospettiva di analisi dei sistemi, ciò deriva anche da non linearità, ma non deve necessariamente la scala con la dimensione dell’input
La seconda classe di meccanismi coinvolge asimmetrie nelle guadagno vestibolare causa di una varietà di fattori, come lesioni al nervo vestibolare o zona ingresso radice, perdita di cellule cigliate vestibolari, asimmetrica input afferente cervicale, o asimmetrica guadagno centrale.
Asimmetria in ingresso vestibolare periferica porta al nistagmo in virtù della seconda legge di Ewald, che nelle sue specifiche forma afferma che il flusso ampullipeto endolinfatico nel canale orizzontale provoca una reazione maggiore di flusso ampullifugo endolinfatico (Baloh e Honrubia 2001; Ewald 1892), e che nella sua forma Stati generali che l’eccitazione è uno stimolo relativamente migliore di quello vestibolare è l’inibizione (Leigh e Zee 2006). La seconda legge di Ewald è pensato per essere a causa della incapacità di stimoli inibitori di diminuire nervo vestibolare cottura tassi minore di zero (Baloh et al 1977. Hain e Spindler 1993).
Ingresso o modulazione asimmetrica del collo è una fonte molto ragionevole di HSN che finora, è andato inesplorato.
La terza classe di meccanismi coinvolge asimmetrie temporali.
Hain e Spindler (1993) concettualizza questa classe di meccanismi come derivanti da errori nella testa movimento stoccaggio risposta centrale. Meccanismi di stoccaggio, a volte chiamati “integratori che perde,” sono comunemente riscontrati nei circuiti del sistema nervoso centrale, in quanto forniscono filtraggio passa-basso e medio. Dal momento che le risposte sono memorizzati in tre luoghi del sistema vestibolare (i canali semicircolari, il meccanismo di stoccaggio di velocità centrale, e circuiti di adattamento), ci sono anche tre corrispondenti potenziali fonti di asimmetria nella tempistica. Prima, stoccaggio risposta asimmetria nei canali semicircolari potrebbe derivare, per esempio, dalla viscosità endolymph asimmetrica tra le orecchie, portando ad un disallineamento temporale e filtrando attraverso le due orecchie. Secondo, ci può essere asimmetria nel meccanismo di stoccaggio velocità centrale. Il meccanismo di stoccaggio velocità centrale prolunga il segnale vestibolare prima (Leigh e Zee 2006); suo substrato neuroanatomico si crede di essere il mediale nuclei vestibolari di Schwalbe e le loro connessioni (Baloh e Honrubia 2001; Leigh e Zee 2006). In terzo luogo, non ci può essere asimmetria nei cambiamenti compensatori coinvolti nella centrale e / o adattamento periferica (Leigh e Zee 2006).
La quarta classe di meccanismi coinvolge semplici cause meccaniche, come tecnica impropria di elicitare la HSN.
Quando il movimento della testa non è limitata ad un unico piano, come nella “traiettoria circolare” come precedentemente descritto (Hain e Spindler, 1993; Haslwanter e Minor 1999), vi è una rotazione attorno ad un asse efficace della testa che induce una per- nistagmo rotatorio o post-rotatorio. Quindi, si deve stare attenti a mantenere un asse costante e coerente quando si fa scuotere la testa per evitare di nistagmo estraneo. Poiché soggetti normali dovrebbero esporre post-rotatorio nistagmo prevalentemente torsionale dopo “traiettoria circolare” scuotendo la testa, la sua assenza può essere un indizio della presenza di ipofunzione vestibolare bilaterale.
Nel complesso, ci sono numerosi meccanismi potenziali per HSN. Questa logica suggerirebbe che dovrebbe essere sensibile ma non specifico.
References:
- Asawavichiangianda S, Fujimoto M, Mai M, Desroches H, and Rutka J. Significance of head-shaking nystagmus in the evaluation of the dizzy patient. Acta Otolaryngol Suppl 540: 27-33, 1999.
- Baloh, R. W. and V. Honrubia (2001). Clinical Neurophysiology of the Vestibular System, Oxford University Press.
- Baloh, R. W., V. Honrubia, et al. (1977). “Ewald’s second law re-evaluated.” Acta Otolaryngol 83(5-6): 475-479.
- Bárány R. Untersuchungen über das Verhalten des Vestibularapparates bei Kopftraumen und ihre praktische Bedeutng. Verhandungen der Deutschen otol Gessellschaft 252-256, 1907.
- Borries GV. Klinische Untersuchungen über die durch Kopfbewegungen und Kopfstellungen ausgelösten Nystagmusantälle. Monatschr Ohrenheilk 57: 644-683, 1923.Ewald, J. R. (1892). Physiologische Untersuchungen über das Endorgan des Nervus octavus. Wiesbaden, Germany, Bergmann.
- Burgio DL, Blakely BW, and Myers SF. An evaluation of the head-shaking nystagmus test. Otol Head Neck Surg 105: 708-713, 1991.
- Califano L, Capparuccia PG, Bojano A, Di Maria D, and Villari G. [Vertical nystagmus induced by the head-shaking test: 10 cases]. Acta Otorhinolaryngol Ital 19: 297-302, 1999.
- Califano L, Capparuccia PG, Di Maria D, Melillo MG, and Villari G. [Sign-report: torsional nystagmus from head-shaking in patients with labyrinth lithiasis of the vertical canal]. Acta Otorhinolaryngol Ital 21: 337-340, 2001.
- Choi KD, Oh SY, Park SH, Kim JH, Koo JW, and Kim JS. Head-shaking nystagmus in lateral medullary infarction: patterns and possible mechanisms. Neurology 68: 1337-1344, 2007c.
- Choi KD, Shin HY, Kim JS, Kim SH, Kwon OK, Koo JW, Park SH, Yoon BW, and Roh JK. Rotational vertebral artery syndrome: oculographic analysis of nystagmus. Neurology 65: 1287-1290, 2005b.
- Drachman DA, and Hart CW. An approach to the dizzy patient. Neurology 22: 323-334, 1972.
- Dumas G, Lavieille JP, and Schmerber S. [Vibratory test and head shaking test and caloric test: a series of 87 patients]. Ann Otolaryngol Chir Cervicofac 212: 22-32, 2004.
- Dumas G, Perrin P, and Schmerber S. Nystagmus induced by high frequency vibrations of the skull in total unilateral peripheral vestibular lesions. Acta Otolaryngol 1-8, 2007b.
- Dumas G, Perrin P, Schmerber S, and Lavieille JP. [Nystagmus and vibration test research of mechanisms, theoretical methods: on 52 cases of unilateral vestibular lesions]. Rev Laryngol Otol Rhinol (Bord) 124: 75-83, 2003.
- Ewald JR. Physiologische Untersuchungen über das Endorgan des Nervus octavus. Wiesbaden, Germany: Bergmann, 1892.
Fetter M, Zee DS, Koenig E, and Dichgans J. Head-shaking nystagmus during vestibular compensation in humans and rhesus monkeys.Acta Otolaryngol 110: 175-181, 1990. - Guidetti G, Monzani D, and Civiero N. Head shaking nystagmus in the follow-up of patients with vestibular diseases. Clin Otolaryngol Allied Sci 27: 124-128, 2002.
- Guidetti G, Monzani D, and Rovatti V. Clinical examination of labyrinthine-defective patients out of the vertigo attack: sensitivity and specificity of three low-cost methods. Acta Otorhinolaryngol Ital 26: 96-101, 2006.
- Guidetti G, Monzani D, Trebbi M, and Balli R. [Head shaking test and low-frequency rotation-acceleration test: comparison of sensitivity and specificity]. Acta Otorhinolaryngol Ital 20: 315-321, 2000.
- Hain TC, Fetter M, Zee DS: Head-shaking nystagmus in unilateral peripheral vestibular lesions. American J. Otolaryngology., 8:36-47, 1987.
- Hain TC, Spindler J: Head-Shaking Nystagmus. in The Vestibulo- Ocular Reflex and Vertigo (Ed. Sharpe JA, Barber HO), Raven, 1993
- Hain TC. Head-shaking nystagmus and new technology. Neurology 68: 1333-1334, 2007d.
- Haslwanter T, Minor LB. Nystagmus induced by circular head shaking in normal human subjects. Exp Br. Res, 124:24-32, 1999
- Huh, Y. E. and J. S. Kim (2011). “Patterns of spontaneous and head-shaking nystagmus in cerebellar infarction: imaging correlations.” Brain 134(Pt 12): 3662-3671.
- Humphriss RL, Baguley DM, Moffat DA. Head-shaking nystagmus in patients with a vestibular schwannoma. Clin Otolaryngol 2003;28(6):514-9.
- Iwasaki S, Ito K, Abbey K, and Murofushi T. Prediction of canal paresis using head-shaking test. Acta Otolaryngol 124: 803-806, 2004.
- Jacobson GP, Newman CW, and Safadi I. Sensitivity and specificity of the head-shaking test for detecting vestibular system abnormalities.Ann Otol Rhinol Laryngol 99: 539-542, 1990.
- Kamei T, and Iizuka T. Prediction of vertigo recurrences in Meniere’s disease by the head-shaking test. Int Tinnitus J 5: 47-49, 1999.
- Kamei T, Iizuka T, and Matsuzaki M. Influence of lateral head tilting on head-shaking nystagmus. Eur Arch Otorhinolaryngol 254 Suppl 1: S58-60, 1997.
- Kamei T, Kimura K, Kaneko H, and Noro H. Revaluation of the head shaking test as a method of nystagmus provocation. 1. Its nystagmus-eliciting effect. Nippon Jibiinkoka Gakkai Kaiho 67: 1530-1534, 1964.
- Katsarkas A, Smith H, and Galiana H. Head-shaking nystagmus (HSN): the theoretical explanation and the experimental proof. Acta Otolaryngol 120: 177-181, 2000.
- Kim JS, Ahn KW, Moon SY, Choi KD, Park SH, and Koo JW. Isolated perverted head-shaking nystagmus in focal cerebellar infarction.Neurology 64: 575-576, 2005.
- Kim, H. A., H. Lee, et al. (2011). “Perverted head shaking nystagmus in focal pontine infarction.” J Neurol Sci 301(1-2): 93-95.
- Lee, J. Y., W. W. Lee, et al. (2009). “Perverted head-shaking and positional downbeat nystagmus in patients with multiple system atrophy.” Mov Disord 24(9): 1290-1295.
- Leigh, R. J. and D. S. Zee (2006). The Neurology of Eye Movements, Oxford University Press.
- Mandala M, Nuti D, Broman AT, and Zee DS. Effectiveness of careful bedside examination in assessment, diagnosis, and prognosis of vestibular neuritis. Arch Otolaryngol Head Neck Surg 134: 164-169, 2008.
- Minagar A, Sheremata WA, and Tusa RJ. Perverted head-shaking nystagmus: a possible mechanism. Neurology 57: 887-889, 2001.
- Moritz W. Auswertungen des Kopfschüttel-nystagmus. Arch Otolrhinolaryngol 209: 59-67, 1951.
- Palla A, Marti S, and Straumann D. Head-shaking nystagmus depends on gravity. J Assoc Res Otolaryngol 6: 1-8, 2005.
- Park H, Hong SC, and Shin J. Clinical significance of vibration-induced nystagmus and head-shaking nystagmus through follow-up examinations in patients with vestibular neuritis. Otol Neurotol 29: 375-379, 2008.Moritz W. Auswertungen des kopfschuttelnystagmus. Z. Laryngol Rhinol 1951, 30: 269-275
- Paloski MS, Pagie GD (1995). Nystagmus and postural instability after headshake in patients wtih vestibular dysfunction. Otolarygology HNS 112(3) 399-404
- Perez P, Llorente JL, Gomez JR, Del Campo A, Lopez A, and Suarez C. Functional significance of peripheral head-shaking nystagmus.Laryngoscope 114: 1078-1084, 2004.
- Takahashi S, Fetter M, Koenig E, and Dichgans J. The clinical significance of head-shaking nystagmus in the dizzy patient. Acta Otolaryngol 109: 8-14, 1990.
- Tseng HZ, and Chao WY. Head-shaking nystagmus: a sensitive indicator of vestibular dysfunction. Clin Otolaryngol Allied Sci 22: 549-552, 1997.
- Tsutsui J, and Fukai S. Effect of hyperventilation and apnea on spontaneous nystagmus. Am J Ophthalmol 69: 130-132, 1970.
- Vicini C, Casani A, and Ghilardi P. Assessment of head shaking test in neuro-otological practice. ORL J Otorhinolaryngol Relat Spec 51: 8-13, 1989.
- Vogel K. Differentialdiagnostische Anhaltspunkte für die Erkennung von Schädigungen des Gleichgewichsapparates nach Schädelverletzungen. Deutsche Med Wochenschr 7: 268-270, 1929.
- Vogel K. Uber den nachweis des latenten spontannystagmys. Z. Laryngol Rhinol 1932: 22,202-7
- Wei D, Hain TC, Proctor L: Head-shaking nystagmus: associations with canal paresis and hearing loss. Acta Otolog. 108: 362-367, 1989.
- Wu ZM, Zhang SZ, Zhou N, Xiang SJ, Yang WY, and Han DY. [Cross-check of caloric test and head shaking nystagmus]. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi 40: 575-578, 2005.

