Esame della funzionalità tubarica a timpano aperto e/o perforato
Prove/Esame della funzionalità tubarica a timpano aperto e/o perforato
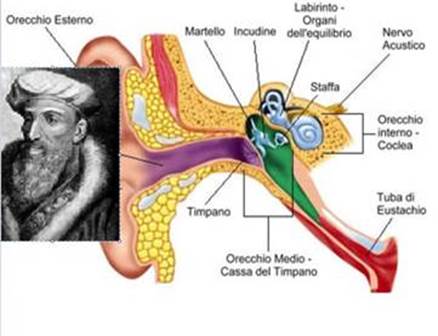
Che cosa è la tromba di Eustachio?
La tromba di Eustachio è un tubo che origina nel dorso del naso, ha un corso in leggera salita, e termina nello spazio dell’ recchio medio:
Questa cavità è rivestita dal lato esterno dalla membrana timpanica e contiene anche la catena dei tre ossicini, ossicini (il martello, incudine e staffa), che collegano il timpano all’orecchio interno. Negli adulti, la tromba di Eustachio è circa 35 mm (1,3 pollici) e circa 3 mm di diametro (meno di 1/10 di pollice) è costituita da una parte cartilaginea che fornisce la struttura di supporto per i primi due terzi della tromba e l’ultimo terzo (la parte più vicina allo spazio dell’orecchio medio) è invece ossea.
PROVE DI FUNZIONALITA TUBARICA
La timpanometria ci ha fornito la possibilità di esplorare più correttamente che in passato la funzione tubarica, la cui valutazione appare oggi essenziale soprattutto in due situazioni:
1) in alcune malattie dell’orecchio medio che hanno alla base una dispermeabilità tubarica, come l’otite media secretiva ed alcuni barotraumi;
2) nella indicazione e nella valutazione preoperatoria di ogni intervento cofochirurgico sull’orecchio medio, il cui esito è spesso legato ad una corretta pervietà del meccanismo di aerazione timpanica.
Per comprendere i meccanismi dei tests tubarici è necessario però riprendere alcune informazioni sulla fisiopatologia della tuba di Eustachio. Se la tuba viene chiusa sperimentalmente la pressione dell’aria nell’orecchio medio diviene rapidamente negativa, decrescendo di circa 8 mm H20 al minuto.
Lo stesso risultato si ha nella hamulotomia (sezione del tensore del velo palatino).
Questo dimostra che sia una riduzione del lume per compressione estrinseca o alterazione intrinseca del rivestimento muco-ciliare con meccanismo a tappo del muco, sia una alterazione funzionale dei muscoli della tuba possono portare allo stabilirsi di una pressione negativa nell’orecchio medio.
Semplicisticamente possiamo ipotizzare questa sequenza di eventi:
l’aria bloccata nell’orecchio medio sarà in parte riassorbita creando una depressione endotimpanica; la somma infatti delle pressioni parziali dei gas nei tessuti oscilla intorno a 650/750 mm Rg, mentre quella atmosferica è di 720/760 mm Hg.
Esiste quindi nei tessuti rispetto all’ambiente una pressione inferiore di circa — 40 mm Hg, che equivalgono a circa 544 mm H20.
Se la tuba si chiude e non si ha più ricambio di aria dallrinofaringe, i gas dell’orecchio medio tenderanno a raggiungere un equilibrio con la circolazione sanguigna, cioè saranno riassorbiti fino a valori pressori di circa – 500/600 mm H20 (meccanismo del barotrauma sperimentale).
È facile quindi che in questo ambiente negativo si determini un trasudato nella cassa, ed una retrazione timpanica. Cioè il vuoto porterà ad un effetto di aspirazione del plasma sanguigno dai capillari della mucosa dell’orecchio medio producendo un trasudato, una microemorragia ed una retrazione della membrana verso il promontorio.
Un meccanismo ex vacuospiega, però, troppo semplicisticamente alcune patologie dell’orecchio medio (atelettasia e otite media secretiva). È frequente infatti ritrovare in queste condizioni morbose una pressione negativa caratteristicamente fluttuantenella cassa del timpano, ma:
1) non si ritrova sempre la retrazione del timpano;
2) la secrezione è si solito un essudato e non un trasudato;
3) esiste una reazione infiammatoria della mucosa;
4) non è necessariamente presente una stenosi tubarica.
Si sosteneva infatti che nella otite media secretiva vi fosse una stenosi fisica intrinse ca o estrinseca della tuba dovuta ad adenoidi o ad altri fattori meccanici.
Ma in alcune ostruzioni organiche dell’ostio tubarico, per esempio da polipi o da carcinomi, la pervietà della tromba è conservata e non si verifica un versamento. D’altra parte molti Autori hanno dimostrato con l’uso di tests di ventilazione forzata o di clearance che la tuba è pervia in almeno il 60% di soggetti affetti da otite media secretiva.
Nelle malattie dell’orecchio medio e soprattutto nell’otite media secretiva, infatti, non è tanto in gioco la pervietà quanto l’esistenza di un gradiente di pressione col rinofaringe e l’incapacità da parte dell’orecchio di compensare almeno inizialmente la pressione negativa stabilitasi nel suo interno.
Quando l’equilibrio tra inspirazione ed espirazione dell’aria nella cassa è alterato per aumento dell’assorbimento o per riduzione dell’afflusso, a causa dell’alterazione della funzione tubarica, si determina una diminuzione della pressione nell’orecchio medio e quindi un decremento del livello di ossigeno ed aumento della concentrazione di C2OQuesti meccanismi non sono del tutto o nulla; infatti basta una piccola disfunzione tubarica che provochi una lieve diminuzione di afflusso di aria, perché in pochi giorni la pressione dell’orecchio medio scenda allo stesso livello della stenosi acuta, con una velocità relativa al volume della cassa timpanica.
Nello stabilirsi dell’infezione può giocare il cosiddetto fenomeno di Toynbee (deglutizione a naso chiuso) che provoca una variazione bifasica di pressione nel rinofaringe (Fig. 1).
Nella prima fase la pressione del cavo aumenta; la secrezione rinofaringea viene aspirata dalla pressione relativamente inferiore dell’orecchio medio.
Nella seconda fase la pressione diminuisce e la tuba collabisce. Se invece il naso non è chiuso è necessario un alto gradiente tra orecchio medio e rino faringe per il trasporto a tuba pervia delle secrezioni anche viscose.
 Ecco perché la tuba normale protegge l’orecchio medio, mentre quando essa è ostruita meccanicamente oppure quando collabisce e non riesce ad equilibrare le pressioni, la ventilazione diminuisce, si determina atelettasia e trasudazione che si può successivamente infettare.
Ecco perché la tuba normale protegge l’orecchio medio, mentre quando essa è ostruita meccanicamente oppure quando collabisce e non riesce ad equilibrare le pressioni, la ventilazione diminuisce, si determina atelettasia e trasudazione che si può successivamente infettare.
Figura 1. Rappresentazione del fenomeno di Toynbee,
Queste considerazioni spiegano perché i tests di pervietà e particolarmente quelli di ventilazione forzata, non sono in grado di darci informazioni utili sulla funzione tubarica.
Essi rivelano in modo non fisiologico la sola pervietà del lume, mentre sono più utili quelli di equilibrio pressorio che ne evidenziano le eventuali anomalie di funzionamento.
I test tubarici possono esplorare:
1) la sola pervietà
2) la funzione aerodinamica (equi pressione)
3) la funzione di drenaggio (clearance)
4) due o più di esse insieme.
Quindi possiamo distinguere:
a) Tests di pervietà puri
b) test funzionali :
b1)test di clearance (drenaggio di materiali immessi nell’orecchio medio)
b2) test pressori (equilibrio di gradienti indotti di pressione)
Circa 20 anni fa le manovre di Politzer, di Valsalva e Toynbee erano considerate le prove classiche di normo o dispermeabilità tubarica o meglio di pervietà.
Più tardi la possibilità da parte dell’orecchio medio di equilibrare variazioni presso- ne indotte artificialmente divenne la prova preferita.
Successivamente le prove impedenzometriche (timpanometria e prove specifiche tu- banche) sono state adottate in tutto il mondo. Infatti già la stessa timpanometria ci informa sul regime pressorio della cassa. Limitandoci alle prove di funzionalità impedenzometriche distinguiamo:
— tecniche di ventilazione forzata
— tecniche di inflation-deflation.
Prove di funzionalità tubarica
Lo studio della funzionalità tubarica, consente di identificare precocemente eventuali alterazioni del meccanismo di ventilazione e drenaggio della cassa del timpano. In presenza e in assenza di perforazione della membrana timpanica è possibile analizzare la funzionalità tubarica. La timpanometria può essere indicativa della condizione della funzionalità tubarica. Infatti, il timpanogramma di tipo C è indice di deficit pressorio riferibile a disfunzione tubarica. Tuttavia accade di frequente che vi siano pazienti che lamentano lieve ovattamento auricolare o acufeni di frequenza grave, ma che hanno un timpanogramma da considerarsi nei limiti della norma (±50 mmH2O). In questi casi può essere utile effettuare uno studio della funzionalità tubarica tramite manovra di Valsalva e contemporanea valutazione impedenzometrica
Il test con membrana integra viene eseguito misurando la variazione della rigidità del sistema timpano-ossiculare, con riferimento al picco timpanometrico, attraverso l’ausilio di manovre eseguite dal paziente: a naso e bocca chiusi viene chiesto di immettere aria nell’orecchio medio cercando di soffiare all’esterno. Successivamente si invita a bere un sorso di acqua e deglutire.
In condizioni di timpano chiuso si può valutare la capacità della tuba ad aprirsi in seguito alla deglutizione (Fig. 1) Ottenuto un timpanogramma di base (1), si aumenta la pressione nel condotto esterno fino a +200 mm H20 (2) e si invita il paziente a bere un sorso d’acqua. Se ciò provoca l’apertura della tuba, una quantità di aria fuoriesce dalla cassa, ed un successivo timpanogramma (3) segnalerà una depressione endotimpanica Questa, a seguito di altre deglutizioni, tenderà a normalizzarsi (4) In caso di tuba chiusa le variazioni pressorie all’interno della cassa non hanno luogo

Fig. 2 da Prosser (argomenti di audiologia edizioni Omega 2013)
A TIMPANO INTEGRO, si potranno praticare diversi esami, nessuno dei quali è tuttavia veramente soddisfacente.
a)Timpanometria basale: una pressione negativa nell’orecchio medio è presumibilmente indice di una disfunzione tubarica. Tale test è però statico e non dinamico.
b)Timpanometria con test di Valsalva e Toynbee. È un test più dinamico. Se, praticando le prove, la pressione endotimpanica non varia, siamo di fronte ad una disfunzione tubarica. Se invece le pressioni variano, il paziente viene invitato a deglutire, registrando poi un nuovo timpanogramma per vedere se è stato in grado di riequilibrare le pressioni. Mentre la prova di Toynbee è in grado di creare nell’orecchio medio una pressione negativa di — 100 — 200 mm H20, quella di Valsalva provoca una variazione di pressione della medesima entità ma di segno opposto (Fig.4a-b).
c) Test di Holmquist: concettualmente è simile ai precedenti, ma le pressioni vengono variate in rinofaringe.
Il test è diviso in cinque tappe che sono raffigurati nella figura 3
1.Con l’impedenzometria, timpanogramma viene valutata la pressione iniziale dell’orecchio medio
2.Viene creata una pressione negativa ,connessa con il naso, Il paziente è invitato a deglutire, quando il palato molle si chiude viene stabilita una pressione negativa di circa — 200 H2O.Quando durante la deglutizione ,la tuba si apre ,la pressione negativa si propaga all’orecchio medio, che produce un livello sonoro nel condotto uditivo
3.Per valutare la pressione negativa raggiunta nell’orecchio medio viene eseguito un secondo timpanogramma
4.Il paziente viene invitato a deglutire ripetutamente .Quando la tuba si apre ,la pressione nell’orecchio medio si equalizza ,determinando una riduzione a gradini del suono nel condotto uditivo Quando le deglutizioni non determinano più alcun suono il test è finito
5.Viene registrato un terzo timpanogramma finale della pressione nell’orecchio medio

Fig.3 i risultati dell’esame vengono mostrati sulla destra della schermata dove vengono rappresentati il volume del canale uditivo ![]() ed i valore di pressione dei picchi delle 3 aquisizioni
ed i valore di pressione dei picchi delle 3 aquisizioni
d) L’Inflation-Deflation test. Si rileva preliminarmente il valore timpanometrico normale, quindi si porta il valore di pressione aerea nel condotto uditivo esterno a + 200 mm H20. Il paziente viene invitato a deglutire ripetutamente ed in presenza di una tuba efficiente il picco del timpanogramma risulterà alla fine spostato verso valori negativi (—20, — 30 mm H20 rispetto ai valori di base). L’inverso avverrà applicando al condotto uditivo delle pressioni negative.
e) In presenza di una tuba beante si effettua un timpanogramma durante la respirazione ed uno trattenendo il respiro. Le oscillazioni della linea timpanometrica dovrebbero coincidere con gli atti della respirazione e dovrebbero incrementarsi durante le inspirazioni e le espirazioni forzate.

Fig.4a

Fig.4b
I test tubarici possono esplorare:
1) la sola pervietà
2) la funzione aerodinamica (equipressione)
3) la funzione di drenaggio (clearance)
4) due o più di esse insieme.
Quindi possiamo distinguere:
a) Tests di pervietà puri
b) test funzionali:
b1)test funzionali di clearance (drenaggio di materiali immessi nell’orecchio medio)
b2)test funzionali pressori (equilibrio di gradienti indotti di pressione) .
Circa 20 anni fa le manovre di Politzer, di Valsalva e Toynbee erano considerate le prove classiche di normo o dispermeabilità tubarica o meglio di pervietà.
Più tardi la possibilità da parte dell’orecchio medio di equilibrare variazioni pressione indotte artificialmente divenne la prova preferita.
Successivamente le prove impedenzometriche (timpanometria e prove specifiche tubariche) sono state adottate in tutto il mondo. Infatti già la stessa timpanometria ci informa sul regime pressorio della cassa.
Limitandoci alle prove di funzionalità impedenzometriche distinguiamo:
— tecniche di ventilazione forzata
— tecniche di inflation-deflation.
 |  |

1) Tests di ventilazione forzata
Per quanto riguarda le prove a timpano chiuso si esegue una timpanometria. Poi si fa compiere al soggetto la prova di Valsalva, ossia lo si invita ad espirare o a soffiare a bocca e naso chiusi. Se la tuba è normalmente pervia, nell’O.M. si realizza una pressione positiva in dipendenza dell’aumento della pressione rinofaringea.
Il tracciato timpano metrico durante la manovra mostrerà uno spostamento del picco a destra verso i valori positivi, ed un ritorno alla norma verso la fine della espirazione. I valori normali si aggirano intorno a 15 mbar per l’apertura della tromba, mentre 30 mbar sembrano valori indicativi di una stenosi, oppure si posiziona la sonda a “tenuta” nel condotto uditivo esterno, ponendo il sistema in equilibrio timpanometrico (coincidente, quindi, al picco timpanometrico, ovvero 0 di equipressione), mentre la sensibilità dell’impedenzometro viene aumentata e spostata sull’indice del riflesso stapediale. Si invita quindi il paziente ad effettuare la manovra di Valsalva, cioè ad emettere l’aria dal naso con bocca e naso chiusi, determinando una iperpressione rinofaringea con apertura forzata della tuba. A comando, si interrompe la manovra valutando la modalità di richiusura della tuba. La Figura 5 mostra il reperto di normalità (a); nei soggetti con modesta disfunzione tubarica si ottiene un tracciato alterato “a scalini” (b).
L’effetto inverso si ottiene con la manovra di Toynbee (deglutizione a vuoto o di un sorso d’acqua a narici serrate). In questo caso si avrà uno spostamento verso i valori negativi durante la prova. (Fase di depressione iniziale seguita da un  aumento pressorio rinofaringeo (Fig.5 ).
aumento pressorio rinofaringeo (Fig.5 ).
Fig.5. Rappresentazione grafica dei tests di ventilazione forzata (1 normale; 2 prova di Toynbee ; 3 prova di Valsalva), Da Calogero Audiologia Monduzzi 1983
 |  |
 Fig.6 Studio della funzionalità tubarica:
Fig.6 Studio della funzionalità tubarica:
(a) normale;
(b) modesta disfunzione tubarica.
2) Tests di Inflation-Deflation
I tests di funzionalità tubarica, attualmente più usati e validi, sono quelli di inflation-deflation, che indicano la tendenza al cattivo compenso piuttosto che una stenosi meccanica della tuba. Si determina tramite la sonda dell’impedenzometro un aumento pressorio di + 400 mm H20 nel condotto uditivo esterno. Ciò crea uno spostamento verso l’interno della membrana timpanica con riduzione della cavità dell’orecchio medio e quindi una maggiore pressione al suo interno. Facendo compiere al paziente degli atti di deglutizione (da 3 a 6 in 30 secondi) l’aria viene espulsa dalla cassa per la situazione di disparità che si è creata tra pressione aumentata dell’orecchio medio e pressione normale nel rinofaringe. Quando cessa la deglutizione a tuba chiusa la cavità timpanica si riespande ed avendo perduto della aria espulsa nel rinofaringe, si determina all’interno di essa una pressione negativa che al timpanogramma di controllo successivo apparirà come uno spostamento di almeno 20 mm 1120 verso il campo delle pressioni negative. L’inverso avviene creando una depressione di —400 o meglio —200 mm H20 nel condotto uditivo esterno. Il meccanismo è identico: la membrana, cioè, viene estroflessa verso l’esterno, la cassa si espande e con la deglutizione l’aria viene aspirata dal rinofaringe per il gradiente pressorio negativo tra timpano e cavo rinofaringeo; quando cessa la deglutizione e la tuba si chiude l’aria all’interno della cassa ha aumentato il suovolume e la sua pressione. Il timpanogramma mostrerà quindi uno spostamento verso il campo delle pressioni positive, come indicato in Fig. 7.
 Fig.7. Rappresentazione grafica del test di Inflation-deflation (1 normale; 2 dalle pressioni positive alle negative; 3 dalle pressioni negative alle positive). Da Calogero Audiologia Monduzzi 1983
Fig.7. Rappresentazione grafica del test di Inflation-deflation (1 normale; 2 dalle pressioni positive alle negative; 3 dalle pressioni negative alle positive). Da Calogero Audiologia Monduzzi 1983

Fig.8
Studio della funzione tubarica in presenza di membrana timpanica integra: gli atti di deglutizione compensano le variazioni di pressione indotta nel campo del timpano dagli aumenti o diminuzione di pressione nel condotto uditivo esterno. D: Studio della funzione tubarica in presenza di membrana timpanica integra con la manovra di Tony Blair. E: Studio della funzione tubarica in presenza di membrana timpanica integra con la manovra di Valsalva. Da V. Colletti: Impedenzometria, Amplifon,1985.
Test in nove fasi di Bluestone Fig.9: si tratta di un test di deflazione-inflazione sviluppato da Bluestone [ 10 ], che utilizza un timpanometro per valutare la capacità ET di regolare le variazioni di pressione nell’orecchio medio.

Fig.9
CON PERFORAZIONE TIMPANICA, attraverso la sonda, viene inviata una pressione positiva per 10 sec che determina l’apertura della tuba evidenziata graficamente da una caduta del tracciato del valore di pressione inviata. Il valore di riferimento è dato dal tempo in cui la tuba rimane chiusa.
Per le prove a timpano apertonumerose metodiche sono state proposte da vari autori. Si può adoperare semplicemente la pompa dell’impedenzometro di Madsen, si posiziona la sonda nel condotto uditivo esterno assicurandosi della tenuta, facendo variare la pressione nel condotto da 80 H2O a-80 mmH2O.. Quando il timpano è aperto, se la tromba è pervia, l’aumento della pressione si verifica senza ostacoli fino ad un certo punto, che corrisponde all’apertura della tromba, dopo il quale si avrà un rapido decremento per la caduta pressoria attraverso la perforazione. Il più basso valore di pressione che si instaura dopo il rapido decremento corrisponderà invece a quello necessario per mantenere beante la tuba. La tuba si comporta come una valvola passiva che si apre e chiude automaticamente non appena la pressione raggiunge valori ritenuti sufficienti. I valori pressori nei soggetti che non lamentano disfunzione particolare si aggirano fra i +130 ed i +200 mmH2O. In pratica, una volta raggiunto il valore di apertura, è possibile notare un ri torno improvviso ed immediato dell’ago nel voltmetro a valori di pressione pari a +50 mmH2O, che rappresentano la pressione residua normale nel paziente con perforazione asciutta. L’apertura della tuba a valori superiori a quelli citati può arrivare a condizionare l’esito di un eventuale intervento di miringoplastica o timpanoplastica.
Allorquando si è in presenza di una perforazione timpanica non si potrà eseguire l’esame timpanometrico tradizionale, ma la funzionalità tubo-timpanica verrà valutata indirettamente utilizzando la sezione pompa- manometro dell’impedenzometro. Nella situazione di timpano perforato o con tubicini di ventilazione posti attraverso la membrana timpanica la prova di inflation-deflation si esegue praticando attraverso la sonda la verifica della funzionalità tubarica. Si utilizza un grafico su cui in ascissa vengono rappresentati i tempi ed in ordinate le pressioni. Si crea nel condotto uditivo esterno attraverso la sonda una pressione positiva o negativa di ± 200 — 300 mm H20, in ogni caso inferiore alla pressione di apertura della tuba.
Facendo compiere al paziente degli atti di deglutizione (6—10 in 30 secondi) avviene una graduale normalizzazione della pressione nell’orecchio medio. Osservando il valore della pressione residua, si conclude che tanto più essa è bassa tanto migliore è la funzionalità tubarica. Facendo continuare a deglutire il paziente fino al raggiungimento della minima pressione residua possibile, si valuta il tempo per raggiungerla ed il valore di essa.

Fig.10
I risultati vengono calcolati automaticamente e rappresentati sulla parte destra della finestra le tre coppie di numeri sono i valori di pressione iniziali e finali registrti durante variazione di pressione significative di conseguenza queste coppie di valori indicano la pressione a cui la tuba di eustachio si apre indicate dalla diciture”0” e si chiude ,indicata dalla dicitua”c Fig.10
Nella valutazione dei risultati si possono schematizzare queste situazioni:
1) funzionalità normale se vengono compensate sia le pressioni positive che negative, con pressione residua non superiore a – 150 e + 50 mm H2O (Fig.11);
2) lieve disfunzione se il compenso funziona solo parzialmente per le pressioni positive e poco o nulla per le negative, con valori di pressione residua non superiori a — 125 e + 50 mm H2O;
3) stenosi totale se non vengono compensate né le pressioni positive né le negative, cioè la pressione residua è uguale alla pressione indotta nel condotto uditivo esterno.
Nel secondo caso descritto, cioè con funzionalità tubarica parziale, le pressioni positive, come già detto, riescono ad aprire la tuba prima dei + 400 mm H20 e, nonostante vari atti di deglutizione, residua sempre una piccola pressione positiva.
 Fig. 11 Normale funzionalità della tuba di Eustachio in soggetto con perforazione traumatica del timpano. Pattern a gradini del/a neutralizzazione di entrambe le pressioni + 250 e — 250 mm H2O (da Briggs, 1976).
Fig. 11 Normale funzionalità della tuba di Eustachio in soggetto con perforazione traumatica del timpano. Pattern a gradini del/a neutralizzazione di entrambe le pressioni + 250 e — 250 mm H2O (da Briggs, 1976).

Fig. 12 Studio della funzionalità tubarica in presenza di perforazioni della membrana timpanica o di drenaggio transtimpanico: si userà la sezione pompa- manometro dell’impedenzometro.
A: si realizzano valori più espositivi di pressione nel condotto uditivo esterno che saranno trasferite così alla cavità timpanica.
B: si somministrano valori negativi di pressione del condotto uditivo esterno.
Dopo aver realizzato valori positivi o negativi di pressione, si invita il paziente a compiere degli atti dei contenitori: questi inducono un’apertura attiva della tuba Da V.Colletti :Impedenzometria ,Amplifon,1985.
Utilizzando, invece, le pressioni negative con la deglutizione non si riesce ad equilibrare alcuna pressione negativa.
Questo quadro indica che:
a) se un gas a pressione positiva riesce a passare attraverso la tuba dall’orecchio medio verso il cavo rinofaringeo, la tuba non è bloccata meccanicamente;
b) b) l’incapacità invece a compensare le pressioni negative indica che la tuba nella manovra si chiude collabendo. Quindi la tuba è floscia oppure possiede una aumentata distensibilità. Infatti una tuba rigida (tuba stiff) non si chiude né in iperpressione né in depressione anche elevata, mentre una tuba poco rigida (tuba floppy) collabisce e non si apre né con pressioni positive deboli né con qualunque pressione negativa, specie se forte, in quanto aumenta il suo collabimento, mentre si apre solo con pressioni positive molto forti.
I test più utilizzati nella pratica clinica sono: A) l’inflation-deflation test e B) il test di ventilazione forzata Fig. 13 a-b.
A) l’inflation-deflation test consiste nel somministrare una pressione positiva nella cavità timpanica fino ad arrivare ad un punto in cui la tuba si aprirà passivamente (Inflation test). Il valore di pressione che rimane nell’orecchio medio dopo l’apertura attiva e passiva della tuba viene indicato come pressione residua positiva:

Fig. 13 a
Si praticherà poi il test somministrando una pressione negativa (deflation test) ed invitando quindi il paziente alla compensazione attiva mediante alcuni atti di deglutizione. Il valore di pressione che rimane dopo l’apertura attiva della tuba si indica come pressione residua negativa:
 Fig.13 b
Fig.13 b
In presenza di una tuba normale la pressione di apertura è compresa tra + 300 e + 400 mm H20 e la pressione residua tra + 50 e — 150 mm H20. Se la tuba non si apre per valori compresi tra + 400 e + 600 mm H20 si pone diagnosi di ostruzione meccanica. Se si aprirà con pressioni positive molto basse, saremo di fronte ad una tuba semibeante. Se, infine, la tuba non sarà in grado di mantenere neanche una modesta pressione positiva essa sarà beante e quindi aperta a riposo.
B) Nel test di ventilazione forzata, si insuffla dell’aria nella cavità timpanica con una pressione tale da favorire l’apertura della tuba ed attraverso di essa si mantiene un flusso di aria costante. Il soggetto viene invitato a deglutire in modo da determinare una dilatazione tubarica attiva. Questa metodica elimina anche le forze tensioattive che possono interferire con i movimenti di apertura attiva della tuba..
Sonotubometria
Sonotubometria: questo tipo di test trasmette il suono dal naso alla tromba di Eustachio e lo cattura dall’orecchio esterno (Fig. 14). Una fonte sonora costante (ad es. Sinusoidale, 7 KHz, 100 dB) viene applicata alla narice, mentre un microfono posizionato nel canale uditivo esterno registra la pressione del suono trasmessa e alternata attraverso la tromba di Eustachio e l’orecchio medio. Il paziente esegue una manovra specifica (deglutizione, sbadiglio, Valsalva) e nel caso normale di apertura ET, un significativo aumento del livello sonoro verrà registrato nel condotto uditivo esterno. Pertanto, la funzione ventilatoria del tubo può essere valutata in modo non invasivo e le misurazioni avvengono in circostanze fisiologiche, senza la necessità di utilizzare pressioni esterne o di perforare la membrana timpanica [Di Martino E .et coll2004 ].

Fig. 14
La Fig. 15 mostra i record per il segnale acustico misurato a livello di test (una serie di 6 atti di deglutizione a secco) – il segnale acustico originale misurato nel condotto uditivo esterno e la sua versione filtrata e sonotubogrammi a livello di test (6 aperture ET da 6 atti di deglutizione) e per una singola apertura ET.

Fig. 15
Segnale acustico misurato e sonotubogrammi a livello di test (globale) e di apertura singola ET (locale)
DISCUSSIONE
I test hanno confermato il ruolo della sonotubometria come metodo valido e riproducibile per la registrazione in tempo reale delle aperture ET e delle circostanze fisiologiche. A riposo, un ET chiuso protegge l’orecchio medio dalle secrezioni e dal suono nasofaringeo, mentre l’apertura attiva intermittente riflette la capacità tubarica di regolare le variazioni di pressione dell’orecchio medio.
Il metodo è relativamente semplice da eseguire, ma implica un livello più elevato di collaborazione del paziente rispetto alla timpanometria, che è ampiamente utilizzata oggi per studiare le variazioni della pressione dell’orecchio medio.
Tuttavia, usando un approccio accurato e paziente, anche i bambini piccoli (5 e 6 anni) sono stati in grado di completare le sequenze dei test di sonotubometria. Considerando la storia dei bambini testati, priva di qualsiasi patologia dell’orecchio, sembra essere significativo il fatto che in ogni sequenza di test sia stato registrato un numero significativo di bambini che non sono riusciti ad aprire l’ET in tutte le sequenze di deglutizione. Ciò è coerente con alcuni altri risultati di vari investigatori e l’opinione reale che l’ET non si apra ad ogni deglutizione e che l’equilibrio della pressione del gas venga mantenuto attraverso una combinazione di diffusione del gas attraverso la mucosa dell’orecchio medio e trasferimento di gas attraverso la tromba di Eustachio.
Vi è un’ulteriore necessità di affrontare la questione specifica del ruolo predittivo della sonotubometria come strumento di valutazione nella patologia infiammatoria dell’orecchio medio
Bibliografia
Alper CM, Teixeira MS, Swarts JD, et al. Quantitative description of eustachian tube movements during swallowing as visualized by transnasal videoendoscopy. JAMA Otolaryngol Head Neck Surg. Feb 1 2015;141(2):160-8. [Medline].
Al-Saab F, Manoukian JJ, Al-Sabah B, et al. Linking laryngopharyngeal reflux to otitis media with effusion: pepsinogen study of adenoid tissue and middle ear fluid. J Otolaryngol Head Neck Surg. Aug 2008;37(4):565-71. [Medline].
Alper CM, Tabari R, Seroky JT, Doyle WJ. Magnetic resonance imaging of the development of otitis media with effusion caused by functional obstruction of the eustachian tube. Ann Otol Rhinol Laryngol. May 1997;106(5):422-31. [Medline].
Antweiler C, Telle A, Di Martino E, Vary P, editors. A New Otological Diagnostic System Providing a Virtual Tube Model. Proc. of the ISCAS IEEE Conference; 2006. pp. 21–24. [Google Scholar]
Beery QC, Doyle WJ, Cantekin EI, Bluestone CD. Longitudinal assessment of Eustachian tube function in children. Laryngoscope. Sep 1979;89(9 Pt 1):1446-56. [Medline].
Bento RF, Miniti A, Marone SAM. Tuba auditiva. In: Tratado de Otologia. 1ª edição. São Paulo: Edusp; 1998. p.173-182. [ Links ]
Bluestone CD, Paradise JL, Beery QC. Physiology of the eustachian tube in the pathogenesis and management of middle ear effusions. Laryngoscope. Sep 1972;82(9):1654-70. [Medline].
Bluestone CD. Assessment of Eustachian tube function. in: Jerger J. Ed., Handbook of clinical impedance audiometry. New York American Electromedics. 1975:127–148. [Google Scholar]
Bluestone CD, Berry QC. Concepts on the pathogenesis of the middle ear effusions. Ann. Otol. Rhinol. Laryngol. 1976;85:182–186. [PubMed] [Google Scholar]
Bluestone CD. Eustachian Tube, Structure, Function, Role in Otitis Media. Hamilton London: BC Decker Inc.; 2005. [Google Scholar]
Bluestone CD, Klein JO. Otitis Media in Infants and Children. Philadelphia, PA: WB Saunders Co; 1988.
Bluestone CD, ed. Eustachian Tube: Structure, Function, Role in Otitis Media. Hamilton, ON: BC Decker; 2005.
Borangiu A, Popescu D. Digital Signal Processing for Knowledge-Based Sonotubometry of Eustachian tube function. Computer Eng. and Applied Informatics. 2014 in publication process. [Google Scholar]
Buchman CA, Doyle W, Skoner D. Otologic manifestations of experimental rhinovirus infection. Laryngoscope. 1994;104:1295–1299. [PubMed] [Google Scholar]
Bunne M, Falk B, Magnuson B, Hellström S. Variability of Eustachian tube function: comparison of ears with retraction disease and normal middle ears. Laryngoscope. 2000. 110: 1389-95. [ Links ]
Bunne M, Magnuson B, Falk B, et al. Eustachian tube function varies over time in children with secretory otitis media. Acta Otolaryngol. 2000;120(6):716-723. [Medline].
Bylander A, Ivarsson A, Tjernström O. Eustachian tube function in normal children and adults. Acta Otolaryngol. 1981;92:481–496. [PubMed] [Google Scholar]
Bylander A, Tjernstrom O, Ivarsson A. Pressure opening and closing functions of the eustachian tube in children and adults with normal ears. Acta Otolaryngol. Jan-Feb 1983;95(1-2):55-62. [Medline].
Cantekin EI, Doyle WJ, Bluestone CD. Effect of levator veli palatini muscle excision on eustachian tube function. Arch Otolaryngol. May 1983;109(5):281-4. [Medline].
Chan KH, Bluestone CD. Lack of efficacy of middle-ear inflation: treatment of otitis media with effusion in children. Otolaryngol Head Neck Surg. 1989;100(4):317-323.
Chan KH, Cantekin EI, Kamavas WJ, et al. Autoinflation of eustachian tube in young children. Laryngoscope. 1987;97(6):668-674.
Conticello S, Saita V, Ferlito S, Paterno A. Computed tomography in the study of the eustachian tube. Arch Otorhinolaryngol. 1989;246(5):259-61. [Medline].
Di Martino E, Thaden R, Krombach GA, Westhofen M. Eustachian tube function tests current knowledge. HNO. 2004;52:1029–1040. [PubMed] [Google Scholar]
Doyle WJ. Physiology: introduction. Ann Otol Rhinol Laryngol. 1985;120 Suppl 94:20-1. [ Links ]
Elner A, Ingelstedt S, Ivarrson A. The normal function of the Eustachian tube: a study of 102 cases. Acta Otolaryngol. 1971;72:320–328. [PubMed] [Google Scholar]
Honjo I, Okazaki N, Kumazawa T. Experimental study of the Eustachian tube function with regard to its related muscles. Acta Otolaryngol. 1979;87:84-89–[PubMed] [Google Scholar]
Honjo I. Clearance function of the Eustachian tube. Ann Otol Rhinol Laryngol. 1985;120 Suppl 94:29-30. [ Links ]
Kanemaru SI, Umeda H, Yamashita M, Hiraumi H, Hirano S, Nakamura T, et al. Improvement of eustachian tube function by tissue-engineered regeneration of mastoid air cells. Laryngoscope. Oct 19 2012;[Medline].
Kitajin M, Sando I, Hasjhida Y, Doyle W. Histopathology of otitis media in infants with cleft and high arched palates. in: Lim DJ, Bluestone CD, Klein JO, Nelson JD, Eds., Recent advances in otitis media with effusion, Proceedings of the 3rd Int. Symposium. Hamilton (ON): BC Decker; 1984. pp. 195–198. [Google Scholar]
Kobayashi K, Yamanaka N, Kataura A, Ohtani S, Saito T, Akino T. Presence of an 80 kilodalton protein, cross-reacted with monoclonal antibodies to pulmonary surfactant protein A, in the human middle ear. Ann Otol Rhinol Laryngol. Jun 1992;101(6):491-5. [Medline] .
Magnusen B, Falk B. Physiology and evaluation of the eustachian tube. Eustachian tube malfunction in middle ear disease. In: Alberti P, Ruben R, eds. Otologic Medicine and Surgery. New York, NY: Churchill-Livingstone; 1988:543-64, 1153-71.
Okubo H, Ishikawa N, Watanabe I. Sonotubometry [in Japanese; abstract in English]. Clinical Otolaryngologica (Kyoto). 1984;77:1747-1754.
Ozturk K, Snyderman CH, Sando I. Do mucosal folds in the eustachian tube function as microturbinates?.Laryngoscope. Apr 2011;121(4):801-4. [Medline].
Ozturk K, Snyderman CH, Gardner PA, Fernandez-Miranda JC. The anatomical relationship between the eustachian tube and petrous internal carotid artery. Laryngoscope. Dec 2012;122(12):2658-62. [Medline] .
Person OM, Féres MCLC, Barcelos CEM, Mendonça RR, Marone MR, Rapoport PB. Zumbido: aspectos etiológicos, fisiopatológicos e descrição de um protocolo de investigação. Arq Med ABC. 2005; 30(2): 111-8. [ Links ]
Poe DS, Abou-Halawa A, Abdel-Razek O. Analysis of the dysfunctional eustachian tube by video endoscopy. Otol Neurotol. Sep 2001;22(5):590-5. [Medline].
Poe DS, Silvola J, Pyykkö I. Balloon dilation of the cartilaginous eustachian tube. Otolaryngol Head Neck Surg. Apr 2011;144(4):563-9. [Medline].
Reiss M, Reiss G. Patulous eustachian tube-diagnosis and therapy [in German; abstract in English]. Wien Med Wochenschr. 2000;150:454-456. PUBMED
Rood SR, Doyle WJ. Anatomy: introduction. Ann Otol Rhinol Laryngol. 1985;120 suppl 94:6-8. [ Links ]
Ryding M, Whiteb P, Kalmb O. Eustachian tube function and tympanic membrane findings after chronic secretory otitis media. Int J Pediatr Otorhinolaryngol. 2004; 68: 197-204. [ Links ]
Sáenz JGL, Aguilera AAG, Ordaz VAM, Rodríguez VMV, Rentería AN, Castãneda CR. Eustachian tube dysfunction in allergic rhinitis. Otolaryngol Head Neck Surg. 2005;132: 626-31. [ Links ]
Sade J. Middle ear mucosa. Arch Otolaryngol. Aug 1966;84(2):137-43. [Medline].
Santos e Russo. Prática da Audiologia Clínica. 2ª edição. Editora Cortez, 1999. Cap.5. [ Links ]
Sedlmaier B, Pomorzev A, Haisch A, Halleck P, Scherer H, Goktas O. The improvement of middle ear ventilation by laser ablation of the epipharyngeal eustachian tube: a prospective study. Lasers Med Sci. Feb 14 2009;[Medline].
Seibert JW and Danner CJ. Eustachian tube function and the middle ear. Otolaryngologic clinics of North America. December 2006;39 No.6:1221-1235.
Shambaugh GE. The continuously open eustachian tube. Arch Otolaryngol Head Neck Surg. 1938;27:420
Skoner DP, Doyle WJ, Chamovitz AH, Fireman P. Eustachian tube obstruction after intranasal challenge with house dust mite. Arch Otolaryngol Head Neck Surg. 1986; 112: 840-2. [ Links ]
Silverstein M. Can I fly Doc? Eustachian tube dysfunction. Aust Fam Physician. 2000;29(1):55-56.
Silman S, Arick D. Efficacy of a modified politzer apparatus in management of eustachian tube dysfunction in adults. J Am Acad Audiol. 1999;10(9):496-501.
Swarts JD, Rood SR, Doyle WJ. Fetal development of the auditory tube and paratubal musculature. Cleft Palate J. Oct 1986;23(4):289-311. [Medline]
Swarts JD, Bluestone CD. Eustachian tube in older children and adults with persistent otitis media. Int. J. Pediatr. Otorhinolaryngol. 2003;67:853–859. [PubMed] [Google Scholar]
Takasaki K, Sando I, Balaban CD, Miura M. Functional anatomy of the tensor veli palatini muscle and Ostmann’s fatty tissue. Ann Otol Rhinol Laryngol. Nov 2002;111(11):1045-9. [Medline].
Tarabichi M, Najmi M. Visualization of the eustachian tube lumen with Valsalva computed tomography.Laryngoscope. Mar 2015;125(3):724-9. [Medline] .
Tos M, Bak-Pedersen K. Goblet cell population in the normal middle ear and Eustachian tube of children and adults. Ann Otol Rhinol Laryngol. Mar-Apr 1976;85(2 Suppl 25 Pt 2):44-50. [Medline].
Tsuji T, Yamaguchi N, Moriyama H. Patulous eustachian tube following otitis media [in Japanese; abstract in English]. Nippon Jibiinkoka Gakkai Kaiho. 2003;106:1023-1029. PUBMED
Van der Avoort SJC, Van Heerbeek N, Zielhuis GA, Cremers WRJ. Sonotubometry – Eustachian tube ventilatory function test; a review. Otol. and Neurology. 2005;26(3):543–583. [Google Scholar]
Van Heerbee N, Ingels KJ, Smile AF, Zielhuis GA. Eustachian tube function in children after insertion of ventilation tubers. Ann. Otol. Rhinol. Laryngol. 2001;110:1141–1146. [PubMed] [Google Scholar]
Virtanen H. Sonotubometry: an acoustical method for objective measurement of auditory tubal opening. Acta Otolaryngol. 1978;86:93-103. PUBMED
Virtanen H. Patulous eustachian tube: diagnostic evaluation by sonotubometry. Acta Otolaryngol. 1978;86:401-407. PUBMED
Yagi N, Haji T, Honjo I. Eustachian tube patency detected by a photoelectric method. Laryngoscope. Jun 1987;97(6):732-6. [Medline].
Yeo SG, Park DC , Eun YG , Cha CI. The role of allergic rhinitis in the development of otitis media with effusion: effect on Eustachian tube function. Am J Otolaryngol. 2007; 28: 148-52. [ Links ]
Yoshioka S, Naito K, Fujii N, Katada K. Movement of the Eustachian Tube During Sniffing in Patients With Patulous Eustachian Tube: Evaluation Using a 320-Row Area Detector CT Scanner. Otol Neurotol. Jan 7 2013;[Medline].